Amine Bahnini, Marc Bailly, Laurent Chiche,
Claude Franceschi
Décrite il y a huit ans par C. Franceschi, la cure Conservatrice
Hémodynamique de l'Insuffisance Veineuse en Ambulatoire (CHIVA) a
maintenant atteint une maturité certaine. L'analyse hémodynamique
préopératoire s'est affinée de même que celle des causes d'échecs ou de
complications. Bien qu'elle ait été en Europe à l'origine d'un essor
considérable du bilan préopératoire par échographie-Doppler de toute
insuffisance veineuse superficielle (IVS), elle a souffert au cours du
temps de la désaffection d'un certain nombre d'angeiologues et de
chirurgiens et ce pour plusieurs raisons : 1) principalement du fait de la
difficulté technique et du temps souvent très long de la cartographie
préopératoire. 2) du fait de la minutie chirurgicale indispensable à son
succès. 3) du fait de résultats médiocres entre leurs mains en rapport
avec des erreurs de cartographie ou des malfaçons chirurgicales,
elles-mêmes dues à une formation insuffisante à cette technique.
Malgré cette désaffection, plusieurs équipes en France et dans d'autres
pays européens ont poursuivis leurs efforts avec des résultats bien
étudiés satisfaisants montrant le bien-fondé des principes de cette
technique.
PRINCIPES ET FONDEMENTS THEORIQUES
Principes
La cure CHIVA repose sur le principe suivant : quelle que soit la
responsabilité de la paroi veineuse dans l'apparition des varices et de
leurs manifestations cliniques, celles-ci ne peuvent se manifester que
dans les conditions hémodynamiques pathologiques de l'orthostatisme. En
d'autres termes, en décubitus, les manifestations objectives et
subjectives de la maladie variqueuse s'atténuent puis disparaissent. La
correction de l'anomalie hémodynamique devrait logiquement aboutir à un
résultat équivalent à celui du clinostatisme.
La suppression des voies veineuses superficielles pathologiques par les
techniques destructrices classiques aboutit à supprimer le vecteur de
transmission des anomalies hémodynamiques et leurs conséquences
pathologiques. Cependant, ces techniques suppriment du même coup les voies
de drainages principales du sang veineux des tissus superficiels dans les
veines profondes, prenant le risque de créer une circulation veineuse
superficielle de suppléance, source de récidives. L'expérience montre que
celle-ci est fréquente bien que souvent inapparente, les veines
vicariantes se développant en profondeur et donc inaccessibles au simple
examen clinique. La conservation du réseau veineux superficiel (RVS)
aurait l'énorme avantage de préserver la fonction de drainage des tissus
superficiels tout en conservant un capital veineux potentiellement utile
dans l'éventualité future d'un pontage artériel périphérique ou coronaire.
Bien que cette éventualité soit en pratique rare l'absence de capital
veineux en cas de nécessite équivaut à une "perte de chance" pour les
malades qui en aurait un jour besoin. Il est en effet démontré que des
veines saphènes incontinentes conservent longtemps un calibre et une paroi
correcte en faisant un excellent matériau de pontage au point que pendant
des années les veines saphènes strippées conservées ont servies
d'allogreffes en l'absence de veines autogènes dans des indications
diverses, notamment pour les fistules artério-veineuses pour hémodialyse.
De nos jours, même les partisans des techniques destructrices prônent une
chirurgie sélective, "à la carte" limitée aux segments veineux
pathologiques comme le stripping court ou la crossectomie-phlébectomie.
Fondements théoriques
Sans entrer dans les détails physiologiques et physiopathologiques.
développés dans d'autres chapitres de cet ouvrage, la cure CHIVA se
propose d'améliorer l'hémodynamique du RVS en fractionnant la colonne de
pression hydrostatique et en déconnectant les shunts veino-veineux.
Pression hydrostatique
Chez le sujet (variqueux) en position debout immobile, la pression
veineuse à la cheville correspond pour sa majeure partie à la pression
hydrostatique qui équivaut au poids de la colonne d'eau entre le cerveau
et la cheville. L'autre composante revient à la pression résiduelle qui
correspond à la pression artérielle réduite par la perte de charge subie
dans la micro circulation. Ces deux pressions concourent à séquestrer chez
le sujet variqueux un volume sanguin stagnant important accru par
l'hypotonie veineuse secondaire à l'atteinte pariétale veineuse avec chute
du débit de drainage dans le réseau veineux profond (RVP). Cette
séquestration s'accroît avec l'augmentation de tension de la paroi
veineuse, proportionnelle à son rayon (loi de Laplace) et ce malgré le
caractère constant et physiologique de la pression veineuse, équivalente à
celle d'un sujet normal. Le maintien prolongé de cette pression conduit à
l'ouverture de shunts arté-rio-veineux qui entraînent à leur tour une
augmentation de la pression résiduelle aboutissant à un cercle vicieux. Le
fractionnement de la colonne de pression, en l'absence de shunt
veino-veineux aboutit à une diminution de la pression veineuse à la
cheville et du calibre de la veine.
Shunts veino-veineux
Chez le sujet normal, la mise en marche de la pompe valvulo-musculaire
corrige rapidement la stase veineuse en augmentant le débit du drainage et
en diminuant la pression veineuse. La pompe augmente le gradient de
pression motrice entre le RVS et le RVP favorisant la vidange
unidirectionnelle du premier dans le second.
Chez le sujet variqueux, l'incontinence valvulaire génère un reflux du
RVP vers le réseau RVS créant ainsi une circulation bidirectionnelle
trappant un certain volume de sang circulant en circuit fermé appelé shunt
veino-veineux (Figure l). La mise en jeu de la pompe valvulo-musculaire ne
permet plus de diminuer efficacement ni la pression ni la stase veineuse.
Ces shunts veino-veineux entre RVP et RVS coexistent souvent avec des
shunt veino-veineux superficiels qui concourent à surcharger la veine de
drainage du sang de territoires qui n'en sont pas directement dépendants.
Le fractionnement de la colonne de pression et la déconnexion des
shunts veino-veineux permettent donc de diminuer la pression et de
rétablir un flux unidirectionnel du RVS vers le RVP. Contrairement à ce
qui se passe chez le sujet normal, ces flux de drainage unidirectionnels
se font de façon rétrograde, dans le sens de la gravité qui contribue
ainsi à leur bon fonctionnement (Figure 2). ll faut bien différentier ces
flux rétrogrades des reflux qui se définissent comme le passage de sang du
RVP dans le RVS. De même nous choisirons comme définition de varice "toute
veine du RVS n'assurant pas en permanence un drainage unidirectionnel, à
débit et pression normaux, du sang des territoires qui en dépendent vers
le RVP".
 |
Fig. 1
Réseaux veineux des
membres inférieurs et shunts de type I à IV (les segments figurés en
blanc sont incontinents). |
STRATEGIE
La stratégie de la cure CHIVA consiste à appliquer à chaque cas
particulier les principes hémodynamiques de fractionnement de la colonne
de pression et de déconnexion des shunts veino-veineux, tout en préservant
les voies de drainage du sang veineux superficiel vers le RVP. Elle se
base sur une cartographie hémodynamique précise.
Cartographie Elle doit être réalisée par un examinateur
expérimenté connaissant parfaitement la technique, l'anatomie et
l'hémodynamique du système veineux, au moyen d'un appareil performant
d'écho-graphie -Doppler pulsé en s'aidant ou non de la couleur selon ses
habitudes. Elle doit étudier le RVP des membres inférieurs (R1) sans
omettre les gros vaisseaux intra-abdominaux (veines cave inférieure,
veines iliaques), les troncs saphéniens (R2), leurs branches (R3), les
branches faisant communiquer les troncs saphéniens entre eux (R4) (Figure
1), ainsi que les veines perforantes. La distinction entre tronc saphénien
et branches fait appel au signe de l'œil: la veine saphène, contrairement
aux branches, est toujours située dans un dédoublement du fascia qui donne
à l'ensemble l'aspect d'un oeil en coupe transversale (Figure 3).
L'échographie doit établir avec une grande précision l'anatomie du RVS, y
compris les anomalies ou variantes anatomiques pouvant avoir une incidence
sur le geste chirurgical. Le Doppler puisé analyse l'hémodynamique segment
par segment, en position debout de haut en bas, en s'aidant de manœuvres
de compression-décompression manuelle, de mise en contraction réflexe
(manœuvre de Parana) ou volontaire du mollet (pompe valvulo-musculaire).
Dans le but d'homogénéiser les termes, nous définissons un flux
antérograde comme un flux de sens physiologique, un flux rétrograde comme
un flux de direction inverse au sens physiologique, un reflux comme un
flux allant du RVP au RVS et une valvule continente comme une valvule
capable de s'opposer à un flux rétrograde ou à un reflux permanent ou
intermittent. Les flux sont quantifiés de façon subjective.
 |
Fig. 2
A) Incontinence de la
veine saphène interne et d'un réseau R3. B) Traitement par cure
CHIVA avec interruption à la crosse, à l'origine du réseau R3 et
sous la perforante de réentrée. |
Au terme de l'examen, une carte représentant à la fois l'anatomic et
les anomalies d'écoulement des flux à la marche est présentée sous forme
de schéma. Il est alors possible d'établir un plan thérapeutique alliant
fractionnement de la colonne de pression, déconnexions des shunt
veino-veineux et drainage du RVS.
Fractionnement de la colonne de pression
Le fractionnement de la colonne de pression se fait par interruption
des axes incontinents au ras de l'ostium d'une crosse incontinente, au
niveau de la jambe juste en dessous d'une perforante continente ou non de
calibre suffisant pour assurer le drainage ou en dessous d'une branche
collatérale drainante, aboutissant elle-même à une perforante de bon
calibre (Figure 2).
Déconnexion des shunts veino-veineux
La déconnexion des shunts veino-veineux RVP-RVS-RVP se fait en
interrompant les axes superficiels incontinents au niveau d'une crosse
incontinente, ou d'une perforante incontinente ne recevant pas de branche
descendante ou en dessous d'une perforante incontinente si celle-ci reçoit
des branches descendantes, en particulier lorsque cette perforante
débouche sur une pompe valvulo-musculaire performante. Un même geste
d'interruption tel qu'une section-ligature de crosse permet souvent à la
fois de fractionner la colonne de pression et de déconnecter un shunt
veino-veineux (Figure 2). La déconnexion des shunts veino-veineux RVS-RVS
permet de supprimer les connections entre voies de drainage superficiel
pouvant se surcharger l'une l'autre.
 |
Fig. 3
Signe de l'Œil: la
veine saphène interne est comprise dans un dédoublement du fascia
donnant l'aspect d'un Œil sur une coupe transversale en échographie.
1) Branche de la veine saphène interne (R3), 2) Veine saphène (R2),
3) Veine profonde (R1). |
Drainage du réseau veineux superficiel
II est essentiel, pour obtenir un bon résultat et éviter les
complications de thrombose et de récidive par néoangiogénèse que la
stratégie établie réalise un système parfaitement drainant, à basse
pression et à débit élevé. Les interruptions réalisées doivent permettre
que les flux rétrogrades de tous les segments isolés puissent se drainer
correctement dans le RVP par une ou plusieurs perforantes appelées
"perforantes de rentrée" (Figure 2). Celles-ci doivent être de calibre
suffisant et déboucher sur une pompe valvulo-musculaire efficace qui
permettra "d'aspirer" à la marche le sang du RVS dans le RVP.
Certaines conformations anatomo-physiologiques défavorables telles que
l'absence d'une perforante de réentrée de calibre adéquat, l'existence
d'une continence segmentaire du tronc veineux (Figure 4-6), l'inefficacité
de la pompe valvulo-musculaire rendent le drainage absent ou insuffisant.
Une erreur chirurgicale telle que la ligature malencontreuse de la
perforante de réentrée aboutit au même effet. La stagnation sanguine
consécutive à l'insuffisance de drainage sera cause de thrombose (Figure
5) et de surcharge des collatérales avec pour conséquence à terme une
néoangiogénèse responsable de récidive. En cas de doute sur la capacité de
drainage du SVS envisagé par la stratégie prévue, II vaut mieux soit ne
pas faire l'intervention et attendre qu'une évolution rende les conditions
hémodynamiques plus favorables, soit la cantonner à des gestes sûrs en
réservant la suite du traitement à un temps ultérieur distant de plusieurs
mois (Figure 4), soit traiter chirurgicalement l'obstacle par exemple en
réalisant une deval-vulation segmentaire (Figure 6).
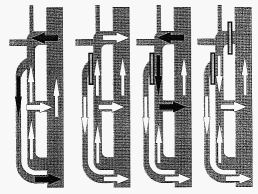 |
Fig. 4
A) Shunt de type III
avec continence segmentaire de la veine saphène interne. B)
Section-ligature dans un premier tems à l'origine de la branche
refluante corrigeant le reflux dans la VSI. C) Le reflux dans la VSI
peut aussi persister et évoluer jusqu'à la perforante de réentrée.
D) Ce dernier cas de figure autorise dans un second temps
l'interruption de la crosse. |
TECHNIQUE
Echomarquage
L'échomarquage est fait la veille ou le jour même de l'intervention de
préférence par l'examinateur ayant établi la cartographie, sur le membre
préalablement rasé ou épilé pour éviter d'effacer les marques en cas de
rasage ultérieur. Il consiste à marquer au feutre sur le membre les sites
d'interruption veineuse permettant de réaliser la stratégie prévue sur la
cartographie ainsi que les phlébectomies éventuelles excluant les varices
non drainables ou les réseaux R4 (Figure 7). Le nombre de sites
d'interruption est limité au minimum nécessaire, en moyenne quatre à six.
Le marquage est fait en position debout, en marquant la veine à
interrompre par un trait en regard indiquant son siège et sa direction, et
le site d'interruption par un trait trans versal coupant à l'endroit prévu
le trajet de la veine. La précision du marquage est en suite véri fiée en
position couchée, de préférence dans la position opératoire, hanche
fléchie en abduction et rotation externe et genou fléchi, et
éventuellement corrigée. Les veines sont marquées à l'endroit le plus
facilement accessible par le chirurgien de façon à permettre l'abord le
plus petit possible et éviter une recherche laborieuse source de dégâts
des tissus sous-cutanés et donc de cicatrices inflammatoires ou
d'hématomes locaux responsables d'un mauvais résultat esthétique et de
varicosités. Cet abord peut être à distance du site d'interruption
souhaitable mais il est toujours possible, une fois la veine isolée, de la
disséquer jusqu'à l'endroit ou il faut l'interrompre. Le marquage est
ensuite reporté sur le schéma de la cartographie, accompagné de
commentaires de l'examinateur précisant la nature et la taille de la
veine, le type de geste souhaité (section-ligature ou
phlébectomie-exclusion), les éventuels écueils à éviter (veine doubles ou
superposées, proximité du nerf saphéne, anomalie ou variante anatomique),
la profondeur de la veine à rechercher ainsi que sa situation sus ou sous
faciale ou sous-aponevrotique, et le site d'interruption s'il est
différend de celui de l'abord.
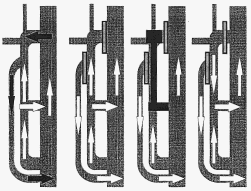 |
Fig. 5
A) Shunt de type III
(même cas que Figure 4). B) L'interruption simultanée de la crosse
et de l'origine du réseau R3 peut provoquer C) une thromobose
(figurée en noir) du segment saphénien non drainé. D) La
recanalisation secondaire aboutit au drainage du segment précédement
thrombosé et à un CHIVA fonctionnel. |
En dehors de cas particuliers, le marquage n'est réalisé que d'un coté.
En cas de varices bilatérales, le traitement est réalisé du coté le plus
atteint ou le plus symptomatique, le deuxième membre étant traité trois à
six semaines plus tard. Les raisons en sont les suivantes : 1) la quantité
de produit d'anesthésie locale reste dans des limites raisonnable; 2)
l'intervention est de durée relativement courte (30 à 45 mn) la rendant
facilement supportable par le patient (et le chirurgien !) ; 3) le fait de
garder un membre non opéré permet au patient de reprendre immédiatement
une déambulation correcte favorisant l'obtention d'un bon résultat ; 4) le
marquage du deuxième coté permet de vérifier le premier et de marquer un
éventuel geste complémentaire à réaliser simultanément.
Technique chirurgicale
Le patient est admis le jour même de l'intervention, à jeun.
L'intervention est réalisée au bloc opératoire après désinfection du
membre et installation de champs stériles.
L'anesthésie locale est
faite, sauf contre indication, à la Xylocaïne, adrénalinée ou non, en
soulevant un papule cutanée, et en restant superficielle sauf au niveau
des crosses. En effet, la paroi veineuse est insensible, la survenue d'une
douleur signalant la présence d'un nerf sensitif ce qui permet d'éviter
son traumatisme. L'anesthésie locale s'accompagne le plus souvent d'une
diazanalgésie légère destinée à limiter le stress éventuel du patient.
L'anesthésie par bloc crural n'est utilisé qu'en cas d'abords nombreux ou
de phlébectomies étendues en particulier dans les récidives après
stripping. Dans de rares cas, une anesthésie générale au Diprivan
(propofol) est faite à la demande de patients particulièrement sensibles,
ou en cas de difficultés opératoires prévisibles, comme pour les
reinterventions multiples au niveau des crosses.
 |
Fig. 6
a) Shunt de type III
avec une valve continente en amont d'une perforante de réentrée. B)
Dévalvulation à l'aide d'un stripper introduit par une branche après
interruption de la crosse saphène aboutissant à la réalisation d'un
CHIVA drainant (C). |
 |
Fig. 7
Exemple d'échomarquage
cutané pré-opératoire par cure CHIVA du membre inférieur
gauche. |
L'abord de la crosse saphène interne est fait par une incision de 2 à 3
cm centrée sur le marquage, dans le pli de l'aine ou l cm au dessus chez
les patients corpulents. Le tronc de la veine saphène est disséqué et
suivi de bas en haut jusqu'à la jonction saphéno-fémorale, en disséquant
suffisamment les branches collatérales pour mobiliser la crosse. Une
première ligature de la veine saphène, au fil non résorbable, est faite en
aval de l'abouchement des branches. au ras de celles-ci sans cependant
étrangler leur ostium. Une ligature appuyée au polypropy-léne 2/0 est
ensuite placée au ras de la jonction saphéno-fémorale sur la crosse mise
en tension par l'intermédiaire de la ligature précédente tractée par
l'aide opératoire. La crosse est ensuite sectionnée entre les deux
ligatures. Le moignon proximale est ensuite isolé du moignon distaie par
la fermeture du fascia par une bourse de polypropylène 4/0. Les branches
sont respectées dans la mesure du possible. Cependant, il est souvent
nécessaire d'en sacrifier certaines pour des raisons anatomiques,
lorsqu'elles viennent se jeter au ras de la jonction saphéno-fémorale et
quil n'y a pas matériellement la place de réaliser la section-ligature.
Dans certains cas. une ou plusieurs branches sont identifiées comme
refluantes lors du marquage et doivent être sectionnées et liées ou
clippées. La conservation des branches non refluantes permet en théorie de
conserver le drainage des tissus qui en dépendent, évitant ainsi la stase
veineuse de ces territoires source de récidive par néoangiogénése de
compensation. Cependant, l'identification à l'échographie-Doppler
préopératoire des branches de crosse refluantes n'est pas facile, en
particulier en cas de fuite massive de la crosse. De nombreux opérateurs
préfèrent donc, par commodité et pour éviter les récidives dues à un
reflux de branche méconnu lors du marquage, réaliser une crossectomie
complète réséquant les branches. L'utilisation de clips isolés et de
ligatures sans section de la crosse est actuellement abandonnée du fait de
la survenue de récidives par contournement de la ligature ou des clips. Le
moignon de crosse est recouvert par le fascia qui est fermé par une bourse
de polypropyléne 4/0.
L'abord de la crosse saphéne externe est fait par une incision
transversale courte de l à 1.5 cm du creux poplité, au pli du genou,
centrée sur le marquage. Même si la crosse est en position haute, ce qui
est relativement fréquent, la veine est abordée dans la zone ou elle est
superficielle et disséquée de bas en haut jusqu'à la jonction
saphéno-poplité. En effet, l'abord directe en regard de la crosse,
lorsqu'elle est en position haute, est malaisé sous anesthésie locale
compte tenu de sa profondeur et de la proximité du nerf sciatique,
obligeant à un abord large disgracieux. Après incision de l'aponévrose, la
veine est soigneusement isolée du nerf saphéne externe qui lui est accolé.
Les rares petites branches sont liées et sectionnées. La veine saphéne est
ensuite sectionnée et liée au polypropylène 2/0 au ras de la veine
poplité. La veine d'amont est réséquée sur 2 cm puis liée. l'aponévrose
est fermée par un surjet de polypropy-léne 4/0. Il faut se méfier des
variantes anatomiques nombreuses de la terminaison de la veine saphéne
externe et notamment de l'abouchement des veines jumelles qui se situe à
une hauteur variable. Il faut que celui-ci soit parfaitement identifié et
situé sur le marquage préopératoire de façon à éviter de les lier.
L'hémodynamique peut aussi amener à interrompre la veine en dessous de
l'abouchement de la veine de Giacomini lorsque celle-ci présente un flux
rétrograde se drainant dans la crosse saphéne externe. Les patients sont
systématiquement traités par une héparine de bas poids moléculaire (HBPM)
à dose préventive pendant huit jours compte tenu du risque de thrombose du
moignon de crosse saphéne externe et du risque d'extension de cette
thrombose à la veine poplité. Une échographie-Doppler de contrôle est
recommandée au 4" et 7" jour postopératoire pour renforcer en cas de
besoin l'anticoagulation.
L'abord des autres sites de marquage est fait par de toutes petites
incisions transversales mesurant 2 à 3 mm faite dans le sens des plis
cutané. Les veines sont extériorisées a l'aide d'un crochet de dentellière
de 1,5 à 2 mm en traumatisant le moins possible le tissu sous-cutané
(Figure 8). La précision du marquage quant à la situation et à la
profondeur de la veine est là fondamentale dans la qualité du résultat.
Les veines sont sectionnées puis liées au fil non résor-bable en prenant
soin d'en réséquer 2 à 3 cm pour éviter les chances de reconnexion (Figure
8). Les veines à exclure sont liées en amont et phlébectomisées en aval
sur une longueur variable selon les besoins.
Les grandes incisons sont fermées en deux plans, avec un surjet
intradermique au fil non résorbable pour la fermeture cutanée après
instillation locale de rifampicine. Les micro-incisions sont fermées par
un pansement collant stérile (Steristrip ou Lumiderm). Le pansement est
complété par la mise en place au bloc d'une bande à contention légère
allant du pied à la racine de la cuisse.
Le patient est autorisé à sortir quelques heures après l'intervention
en fonction des doses de diazanalgésie. La déambulation immédiate est
autorisée et encouragée. La bande élastique est remplacée au bout de 24 à
48 heures par un collant ou un bas à contention légère (contention 1 ou 2)
a conserver 10 à 15 jours. Les fils sont retirés au dixième jour
postopératoire. Une HBPM est prescrite en cas d'antécédents de thrombose
veineuse, de thrombopathie connue. de circonstances anatomiques
favorisantes (chirurgie de la crosse saphéne externe, ectasie saphénienne,
CHIVA non drainant).
Problèmes techniques particuliers
Les phlébectomies associées
Contrairement à une opinion répandue, elles ne sont pas antinomiques
avec la technique princeps de la cure CHIVA où elles avaient été décrites
sous le terme "d'exclusion". Franceschi avait cependant déconseillé leur
utilisation large du fait du risque d'apparition secondaire de
télangiectasies en cas de suppression abusive d'une veine assurant le
drainage d'un territoire superficiel donné. Elles sont couramment
effectuées sur des veines qu'il est difficile d'affaisser malgré la
réalisation d'un système drainant. L'exemple le plus typique en est la
grande écharpe antéro-externe de cuisse atteignant la jambe, qui bien que
drainée et moins volumineuse, reste visible suscitant le mécontentement
esthétique des patients.
Les phlébectomies peuvent également être utilisées pour obtenir un
résultat esthétique immédiat, sans le délai de 3 à 6 mois habituellement
nécessaire pour constater la disparition des varices après cure CHIVA, en
prenant le risque de voir apparaître des télangiectasies secondaires. Ces
phlébectomies sont effectuées sur les réseaux R3 et R4.
Les continences saphéniennes segmentaires
Si une stratégie CHIVA est d'emblé réalisable sur des incontinences
complètes de la VSI, elle est parfois difficile en cas de continence
tronculaire segmentaire (Figure 4-6). Le segment continent peut empêcher
de réaliser un système drainant, en bloquant le passage du flux rétrograde
vers la perforante de réentrée, ce qui est source de récidive et de
mauvais résultats.
Dans les shunts de type II la réalisation simultanée d'une interruption
de la crosse et de la branche variqueuse aboutit à créer un segment non
drainé de la VSI, dont le risque de thrombose postopératoire est élevé
(Figure 5). Dans les incontinences sphéniennes courtes, on prend
volontiers le risque d'interrompre la crosse pour éviter l'extension d'une
éventuelle thrombose tronculaire à la veine fémorale commune. L'autre
possibilité est de laisser en place la crosse refluante et de se contenter
dans un premier temps d'exclure la ou les branches variqueuses. Le risque
de thrombose tronculaire est faible à condition de lier les branches au
ras de la veine saphène, de prescrire systématiquement une anticoagulation
par HBPM à dose préventive, et de contrôler la perméabilité de la VSI par
une échographie-Doppler au 3e jour pour éventuellement renforcer
l'anticoagulation. L'évolution habituelle se fait en quelques mois vers
l'apparition d'une incontinence complète de la VSI (Figure 4C). Dans un
deuxième temps, l'interruption de la crosse et la section-ligature sous la
perforante de réentrée permettent de réaliser le fractionnement de la
colonne de pression et le drainage du RVS (Figure 4D). Cependant, dans
certais cas, la VSI devient à nouveau continente et il n'est pas
nécessaire d'interrompre secondairement la crosse (Figure 4B). Ces
patients sont donc à surveiller et à traiter de principe en deux temps si
cela s'avère nécessaire.
Lorsque le segment continent de VSI est court et qu'une valvule
continente empêche le passage du flux rétrograde vers la perforante de
réentrée (Figure 6), il nous est arrivé, pour permettre le traitement en
un temps, de réaliser une dévalvulation du segment continent afin
d'obtenir d'emblée un système drainant. La dévalvulation est réalisée par
l'introduction par une branche variqueuse d'aval de la tige d'un stripper
poussée à contre-courant jusqu'à la perforante de réentrée de façon à
forcer la valvule continente (Figure 6). Cette technique n'est applicable
qu'aux incontinences segmentaires courtes et nécessite un écho-marquage
préopératoire précis .Elle n'est pas toujours facile et demande des
conditions anatomiques particulières : branche collatérale et VSI de
calibre suffisant, valvule peu résistante.
La cure CHIVA en deux temps
Le but de la technique est bien sûr de réaliser un traitement complet
en un temps. Cependant un traitement en deux temps, ou plus, est
nécessaire dans les circonstances particulières que sont : - Les shunts de
type II que nous avons précédemment évoqués.
- Les situations complexes
telles que les malformations veineuses, les varices essentielles évoluées
diffuses, et certaines récidives après eveinage, le premier temps aidant à
"éclaircir" une situation anatomo-hémodynamique confuse.
- Les ulcères
veineux (Figure 9) pour lesquels le premier temps, effectué par des abords
en peau saine permet d'obtenir la cicatrisation de l'ulcère et
l'amélioration de la trophicité cutanée de la jambe autorisant dans un
deuxième temps, réalisé trois à six mois plus tard, d'intervenir à la
partie basse de la jambe pour compléter le traitement.
 |
Fig. 8
Technique du crochet
permettant d'extérioriser la veine à interrompre. La
section-ligature comporte la résection d'un à deux cm de veine de
part et d'autre (avec l'autorisation de l'Encyclopédie
médico-chirurgicale). |
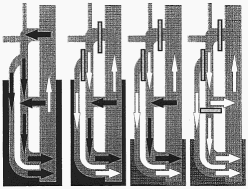 |
Fig. 9
A) Insuffisance
veineuse superficielle responsable d'un ulcère avec hypodermite
sévère figurée sous la forme d'une guêtre noire. B) Premier temps de
la cure CHIVA avec section ligature de la crosse saphène et de
branches refluantes en zone cutanée saine. C) La régression des
lésions cutanées en 8 à 12 semaines autorise à faire des abords
complémentaires D) sans risque de trouble de
cicatrisation. |
INDICATIONS
Pratiquement toute IVS peut être traitée par cure CHIVA sauf lorsque le
tronc de la VSI est lui-même variqueux au point que sa conservation ne
présente pas d'intérêt. Dans ce cas très rare, le risque de thrombose
tronculaire est également important ce qui limite encore l'intérêt de la
technique.
L'IVS symptomatique chez la femme en période d'activité génitale peut
avantageusement être traitée par cure CHIVA plutôt que par eveinage. En
effet, la grossesse risque de provoquer une récidive qui, après eveinage,
emprunte des circuits anarchiques du fait de la suppression des tronc
veineux, rendant le traitement ultérieur très difficile et peu
satisfaisant, ce qui n'est pas le cas après cure CHIVA.
La cure CHIVA
n'a pas d'indication chez les sujets grabataires ni chez ceux dont les
veines superficielles suppléent une obstruction du RVP ou sont
continentes.
La principale contre-indication à la cure CHIVA est
l'absence de formation théorique et pratique à la technique aussi bien de
l'hémodynamicien responsable de l'échomarquage que du chirurgien réalisant
l'intervention.
RESULTATS
Les résultats de la cure CHIVA ont fait l'objet de plusieurs études.
Une enquête d'auto-évaluation par les patients du résultat à trois ans a
été réalisée en 1993. Sur 500 questionnaires adressés, l'auteur a obtenu
329 réponses dont 315 étaient exploitables. Soixante neuf pour-cent des
malades étaient adressés pour des varices essentielles non traités, 20 %
avait précédemment eu un eveinage et 11 % une cryochirurgie ou des
phlébectomies et étaient adressés pour une récidive. Tous avaient été
traités par cure CHIVA. Les complications précoces ont été une thrombose
saphenienne dans 5 % (n=16) des cas, une phlébite profonde dans 0,9 %
(n=3), un lymphocèle ou une lymphorrhée dans 1,5 % (n=5), une infection
cutanée mineure dans 7,5 % (n=25), et des troubles de la sensibilité
cutanée régressifs dans 20 % (n=65) des cas. Il est important de noter que
60 % des patients n'avaient eu aucun arrêt de travail, 8 % un arrêt de
moins de 3 jours et 25 % un arrêt de 3 à 8 jours (93 % de patients arrêtés
moins de 8 jours). Ce point prend toute sa valeur lorsque l'on sait que 70
% de la population étudiée avait moins de 60 ans et était donc en période
d'activité professionnelle. Les résultats du traitement ont été jugés
satisfaisant sur les symptômes dans 75,5 % des cas et sur l'esthétique
dans 66,5 % (tableau l). Sept patients (2,2 %) ont nécessité une
reintervention (3 strippings, 3 crossectomies itératives, et une
phlébectomie) au cours de cette période. Seul 29 patients (9 %) ont eu
recours à des scléroses de varices en postopératoire.
| Tableau l : Auto-évaluation
des résultats fonctionnels et esthétiques à 3 ans de la cure
CHIVA |
| Résultats |
Fonctionnels
n(%) |
Esthétiques
n(%) |
| Trés bon |
118 (37,5) |
96 (30,5) |
| Bon |
120 (38) |
114 (36) |
| Moyen |
53 (17) |
81 (26) |
| Médiocre |
16 (5) |
22 (7) |
| Nul |
8 (2,5) |
2 (0,5) |
| TOTAL |
315 (100) |
315 (100) |
| Tableau II : Résultats
fonctionnels et esthétiques de la cure CHIVA à 2,8
ans |
| Résultats |
Fonctionnels
n(%) |
Esthétiques
n(%) |
| Trés bon |
530 (79) |
470 (75) |
| Bon |
91 (14) |
91 (14) |
| Moyen et mauvais |
47 (7) |
65 (11) |
| TOTAL |
668* (100) |
626* (100) |
| * La disparité des deux totaux
s'explique par le fait qu'il s'agit de groupes
différents. |
L'un d'entre nous (MB) a revu son expérience sur 4 ans (1991-1994) de
la technique. Les deux dernières années n'ont pas été prise en compte pour
avoir un recul suffisamment long. Neuf cent vingt dossiers ont ainsi été
revus. Le recul moyen était de 2,8 ans (1-5 ans). Cent patients (11 %) ont
eu une thrombose postopératoire. Cent dix patients (12 %) ont nécessité un
geste complémentaire secondaire du fait d'un résultat initial incomplet,
ou d'une dégradation secondaire. Les résultats fonctionnels ont été jugés
chez les 626 patients ayant des symptômes fonctionnels en préopératoire et
les résultats esthétiques chez les 668 patients ayant une préoccupation
esthétique préopératoire. Ces résultats étaient satisfaisant
respectivement dans 89 % et 93% (tableau II). La conservation d'une veine
saphène interne utilisable pour un pontage a été évaluée chez 776 patients
ayant fait l'objet d'un geste sur cette veine, les autres patients ayant
été traités pour des varices siégeant dans un autre territoire. Chez 23
patients (3 %), la VSI était totalement inutilisable du fait d'une
thrombose extensive ou de lésions pariétales étendues. Six cent soixante
quatre patients (85 %) avaient conservé une VSI de longueur supérieure à
75 % de sa longueur initiale dont 590 (76 %) de longueur quasiment
complète. Soixante treize patients (9 %) avaient conservé la moitié
proximale ou distaie de la VSI, éventuellement utilisable pour un pontage
artériel court ou un pontage coronarien. Les meilleurs résultats de la
deuxième série par rapport à la première s'expliquent sans doute par le
fait qu'il s'agit d'une série plus récente qui a bénéficié de l'évolution
de la technique et de l'atténuation de l'impact de l'apprentissage, avec
des indications plus poussées de phlébectomies en complément du traitement
hémodynamique.
CONCLUSION
Bien qu'il n'y ait pas eu d'étude randomisée, les résultats à moyen
terme de la cure CHIVA sont au moins équivalents à ceux du stripping avec
les avantages d'une agression chirurgicale bien moindre et d'un coût
social beaucoup moins élevé lorsque l'on prend en compte l'absence
d'hospitalisation, la brièveté de l'interruption de travail, la rare
nécessité de scléroses complémentaires.
Ce résultat ne peut cependant être attendu qu'au prix d'une formation
approfondie à l'hémo-dynamique veineuse et à la technique chirurgicale et
d'échomarquage, et du temps nécessairement plus long consacré par les
praticiens à leurs patients. L'absence de formation n'explique que trop
bien les mauvais résultats à l'origine de la prétendue inefficacité de la
technique.








