![]()
Autore: Vincenzo Cordiano
Divisione di Medicina Generale, O.C. Valdagno (VI)
Ultimo aggiornamento: 13/09/2002 17.28.53
![]()
Consultate sito Alcmeone ed il Sito mirror del SIE Ematologia
I termini tecnici sono spiegati succintamente nel Glossario dei termini tecnici. Potete accedervi semplicemente cliccando sulla parola sottolineata; per ritornare a questa pagina basta cliccare sul pulsante Indietro o Back del vostro navigatore, o dal menu rapido che compare dopo aver premuto il tasto destro del mouse
![]()
Linfomi è un termine generico utilizzato per indicare un gruppo eterogeneo di tumori
che originano dai linfociti, le principali cellule
del sistema immunitario . Gli organi maggiormente
interessati dal processo linfomatoso sono in genere i linfonodi , che possono essere
considerati come degli accumuli di linfociti
organizzati presenti in tutto il corpo. Dai linfonodi la malattia può diffondersi
attraverso il sangue e/o i vasi linfatici ad altri linfonodi od organi, sia linfatici
(midollo, milza, ecc.) o extralinfatici (cute, polmoni, sistema nervoso centrale, stomaco,
fegato ecc.). I linfociti, infatti, anche se si formano e maturano negli organi linfatici,
hanno il compito fisiologico di circolare nel sangue ed in tutti gli altri organi del
corpo alla ricerca d'antigeni estranei da eliminare. I linfociti tumorali non perdono in
genere questa capacità di circolare nel corpo, anche se spesso perdono le loro funzioni,
diffondendo così la malattia a distanza del luogo d’origine.
A volte le cellule linfomatose sono presenti nel sangue periferico . In questi
casi può essere impossibile la distinzione fra linfoma e leucemia, tanto che si parla di
linfoma leucemizzato.
Raramente un linfoma può manifestarsi all’inizio in un organo non linfatico (
linfomi extralinfonodali ).
Le cause dei linfomi non sono conosciute nella maggioranza dei casi. Come tutte le
neoplasie, anche i linfomi possono essere considerate delle malattie genetiche , in cui il
DNA delle cellule è modificato ad opera di
sostanze chimiche, virus, radiazioni. Quando queste modificazioni interessano particolari
zone del DNA, particolarmente gli oncogèni
, le cellule perdono la proprietà di crescere, dividersi e morire in modo ordinato,
cosicché esse crescono più rapidamente della norma e/o si accumulano
nell’organismo, dando origine, con il passare del tempo, al tumore.
Esistono delle malattie che predispongono ai linfomi. Esse sono conosciute anche come
condizioni prelinfomatose. Sono in genere malattie congenite in cui sono evidenti anomalie
genetiche o del sistema immunitario, che rendono l’organismo più suscettibile
all’azione degli agenti tossici sopra ricordati o incapace di riparare i danni che
essi provocano al DNA.
Altre condizioni prelinfomatose conosciute sono gli stati di immunodeficienza acquisita,
per esempio l’AIDS o l’immunodeficienza dei soggetti trapiantati, che assumono
farmaci immunosoppressori per lungo tempo. A volte, in questi pazienti, il linfoma
regredisce dopo la sospensione del trattamento immunosoppressivo. L'identificazione
delle cause dei linfomi è un problema impellente, stante il continuo e
progressivo aumento dell'incidenza di queste malattie tumorali osservata in
molte regioni del mondo. Recentemente molto interesse ha suscitato nella
comunità scientifica la possibilità che l'aumentata esposizione alla luce
solare (radiazioni ultraviolette) sia un fattore di rischio per l'insorgenza dei
linfomi. Il dibattito è aperto e molti negano l'esistenza di questa
associazione. (Per chi è interessato, ho cercato di riassumere i risultati
delle ricerche più recenti in questo campo in un'apposita pagina.)
I linfomi sono suddivisi storicamente in due grandi categorie: i linfomi non Hodgkin ed
i linfomi di Hodgkin . Questi ultimi sono caratterizzati dalla presenza delle cellule di
Reed-Sternberg , per definizione assenti nei linfomi non Hodgkin, e prendono il nome dal
medico che, molto probabilmente per primo, nel 1832, descrisse i primi casi della
malattia. Il tipo di linfoma è stabilito con l’esame istologico al microscopio del
linfonodo prelevato mediante biopsia .
A volte è necessario ricorrere anche alla biopsia di altri organi, soprattutto il midollo emopoietico , per
stabilire il più precisamente possibile la diffusione del linfoma nell’organismo o,
in termini tecnici, per effettuare la stadiazione
del linfoma stesso.
Il tipo e lo stadio del linfoma condizionano notevolmente la prognosi e quindi il tipo e la durata
della terapia, che è diversa non solo nelle due categorie di linfomi, ma anche fra i
numerosi sottotipi di linfomi non Hodgkin, come vedremo.
I sintomi clinici, le procedure della diagnosi e della stadiazione sono sostanzialmente
simili nelle due categorie di linfomi , quindi saranno trattati insieme. A parte saranno
illustrate la classificazione istologica, i sistemi di stadiazione e la terapia dei vari
tipi di linfoma.
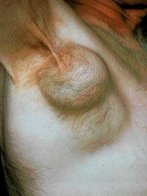
Il sintomo che più frequentemente spinge il paziente a rivolgersi al medico è
l’ingrossamento di uno o più linfonodi superficiali nella regione del collo, delle
ascelle o dell’inguine, in ordine di frequenza ( fig.1
). I linfonodi ingrossati sono in genere non dolenti e di consistenza aumentata. La
persistenza di un ingrossamento in queste regioni per più di 3-4 settimane necessita di
valutazione da parte di un medico . Ci può essere l'ingrossamento contemporaneo di più
regioni linfonodali.
A volte ci può essere febbre o febbricola, astenia
, sudorazione notturna, prurito, diminuzione del peso corporeo non altrimenti spiegabile.
È molto importante riferire al medico la presenza di questi sintomi, in quanto possono
essere espressione di malattia in stadio avanzato e possono determinare la
sottoclassificazione del linfoma in A (se mancano) o B (se sono presenti); ciò può
condizionare il tipo di terapia che sarà effettuata.
Fig.1- Grosso pacchetto linfonodale ascellare in corso di linfoma non Hodgkin
Raramente possono esserci altri sintomi, dovuti all’interessamento di organi non linfatici:
In questi casi il linfoma può essere una “sorpresa”, per esempio dopo esame
istologico di biopsie gastriche prelevate in corso di gastroscopia eseguita
per disturbi digestivi.
Bisogna rammentare che questi sintomi non sono caratteristici dei linfomi e possono essere
presenti in numerose malattie. Anche l'ingrossamento dei linfonodi può essere dovuto a
malattie infettive, infiammatorie, a farmaci, tumori metastatici ecc.. La biopsia del
linfonodo serve ad escludere tutte queste malattie e a stabilire che si tratti realmente
di un linfoma.
Non è possibile distinguere i vari tipi di linfoma senza l’esame istologico del
linfonodo o di altri tessuti. Bisogna precisare subito che esistono circa 30 sottotipi
istologici di linfoma non Hodgkin ed almeno quattro sottotipi istologici di linfoma di
Hodgkin. Un medico esperto potrà al massimo sospettare un tipo di linfoma piuttosto che
un altro (alcuni hanno delle modalità di presentazione clinica abbastanza
caratteristiche), ma la diagnosi di certezza si ha solo con l’esame istologico.
Momento essenziale, come già ricordato, è quindi la biopsia. In genere è sufficiente
l’esame di un solo linfonodo prelevato chirurgicamente in anestesia locale. A volte
è necessario ricorrere alla biopsia di altri organi (per esempio polmoni o fegato) per
stabilire se essi sono interessati (“infiltrati”) dal processo
linfomatoso. In
molti centri questi prelievi sono effettuati con appositi aghi durante la TAC o l’ecografia (esami TAC o eco
guidati): si evita così di ricorrere ad interventi chirurgici veri e propri, con notevole
vantaggio per il paziente da una parte, e, dall’altra, anche per l’operatore che
può “mirare” meglio il prelievo sulla zona sospetta, diminuendo la probabilità
che esso cada in una zona vicina indenne.
Il tessuto prelevato è sottoposto in genere ad indagini immunologiche e genetiche. Le
prime servono a risalire al tipo e stadio di differenziazione dei linfociti (B, T,
NK) da
cui è originato il linfoma. Le analisi genetiche servono ad identificare eventuali
anomalie del DNA, alcune delle quali sono caratteristiche di determinati sottotipi di
linfoma e non di altri.
Tutte queste indagini sono importanti non solo per stabilire il sottotipo istologico di
linfoma, e quindi per la terapia, ma anche, in alcuni casi, per valutare l’efficacia
della terapia stessa. Infatti, con le metodiche oggi disponibili, è possibile stabilire
l’eventuale persistenza delle anomalie genetiche o immunologiche dopo il
completamento della terapia, anche in soggetti in apparente remissione completa da lungo tempo. In
termini tecnici, si parla di valutazione della malattia minima residua : se le anomalie
scompaiono dopo la terapia, è molto probabile che il paziente sia definitivamente
guarito; in caso contrario il soggetto può essere a rischio di recidiva . In alcuni casi, tuttavia, le
anomalie persistono per molti anni in soggetti che non hanno altri segni di malattia. Per
questo motivo il significato clinico della persistenza della malattia minima residua (non
evidenziabile cioè con altri mezzi) deve essere valutato caso per caso.
La procedura della stadiazione
è sostanzialmente simile per tutti i linfomi.
Innanzi tutto il medico dovrà accuratamente eseguire:
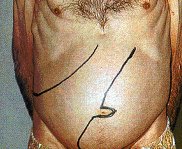
Figura 2. Enorme splenomegalia (delimitata dalla linea a destra). Anche il fegato (delimitato dalla linea a sinistra) è ingrossato.
Quindi saranno prescritti esami di laboratorio e
strumentali .
Fra i primi sono essenziali:
In casi selezionati sarà necessario il test di Coombs, la tipizzazione linfocitaria,
la ricerca delle crioglobuline ecc..
Fra gli esami strumentali sono in genere indispensabili:
In casi particolari sarà necessario eseguire altri esami o procedure diagnostiche:
Di solito, almeno nei linfomi non Hodgkin, è necessario eseguire anche la biopsia osteomidollare per valutare se il midollo è infiltrato: in questo caso la malattia è classificata direttamente allo stadio IV; ci troviamo di fronte cioè ad una malattia diffusa, per curare la quale occorre usare la chemioterapia , qualora si decidesse di iniziare una terapia per il linfoma che, come vedremo, non è sempre utile o necessaria.
Completati gli accertamenti, e venuto in possesso del referto dell’esame istologico, il medico determina la prognosi del linfoma, valuta le condizioni fisiche e psichiche del paziente ed il suo stato di salute generale e decide se è necessario iniziare la terapia subito o attendere l’evoluzione del quadro clinico.
Determinare la prognosi di una malattia significa fare delle previsioni sul suo
andamento nel tempo. Anche, o forse soprattutto, in medicina è molto difficile
scrutare il futuro.
Con i progressi compiuti negli ultimi decenni, la maggioranza dei pazienti affetti da
linfoma di Hodgkin, e all’incirca la metà di quelli con linfoma non
Hodgkin, può
essere definitivamente curata dalla malattia, ma rimangono ancora tumori che non
rispondono alle terapie iniziali ( tumori resistenti o refrattari ) o che recidivano dopo
periodi anche lunghi di apparente remissione completa. Le cause della resistenza alla
terapia non sono conosciute, mentre le recidive
possono essere imputate alla persistenza di cellule tumorali nell’organismo ed alla
nostra incapacità di identificarle con certezza e precocemente.
La prognosi (e la terapia) di un paziente con linfoma dipende essenzialmente dai seguenti
fattori:
![]()
Per saperne di più...
| NCI/PDQ Adult non Hodgkin's Lymphoma - Informazioni sulla malattia per i pazienti in età adulta | |
| NCI/PDQ Adult non Hodgkin's Lymphoma - Informazioni sulla malattia per medici | |
| NCI/PDQ Non-Hodgkin's lymphoma during pregnancy - Informazioni sulla malattia in gravidanza | |
| NCI/PDQ: Cutaneous T-Cell Lymphoma (Physician Statement) | |
| NCI/PDQ: Cutaneous T-Cell Lymphoma (Patient Statement) | |
| NCI/PDQ: Mycosis Fungoides and Sezary Syndrome | |
| MIke Barela: Lymphoma Resource Pages - Ottimo sito curato da un paziente; molto ricco di informazioni sulla malattia di Hodgkin e sui linfomi non Hodgkin | |
| The Leukemia Society of America: Informazioni sui linfomi non Hodgkin (per pazienti) | |
| Blood e Bone Marrow Newsletter: Treating Lymphoma with BMT (July 1994) | |
| NCI/PDQ Childhood non-Hodgkin's lymphoma - patient information ; Informazioni sui linfomi non Hodgkin dell'età pediatrica (per pazienti) | |
| NCI/PDQ Childhood non-Hodgkin's lymphoma - physician information ; Informazioni sui linfomi non Hodgkin dell'età pediatrica (per medici) | |
| Leukaemia and Related Diseases ; Informazioni sulle malattie neoplastiche del sangue dal Leukemia Research Fund (per pazienti) | |
| The Lymphomas - Informazioni sui linfomi non Hodgkin e sulla malattia di Hodgkin dal Leukemia Research Fund (per pazienti) | |
| The Lymphoma Research Foundation of America: Information About Lymphomas - Informazioni per pazienti | |
| NCI/PDQ Adult Hodgkin's Lymphoma - Informazioni sulla malattia per i pazienti | |
| NCI/PDQ Adult Hodgkin's Lymphoma - Informazioni sulla malattia per medici | |
| Hodgkin's Disease During Pregnancy - Informazioni sulla malattia in gravidanza | |
| HODGKINS , gruppo di discussione per pazienti con malattia di Hodgkin | |
| OncoLink FAQ: Hodgkin's Disease | |
| OncoLink: Personal Experiences of a Patient With Advanced Hodgkin's Disease | |
| Lisa Sparks: For the New Hodgkin's Patient - Home Page di una paziente con malattia di Hodgkin. Contiene numerose informazioni sulla diagnosi ed il trattamento della malattia | |
| Dave's Happy Little Hodgkin's Web Site - Sito curato da un ragazzo guarito dalla malattia | |
| Remission.org - Altra Home Page di un paziente che illustra il suo personale percorso fino alla remissione. | |
| Can.Survive - Sito curato da un paziente con linfoma di Hodgkin. | |
| The Leukemia Society of America: Informazioni sulla malattia di Hodgkin (per pazienti) | |
| NCI/PDQ Childhood Hodgkin's disease - patient information | |
| NCI/PDQ Childhood Hodgkin's disease - physician information |
![]()
AVVERTENZE IMPORTANTI |
Le notizie contenute nel S.I.E. hanno solamente scopo divulgativo. In particolare
non possono essere considerate sostitutive delle informazioni fornite dal personale
sanitario responsabile dei singoli casi. Si declina ogni responsabilità per ogni uso
scorretto delle informazioni contenute nel sito, soprattutto se esse sono utilizzate per
la diagnosi e terapia di qualsiasi malattia o disturbo. E' sempre consigliabile in questi
casi rivolgersi al proprio medico. |