|
Schema del percorso dei raggi dall'infinito. Vengono usate lenti divergenti nel caso della miopia e lenti convergenti nel caso dell'ipermetropia. |
|
|
Miopia: La miopia è la manifestazione della visione sfocata a distanza. Con tale termine si definisce un occhio che non è in grado di vedere a distanza come un occhio definito normale e che possiede un'acutezza visiva di 10/10. Dunque, un occhio miope può vedere bene a distanze ravvicinate, mentre non può farlo a distanze superiori ai 4 metri. Infatti il punto di messa a fuoco di un occhio miope (punto remoto) è rappresentato dall'inverso in metri del valore diottrico della sua miopia. Ad es. un occhio miope di 2,50 Dt. ha il suo punto remoto (distanza massima a cui riesce a mettere a fuoco una mira piccola di 10/10) a 40 Cm. Oltre tale valore inizia a vedere sfocato. Dal punto di vista fisico, un occhio miope non focalizza i raggi provenienti dall'infinito sulla sua retina, ma davanti ad essa. In tal modo i raggi arrivano sfocati sulla retina e sono necessarie lenti negative per arretrare il fuoco dei raggi fino a portarlo sulla retina. Miopie lievi arrivano fino ad un valore di 4-5 Dt., miopie medie sono quelle tra 5-6 Dt. e 8 Dt., miopie medio-elevate sono quelle tra 8 dt. e 14-15 Dt. e miopie elevate quelle oltre le 15 dt. Raramente si incontrano miopie oltre le 30 Dt.
Ipermetropia: L'ipermetropia, al contrario della miopia, fa si che il soggetto veda bene a tutte le distanze, anche se fa molta più fatica alle distanze corte, a seconda del grado di ipermetropia. Infatti, l'occhio ipermetrope focalizzerebbe i raggi provenienti dall'infinito, dietro la sua retina e su di essa si forma un'immagine sfocata dell'oggetto fissato. In tal caso, a differenza della miopia, entra in funzione il sistema accomodativo che porta avanti l'immagine posizionandola sulla retina. In tal modo l'immagine diviene nitida. Da vicino lo sforzo deve essere aumentato ed è per questo che sostenerlo diviene via via più faticoso, a volte impossibile. I soggetti ipermetropi lamentano spesso sintomi astenopeici (mal di testa, occhi rossi, brucianti, lacrimosi, ecc.) piuttosto che visione sfocata e per questo alcuni definiscono gli occhiali per ipermetropi "occhiali da riposo".
|
Schema del percorso dei raggi dall'infinito. Vengono usate lenti divergenti nel caso della miopia e lenti convergenti nel caso dell'ipermetropia. |
|
|
Astenopia: è un'insieme di sintomi e segni che sta ad indicare una sofferenza del sistema visivo. Spesso è il campanello d'allarme che si mette in evidenza in presenza dello stress visivo. I sintomi ed i segni più ricorrenti dell'astenopia sono: Mal di testa localizzato sulla fronte o sulle tempie con insorgenza tardiva ed assente durante i giorni di vacanza. Ancora si può avere bruciore oculare, rossore oculare, lacrimazione, fotofobia, sfuocamenti transitori dell'immagine per vicino, nausea, vertigini, visione doppia, ecc. L'astenopia si divide in Semplice e Complessa. La prima si manifesta in assenza di ametropie, la seconda in loro presenza.
Acutezza visiva: è l'unità di misura della capacità visiva. In Italia si misura in decimi e viene considerata normale un'A.V. di 10/10. In realtà è piuttosto facile trovare valori di A.V. superiori, spesso intorno ai 12/10 ed anche ai 15/10. L'ottotipo, che rappresenta il test con un insieme di lettere, simboli, numeri o disegni a grandezza angolare decrescente, viene solitamente proiettato ad una distanza di 5 o 6 metri. Lo studio dove viene eseguito il test deve avere sempre le stesse condizioni: distanza, luce, contrasto, tempo di presentazione del test. Infatti, variando i parametri su detti, varia anche il risultato finale ottenuto. Nei paesi anglosassoni l'acutezza visiva viene misurata in sesti, mentre negli U.S.A. in piedi. Di seguito inseriamo una tabella comparativa dei tre sistemi. Vedi ottotipo
Acutezza Visiva Dinamica: rappresenta la valutazione dell'A.V., su vista, in modo dinamico simulando il movimento. Infatti è molto usuale che gli occhi vengano usati in modo dinamico, piuttosto che soltanto in modo statico, comodamente seduti a guardare una serie di caratteri con un discreto tempo per poterlo fare. L'A.V.D. viene valutata proiettando una serie di numeri o una parola per volta, concedendo all'esaminato un tempo brevissimo per poter riconoscere quanto proiettato. I tempi usati sono solitamente 1/10 di secondo, 1/25, 1/50 ed 1/100 di secondo. Soltanto pochi Optometristi sono in grado di valutare l'acutezza visiva dinamica. Essa è spesso utilizzata durante i training visivi e può essere allenata a migliorare. L’acutezza visiva dinamica, al contrario di quella statica misura il tempo necessario per riconoscere un carattere spesso fisso in dimensione e di A.V. media (circa 0.6). A volte è possibile variare anche la grandezza del carattere. Lo spirito di tale misura è quello di valutare non la capacita di massima A.V. già vista con la misura statica, bensì la capacità dell’occhio a discriminare caratteri che compaiono per un brevissimo lasso di tempo. Come abbiamo visto in precedenza, il tempo di esposizione fa decrescere l’A.V. e dunque non vengono usati caratteri di A.V. molto elevati. La dinamicità della valutazione tende a simulare la vita quotidiana, specie le condizioni di movimento. Tale valutazione è fondamentale per gli sportivi ed in tutte le valutazioni in cui si nota difficoltà di incremento di A.V. statica. Ciò servirà ad indicare una corretta procedura di training visivo. Inoltre serve ad allenare ad un’A.V. dinamica elevata spingendo all’estremo le capacità oculari ed oculo-motorie.
Afachia: è la mancanza del cristallino all'interno dell'occhio. Il cristallino è lente biologica che permette la visione a tutte le distanze (sistema autofocus). Tale evenienza può essere di natura congenita, traumatica o susseguente ad un intervento di cataratta. Se congenita, il/la bambino/a nasce senza uno o entrambe i cristallini. In tal caso l'occhio non è in grado di focalizzare correttamente le immagini sulla retina in quanto il cristallino possiede circa 12-18 Diottrie. In tal caso può essere applicata una lente a contatto che restituisce la funzionalità all'occhio, per permettere un normale sviluppo neuro-fisiologico del bimbo/a. Se traumatica, l'afachia si verifica in conseguenza di un trauma che fa lussare o addirittura fuoriuscire il cristallino dalla sua sede. A seguito di un intervento di cataratta con opacizzazione del cristallino, esso viene rimosso per permettere all'occhio di riacquistare la trasparenza necessaria alla visione. Oggi, il cristallino rimosso o mancante, viene quasi sempre rimpiazzato da una lente intra-oculare, evitando la necessità di usare lenti a contatto o occhiali di notevole spessore.
Ambliopia: a volte definita "occhio pigro" identifica una visione ridotta rispetto alla norma. Di solito è monolaterale (a carico di un solo occhio), raramente bilaterale. Si considera ambliope un occhio che nonostante la miglior correzione non raggiunga i 7/10 di A.V. Il trattamento più moderno è quello della stimolazione attiva per mezzo di specifici stimolatori e di esercizi da effettuare a casa. Ancora antiquati Ortottisti utilizzano il sistema del bendaggio quasi perpetuo quale unico rimedio, con il grosso rischio di rovinare l'occhio migliore che viene bendato per troppo tempo. Il bendaggio, se ben fatto e se coadiuvato da altre metodiche consente risultati in 30 giorni di utilizzo. Se entro tale tempo non sono stati raggiunti risultati apprezzabili è meglio abbandonare il trattamento e riferirsi al proprio Optometrista. Le possibilità di recupero sono legate all'età del bambino. Prima si comincia e meglio è. Difficili sono i risultati dopo il nono anno d'età.
Analisi Visiva: è la metodica usata dagli Optometristi comportamentalisti per diagnosticare qualsiasi problema visivo. L'analisi visiva consente di verificare tutte le funzioni del sistema visivo: errore refrattivo in funzione delle proprie necessità, capacità fusionale, riserve fusionali, accettazione delle lenti prescritte e loro efficacia nel tempo, età del problema visivo, ampiezza accomodativa assoluta e relativa, grado di deterioramento del problema visivo, ecc. Dunque è il solo mezzo per poter prescrivere correttamente lenti correttive perchè tiene conto di tutte le variabili del sistema visivo. Chi non esegue un'analisi visiva non è in grado di valutare il sistema visivo e dunque è meglio che si dedichi ad altri impieghi. L'Optometrista, unico professionista in grado di effettuare un'analisi visiva, consegna una scheda completa di tutti i dati in modo da permettere al paziente di conservare il patrimonio dei dati del suo sistema visivo, per permettergli futuri controlli presso qualunque altro Optometrista.
| Cornea: è formata da 5 strati: Epitelio (5 strati di cellule con spessore totale da 50 a 100 micron), membrana di bowman (spessa circa 12 micron), stroma (spesso circa 470-600 micron), membrana di descemet (spessa circa 6 micron), endotelio (composto da un solo strato cellulare di circa 10 micron di spessore). La cornea ha uno spessore di circa 0,6-0,7 mm. al centro e 0,9-1.0 mm. al limbus. Ha un diametro medio di 11.00 mm. ed è il tessuto più innervato e dunque sensibile del nostro corpo. |
|
| Sclera: è il "tessuto bianco" dell'occhio ed ha lo scopo di avvolgere in un involucro fibroso e resistente tutte le strutture interne dell'occhio. E' collegata alla cornea, anteriormente, al limbus che rappresenta la zona di transizione. |
| Congiuntiva: è la membrana trasparente che ricopre la sclera ed arriva fino al limbus, dove parte il tessuto corneale. Ricoprendo la sclera, si ripiega indietro e ricopre anche la parte interna delle palpebre inferiore e superiore. Ha lo scopo di difendere l'occhio dagli attacci microbici e la sua irritazione da luogo alla congiuntivite in varie forme: batterica, virale o allergica. |
| Cristallino: E' una lente biologica a forma biconvessa addetta a focalizzare i raggi sulla retina. La sua forma varia a seconda di come si comporta il muscolo ciliare a cui è attaccato tramite la zonula di Zinn. Durante l'atto accomodativo, la zonula viene rilasciata ed il cristallino assume una forma più sferica. Quando il muscolo ciliare è rilassato, invece, la zonula tende il cristallino riducendone il potere. Invecchiando, tende ad ingiallirsi ed ad opacizzarsi con epilogo nella cataratta. Non sempre ciò accade e non ugualmente in tutte le persone. |
|
| Lamelle del Cristallino sano visibili con lampada a fessura 10x | Opacità/Adesioni su Cristallino |
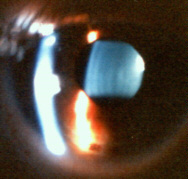 |
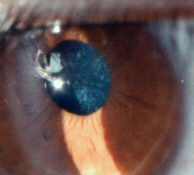 |
| Muscolo ciliare: si trova all'estremità anteriore e larga del corpo ciliare ed è costituito da una massa di fibre muscolari involontarie o lisce. E' composto da fibre circolari, o muscolo di Muller, e da fibre radiali. La contrazione del muscolo ciliare fa avvicinare i processi ciliari al cristallino, permettendone l'aumento di curvatura e dunque il processo accomodativo. E' il muscolo deputato all'accomodazione, l'attività che ci permette di leggere a tutte le distanze. |
| Retina: E' il tessuto più importante in quanto può essere considerata come una vera protrusione del cervello. Ha uno spessore di circa 0,1 mm. ed è un tessuto trasparente invertito. I recettori sono sul lato opposto a quello della luce che deve attraversare tutto lo spessore per raggiungerli. La retina ricopre tutta la parte interna dell'occhio dietro all'iride ed al muscolo ciliare. E' appoggiata alla coroide e sostenuta in sito dal corpo vitreo. Gli unici punti saldi sono il nervo ottico e l'ora serrata. E' formata da 10 strati, nell'ordine: Epitelio pigmentato, Coni e bastoncelli, Membrana limitante esterna, Strato nucleare esterno, Strato plexiforme esterno, Strato nucleare interno, Strato plexiforme interno, Cellule ganglionarie, Strato delle fibre nervose, Membrana limitante interna. La retina è piena di recettori con massima di densità di solo coni nella fovea (zona della visione nitida), coni e bastoncelli nella zona intermedia e solo bastoncelli procedendo verso l'ora serrata. |
|
| Coroide: ricopre tutta la metà posteriore del globo, salvo al nervo ottico e si estende nella metà anteriore sino all'inizio del corpo ciliare, circa 3 mm. davanti all'equatore. Lo spessore della coroide post mortem è di 0,2 mm. circa, ma si pensa sia maggiore in vita quando i vasi sono distesi dal sangue. E' un tessuto vascolare con il compito di rifornire l'occhio in molte delle sue necessità. La struttura ha cinque strati: Supracoroide, Strado dei grandi vasi, Strato dei vasi medi, Strato dei piccoli vasi o capillari, Membrana yaloide. |
|
| Muscoli extra oculari: ogni occhio possiede sei muscoli extra-oculari che ne permettono tutti i movimenti. Ce ne sono quattro retti: Interno, Esterno, Superiore ed Inferiore, attaccati nei quattro punti cardinali dell'occhio. Altri due sono detti obliqui perchè permettono tutti i movimenti composti su meridiani obliqui. La paralisi o il mal funzionamento di uno o più muscoli di un occhio, non permettono ai due occhi di fissare insieme in tutte le direzioni. In tal modo si produce uno strabismo permenente o specifico in alcune direzioni di sguardo. |
|
| Umore acqueo ed umore vitreo: il primo è un liquido che riempie lo spazio della camera anteriore, tra endotelio corneale e cristallino. La camera anteriore è profonda circa 3 mm. L'umor vitreo riempie invece la cavità tra la superficie posteriore del cristallino e la retina. E' un gel trasparente simile al bianco d'uovo. |
| Il bulbo oculare | Dagli occhi alla corteccia visiva |
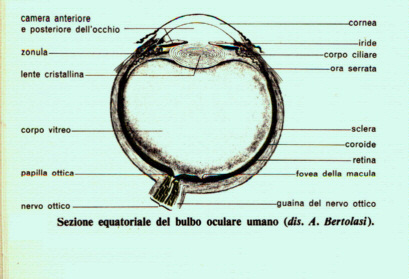 |
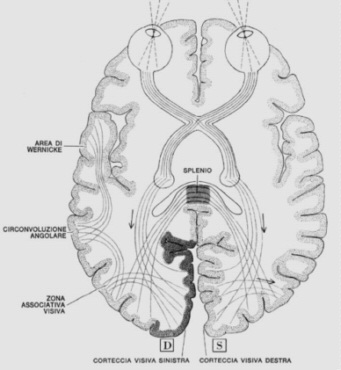 |
L'astigmatismo ha sempre un asse su cui agisce in quanto l'occhio astigmatico è come se fosse ovale (più simile ad un pallone da rugby che ad uno da calcio). In tal caso esiste un meridiano più curvo dell'altro e la lente correttrice dovrà avere necessariamente due valori, uno per correggere quello più curvo, l'altro per correggere quello più piatto. Solitamente l'astigmatismo è a carico della cornea, a volte del cristallino, più raramente del corpo vitreo o della retina. Raramente è una mescolanza dei su detti.
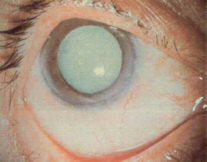
Cataratta: è rappresentata dal cristallino opaco, che non permette il passaggio della luce in modo sufficiente. Se totale rende l'occhio totalmente cieco, se parziale riduce l'acutezza visiva in modo direttamente proporzionale all'opacizzazione. Solitamente si tratta dell'invecchiamento del cristallino, che nella senescenza diviene via via più opaco. L'estrazione di cataratta nei soggetti anziani è ormai pratica quotidiana. Il cristallino può opacizzarsi anche per altre cause, come un trauma violento, una forte dose di radiazioni, sia U.V. che I.R. (è tipica la cataratta dei soffiatori di vetro), l'abuso o il sovra-dosaggio di sostanze farmacologiche, ecc. Quando la cataratta è talmente opaca che impedisce al soggetto di condurre la propria vita come faceva fino a poco tempo prima, specie se ne abolisce l'autonomia (senza che vi siano altre cause importanti collaterali), allora sarà opportuna una visita oftalmologica per prendere in considerazione la possibilità di estrarre la cataratta rimpiazzandola con una lente intra-oculare.
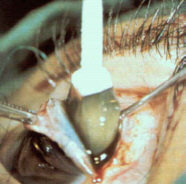
| Cataratta Matura | Estrazione di Cataratta con Criodo |
 |
 |
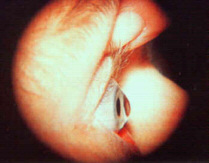
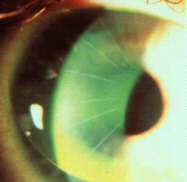
Cheratocono: è una conformazione corneale la quale si presenta a forma di cono con l'apice rivolto verso l'esterno, spesso un po' in basso. Tale quadro clinico è spesso evolutivo e durante il suo decorso tende ad aumentare notevolmente la curvatura corneale, assottigliando il centro della cornea sempre di più. Tale evento crea una distorsione delle fibre corneali con opacizzazioni interne. La cornea diviene sempre più astigmatica, spesso con astigmatismi irregolari, e sempre più sottile. Ad oggi non si conoscono ancora le cause scatenanti del cheratocono, che solitamente insorge dopo il 15° anno d'età; esiste una correlazione familiare che a volte salta una generazione e solitamente è localizzabile per aree geografiche.Il trattamento è soltanto devoluto ad un ottima applicazione di lenti corneali gas-permeabili (erroneamente dette anche semi-rigide) che nel 80% dei casi ferma la progressione del cono. L'importanza di una diagnosi precoce è intuitiva, in quanto è certamente più facile agire su un cono poco pronunciato.
|
Cheratocono Pronunciato |
LC Torica (7.05/7.50) su KE (7.45/6.40) | Erosione Epiteliale x scarsa lacrimazione |
 |
|
|
Cheratomileusi (LasiK): è una metodica chirurgica che consente il trattamento di miopie e ipermetropie non trattabili con il laser ad eccimeri. Dalla superficie corneale viene asportata una sottile lamella di tessuto usando un preciso microcheratomo. Rimosso il coperchio, il chirurgo tenta di modellare la faccia interna con il laser, modificandone lo spessore. Infine riposiziona lo strato superficiale rimosso in precedenza che si ricicatrizzerà senza bisogno di punti di sutura. Tale intervento si esegue in anestesia topica per mezzo di colliri. L'intervento è indicato a soggetti con ametropia (miopia o ipermetropia) stabile da almeno 5 anni e con uno spessore corneale maggiore di 500 micron. Vanno esclusi tutti i casi di cheratocono ed i casi con patologie corneali, specie se croniche, o con altre patologie oculari. Viene effettuata per compensare errori refrattivi compresi tra 1 e 12 diottrie, mentre è sconsigliata per valori superiori. L'intervento è sicuramente da preferire al laser ad eccimeri (PRK) in quanto non lede la membrana di Bowman (asportata insieme all'epitelio corneale e poi riposizionata) spesso causa di opacizzazione più o meno intenso della cornea.
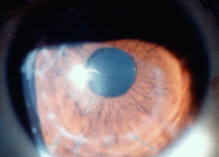
Cheratoplastica: è l'intervento chirurgico di trapianto corneale. Con questa metodica viene inpiantata una cornea donata in un occhio ricevente che ha perso l'uso della cornea per i motivi più svariati: traumi, ustioni chimiche, ustioni da fuoco, leucomi, cheratiti proliferative, cheratocono perforante, ecc. Di seguito vediamo un'immagine di un occhio trapiantato, le suture sono ben visibili ed il diametro trapiantato è di circa 8-9 mm. L'occhio trapiantato ha spesso bisogno di un'ulteriore correzione con lenti corneali per raggiungere una buona acutezza visiva.
Cheratotomia Asimmetrica: tale metodica chirurgica viene usata per il trattamento del cheratocono al fine di ridurre il prolasso corneale e favorire la correzione con occhiali o con lenti a contatto idrofile. La prima fase è caratterizzata dalla cheratotomia asimmetrica previo studio topografico, pachimetrico e scheimpfug camera. Le incisioni asimmetriche devono far prolassare il cono il più possibile, appiattendo la superficie corneale. L'intervento si esegue in anestesia topica a base di colliri. E' indicata per pazienti con cheratocono iniziale specie se non sopportano l'uso di lenti corneali. Il maggior problema di questa tecnica è che non è stata standardizzata mentre i soli ideatori sono in grado di conferire la necessaria sicurezza alla buona riuscita dell'intervento. Infatti, se mal eseguita, si potrebbero creare complicanze che favoriscano uno sfiancamento totale del cono.
Cheratotomia Radiale e Curva: sono tecniche chirurgiche per ridurre il potere miopico dell'occhio. Nella prima vengono praticate una serie di incisioni radiali (RK) da una zona centrale di circa 3 mm. di diametro verso la periferia. La Cheratotomia Curva (AK) consiste nell'effettuare incisioni curve concentriche alla pupilla, lasciando libera la zona ottica per appiattire il meridiano curvo. Quest'ultima è indicata nella correzione di astigmatismi miopici. In entrambe le tecniche viene usata anestesia locale a base di colliri. Viene effettuata su soggetti con miopia stabile da oltre 5 anni ed assenza di patologie oculari. La RK è indicata per miopie comprese tra 1 Dt. e 6-7 Dt. Gli svantaggi principali sono l'imprevedibilità del risultato e l'indebolimento perenne della struttura corneale. Successivamente sarà più difficile l'uso di lenti a contatto in caso di sotto-correzioni.
| Cheratotomia Radiale | Cheratotomia Radiale |
 |
 |
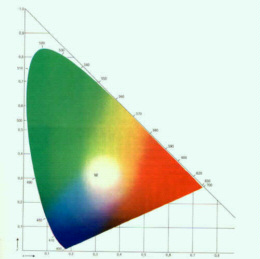
Colori: I colori vengono visti come tali solo perchè alcuni recettori retinici (coni) interpretano le tre lunghezze d'onda fondamentali della luce: Rosso, Verde, Blu. Usando opportunamente queste tre bande è possibile vedere tutti gli altri colori che conosciamo. Quando i coni non sono in grado di riconoscere alcuni colori si determina il daltonismo, meglio detto discromatopsia. Esistono tre classi fondamentali di discromatopsici: Protanopi, Deuteranopi e Tritanopi. I primi due tipi confondono tra loro il rosso con il verde, seppur con sfumature diverse; ad es. il protanope confonde anche il rosso col blu, mentre il deuteranope no. I tritanopi confondono il giallo con il blu. Esistono specifici tests per stabilire la capacità oculare a vedere bene i colori e spesso, con appositi filtri, e possibile restituire la capacità di differenziare i colori anche ai discromatopsici. Il Daltonismo è spesso ereditario e colpisce in prevalenza la popolazione maschile. Non è una patologia e non determina altri problemi visivi.
| Triangolo del colore secondo la CIE |
 |
Degenerazione maculare: esistono varie forme di degenerazione maculare, ma quasi tutte riducono notevolmente l'attività retinica, compromettendo la capacità visiva. Delle varie forme ricordiamo: degenerazione senile, retinite circinnata, capillarosi maculare, foro maculare, eredo-degenerazioni cerebro-retiniche (tipo Tay-Sachs, Bielchowsky, Spielmeyer-Vogt, Kufs, ecc.), degenerazione tipo Best, tipo Stargardt, tipo Behr, tipo Waardenburg, tipo Sorby.
| Degenerazione Tapeto-Retinica |
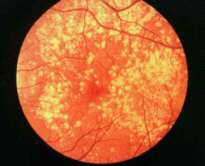 |
Diabete e Retina: esiste una retinopatia diabetica semplice ed una proliferativa. La prima evidenzia segni iniziali al polo posteriore, nell'area compresa tra i vasi retinici temporali superiori ed inferiori. Consistono in micro aneurismi retinici, emorragie puntiformi rotonde (profonde) ed essudati duri. Inizialmente sono piccoli, multipli e sparpagliati, successivamente divengono estesi a formare macchie larghe e confluenti. Vengono evidenziati a volte anche fattori vascolari ostruttivi. Queste manifestazioni ostruttive comprendono essudati soffici, larghe chiazze emorragiche, vene dilatate o segmentate e nodi venosi. Progredisce lentamente negli anni e se viene intaccata anche la macula si parla di maculopatia. La retinite diabetica proliferativa si sviluppa in circa il 10% dei pazienti con retinopatia diabetica. In questo caso nuovi vasi capillari tendono a formarsi nella retina, sulla lua superficie ed alla papilla. Questi nuovi vasi tendono a proliferare ed a sanguinare nel vitreo portando alla formazione di tessuto cicatriziale ed ad un distacco di retina da trazione. Retinopatia Diabetica, Sito Link Utile
| Retinopatia Diabetica |
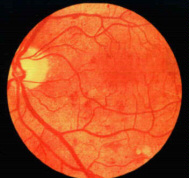 |
Diplopia: è la visione doppia. quando i due occhi non guardano lo stesso stimolo ed il cervello utilizza comunque entrambe le immagini, il soggetto vede doppio. La causa può essere trovata nel disallineamento muscolare dei due occhi. Se la diplopia perdura, il cervello cercherà di difendersi eliminando un occhio dalla visione (soppressione).
Distacco di Retina: è la condizione in cui la retina si stacca dalla sua sede naturale ripiegandosi su se stessa, oppure si rompe in uno o più punti. E' più comune in soggetti con alta miopia e negli anziani. A volte le rotture vengono causate da traumi. Le rotture causano il distacco della retina dalla coroide con conseguente perdita di nutrizione della retina e successiva cecità di quell'area retinica. I sintomi di rottura sono: vista di oggetti fluttuanti davanti agli occhi (ma se sono invariati per molti mesi sono privi di pericolo), corpi mobili apparsi all'improvviso, lampi di luce anche ad occhi chiusi, macchie scure periferiche, velo scuro che copre gran parte del campo visivo, ecc.
| Distacco Retinico |
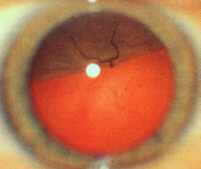 |
Educazione Visiva: è l'allenamento visivo (visual training) unito a consigli e regole per una corretta igiene visiva. L'educazione visiva è l'unico sistema attivo per migliorare le performances visive in quei soggetti che sviluppano un problema visivo a causa di agenti stressanti dell'ambiente che li circonda. Ad esempio la difficoltà di apprendimento non è legata soltanto ad una carenza intellettiva, ma spesso è legata ad un'errata postura ed a metodi di studio non adeguati. L'apparato visivo, in tali condizioni, soffre e cercherà di abbandonare o di adattarsi. In questo ultimo caso, l'adattamento provocherà una varia sintomatologia astenopeica con conseguente perdita della concentrazione e della resa nello studio. Più avanti provocherà l'insorgere della miopia come unica possibilità di miglioramento dell'abilità da vicino a scapito della visione per lontano. L'educazione visiva cercherà di fermare questo processo, ricostruendo l'organizzazione dell'approccio a distanza ravvicinata. allo stesso tempo diminuiranno i problemi da lontano e spessissimo la miopia verrà ridotta notevolmente. Il miglior modo di impiegare l'educazione visiva è quello del Metodo S.C.S.http://www.eyesweb.com/ind_scs.html che interpreta alla perfezione quanto su detto, rendendo il soggetto fulcro di tutto il processo di training visivo e comportamentale. Alla fine del training, il soggetto sarà talmente bravo nell'applicare le norme imparate che non permetterà più l'insorgere dei problemi avuti in precedenza. In tal modo i risultati resteranno stabili nel tempo.
Foria: rappresenta il valore di divergenza o di convergenza (se misurata orizzontalmente) dei due occhi in condizioni dissociata (quando non è presente la fusione ed ogni occhio vede una mira separata dall'altro occhio). Se misurata verticalmente, rappresenta il valore di compensazione verticale che i due occhi fanno per mantenere la fusione. Lo stesso viene fatto in orizzontale. Valori normali sono rappresentati da -0.5 Dpr. (exoforia) per lontano e -6.0 dpr. (exoforia) per vicino. Exoforia si intende posizione a riposo in divergenza, esoforia si definisce per la posizione a riposo in convergenza. Iperfora ed Ipoforia indicano posizioni a riposo rispettivamente in alto ed in basso di un occhio (quello considerato) rispetto all'altro.
Forottero: è uno strumento innovativo utilizzato dalla maggior parte degli Optometristi e racchiude al suo interno tutte le lenti, i prismi e gli accessori racchiusi nelle più avanzate cassette di prova. Sostituisce completamente l'occhialino che solitamente serviva anni fa a sostenere le molte lenti durante l'esame visivo. E' molto pratico, non pesa sul naso, bensì si sostiene da solo con un apposito braccio. Permette misure molto precise e sicure. Le lenti sono tutte trattate antiriflesso e sono di alta qualità. Permette l'esecuzione di tutti i test dell'analisi optometrica, cosa a volte impossibile con il vecchio occhialino di prova, ancora in voga presso alcuni vecchi oculisti. Ne esistono varie versioni manuali ed alcune computerizzate dove un software gestisce i motori che variano le lenti e gli accessori.
| Forottero |
 |
Fotofobia: rappresenta un disagio alla luce che a volte arriva ad impedire una vita normale al soggetto che ne soffre. solitamente dipende da una grossa sensibilità alla luce da parte dei recettori retinici, altre volte alla mancanza totale (albinismo) o parziale dell'epitelio pigmentato della retina, sia per cause ereditarie che per cause patologiche. La luce più fastidiosa è quella solare, anche se nei soggetti più sensibili, la luce interna è comunque molto fastidiosa. L'unico rimedio , a parte le cure farmacologiche per alcuni casi patologici, è l'uso di filtri da sole che proteggano soprattutto dalle radiazioni U.V. Tali filtri (lenti da sole), tagliano gli U.V. sotto i 400 nm. L'assorbimento dei filtri, alla luce bianca, deve essere compreso tra il 75% ed il 90%. Il colore deve essere selezionato da caso a caso, anche se la tinta grigia (colore neutro) può essere indicato in molti casi.
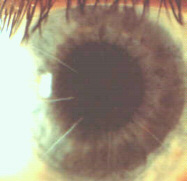
Glaucoma: è una patologia oculare in cui la pressione intra-oculare sale oltre i livelli consentiti (circa oltre 22 mm/Hg). La pressione che sale schiaccia le fibre nervose della retina. Le fibre nervose, se sottoposte ad un lungo periodo di pressione eccessiva, muoiono irreversibilmente. Il glaucoma, dunque, se non trattato può portare alla cecità dell'occhio colpito. Oggi, i controlli scrupolosi degli Oculisti e di alcuni Optometristi laureati permettono di evitare quasi sempre le complicanze più pericolose, riconoscendo in tempo un probabile attacco glaucomatoso ed indicando al soggetto le tempestive cure oculistiche del caso. Ci sono due principali tipi di glaucoma: 1) ad angolo aperto che si sviluppa insidiosamente e conduce a perdite di visus, senza o con pochi sintomi; 2) ad angolo chiuso che si sviluppa improvvisamente portando a dolori acuti ed ad una improvvisa perdita di visus con congestione dell'occhio. Per tale congestione, si evidenzia spesso un occhio rosso unilaterale. Nei soggetti oltre i 40 anni è stata riscontrata una percentuale dell'1%-2% maggiore di possibilità di glaucoma ad angolo aperto. Esiste inoltre una tendenza familiare a tale patologia. Il trattamento è di pertinenza del medico Oculista che somministrerà i farmaci adatti allo scopo, solitamente pilocarpina, timololo maleato, ecc. La cura potrebbe durare molti anni. Chirurgicamente si provvede ad ampliare o ricreare i canali del trabecolato che sono insufficienti al drenaggio dell'umor acqueo, nei casi selezionati per tale intervento.
| Escavazione glaucomatosa testa del N.O. |
|
|
Laser ad eccimeri (PRK): rappresenta un vero e proprio bisturi guidato dal computer. Con esso vengono ablati, cioè eliminati, sottilissimi strati di tessuto (micron). Con questa tecnica si ablano sezioni concentriche di tessuto corneale e la quantità di tessuto da asportare è legata alla quantità di miopia da correggere. Modificando la curvatura corneale si modifica il potere dell'occhio. Viene eseguita in anestesia locale. E' indicata a pazienti con miopia stabile da diversi anni e la correzione apportata è moderata. Lo svantaggio principale è dato da possibili comparse di haze (opacamenti) nella visione con conseguente riduzione nella acutezza visiva. Anche la iper o ipo-correzione è un rischio che si corre e sarà necessario un ulteriore intervento per correggere l'eventuale errore. Alcuni casi mostrano una regressione del risultato nel tempo, riacquistando la miopia ridotta dall'intervento.
Lasertermocheratoplastica (LTK): questo tipo di laser agisce aumentando il potere diottrico dell'occhio. Applicando un fascio di calore intorno alla cornea, se ne aumenta la curvatura della parte centrale. Tale laser è un laser ad olmio che emette un fascio infrarosso e dunque calore. Il raggio raggiunge la cornea in 8 piccoli punti prestabiliti sulla sua circonferenza. Il trattamento viene eseguito in anestesia locale. E' indicato nel trattamento dell'ipermetropia fino a 3,50 Dt. L'unica complicanza è data dalle opacità corneali che si formano nei punti intaccati dal laser, ma non influenzano la visione e regrediscono progressivamente fino a divenire invisibili ad occhio nudo. Solo alcuni casi dimostrano una regressione nel tempo, riacquistando parte dell'ipermetropia.
Lenti a Contatto: Per ulteriori informazioni consultare la pagina http://www.eyesweb.com/lc.html. Tale argomento è ampiamente trattato nel link proposto e dunque vi invitiamo a collegarvi. Ulteriori richieste o approfondimenti saranno gradite, inviandole a mezzo e-mail.
| Disegno di una lente corneale RGP tricurve | Immagine Fluoresceinica della stessa LC |
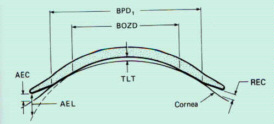 |
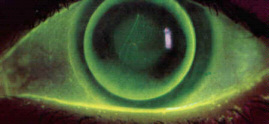 |
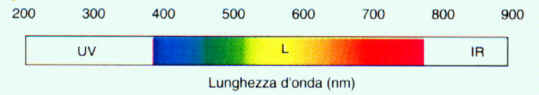
Lenti Filtranti: a seconda del tipo di materiale e di colorazione utilizzata, tali lenti possono assorbire quantità variabili di ultravioletti. Le migliori hanno un taglio a 400 nm. che significa che bloccano tutte le lunghezze d'onda al di sotto di tale valore (sotto la luce blu). I materiali che assorbono meglio gli UV sono nell'ordine: il policarbonato, la resina organica ed infine il cristallo. Gli ottici più scrupolosi hanno i macchinari per verificare il livello di assorbimento dei raggi UV e di luce visibile di ogni filtro. L'assorbimento della luce visibile è data dalla percentuale di oscuramento della lente. Un filtro con assorbimento 70%, vuol dire che permette il passaggio di solo il 30% di luce. Esistono filtri selettivi in base alla loro colorazione. Tali filtri agiscono su una stretta gamma di lunghezze d'onda per usi specifici.
Lenti Intraoculari (IOL): vengono inserite al posto del cristallino asportato durante un'operazione di cataratta. In tal modo l'occhio recupera subito l'acutezza visiva senza dover usare occhiali o lenti a contatto. Sarà necessario solo un occhiale per lettura in quanto la IOL permette un'acutezza visiva buona per lontano, ma non per vicino.
Lenti Oftalmiche: ne esistono moltissimi tipi, per soddisfare tutte le esigenze degli ametropi. In una semplice tabella elenchiamo i termini più usuali ed il loro significato:
| Tipo di Lente | Significato |
| Sferica | Che corregge solo miopia o ipermetropia |
| Torica o Cilindrica | Che corregge anche l'astigmatismo |
| Monofocale | Focalizza solo un punto: Lontano o Vicino |
| Bifocale | Focalizza due punti: Lontano e Vicino |
| Trifocale | Focalizza tre punti: Lontano, Intermedio e Vicino |
| Multifocale o Progressiva | Focalizza tutti i punti da Lontano a Vicino |
| Filtro | Riduce la quantità di luce e di UV |
I parametri fondamentali di ogni lente oftalmica sono: indice di rifrazione, indicato con n, (che indica il rallentamento della luce nel mezzo, più è alto e più la lente risulterà sottile a parità di potere), costringenza o numero di Abbe (che indica la dispersione cromatica nel materiale, più è alto e minore sarà la dispersione e migliore la qualità della lente), trasmissione della luce visibile ( la trasparenza del materiale, più è alto il valore e più trasparente è il materiale), trasmissione dei raggi UV (indica la capacità del materiale di tagliare i raggi UV, evitando che arrivino all'occhio, più è alta la lunghezza d'onda di taglio e migliore è il materiale utilizzato), curva di trasmissione (indica la linearità di trasmissione della luce attraverso il materiale), peso specifico (indica il peso del materiale: rapporto tra massa e volume). Altre proprietà interessanti sono la resistenza alle aggressioni chimiche ed all'abrasione. Esistono molti materiali con cui vengono costruite le lenti oftalmiche e molti trattamenti da applicare loro per migliorarne la qualità. Li riassumiamo di seguito:
| Materiali | Proprietà | n | Indicazioni |
| Resina Organica | Basso peso - Infrangibilità | 1,49 | Lievi ametropie fino a 4 Dt. |
| Resina Organica | Basso peso - Infrangibilità | 1,60 | Ametropie fino a 6 Dt. |
| Resina Organica | Basso peso - Infrangibilità | 1,66 | Ametropie fino a 8-10 Dt. |
| Cristallo basso indice | Minor spessore della resina, difficile da graffiare | 1,50 | Lievi ametropie fino a 4 Dt. |
| Cristallo medio indice | Minor spessore della resina, difficile da graffiare | 1,60 | Ametropie fino a 6 Dt. |
| Cristallo al Titanio | Minor spessore della resina, difficile da graffiare | 1,70 | Ametropie fino a 8-10 Dt. |
| Cristallo al Lantanio | Ridotto spessore, difficile da graffiare | 1,80 | Alte ametropie 10-15 Dt. |
| Cristallo altissimo indice | Ridottissimo spessore, difficile da graffiare | 1,90 | Ametropie oltre 15 Dt. |
| Trattamenti | Proprietà | Indicazioni | |
| Antiriflesso | Aumenta la trasmittanza della lente, riduce i riflessi | - | Operatori VDT, guida, ecc. |
| Antigraffio | Aumenta la resistenza ai graffi della resina | - | Lenti x bambini, danni frequenti |
| U.V. | Elimina il passaggio di UV attraverso le lenti | - | Lavori all'aperto |
| Antimbrattamento | Facilita la pulizia delle lenti evitando che si sporchino | - | Tutte le lenti |
| Processo di verifica di una lente oftalmica | Design tridimensionale di una lente progressiva di ultima generazione |
 |
 |
Liquido Lacrimale (Film Lacrimale): riveste un'importanza enorme per il buon funzionamento della nostra visione in quanto mantiene efficiente e nutre la cornea. Carenza del film lacrimale crea seri problemi alla retina. La sua assenza renderebbe impossibile la vita della cornea e di conseguenza della visione. Il suo spessore va da 8-9 miron a 4 micron rispettivamente davanti alla cornea ed alla congiuntiva. E' costituito da 3 strati distinti che dall'epitelio corneale, verso l'esterno sono: strato mucoso, strato acquoso e strato lipidico. Lo strato più interno, quello mucoso è costituito da mucina adsorbita all'epitelio corneale, insieme con un eccesso di mucina non ancora disciolta che ricopre lo strato di mucina adsorbita. Lo spessore di tale strato va da 200 a 400 angrom. Lo strato intermedio è il più spesso, il 99,7% di tutto il film lacrimale. Lo strato più superficiale, quello lipidico, ha uno spessore che va da 50 a 5000 angstrom misurato a palpebre chiuse. Il film lacrimale è stabile finchè la tensione superficiale del film lacrimale è più bassa di quella dell'epitelio corneale. Tale stabilità viene conseguita circa un secondo dopo l'ammiccamento. Col passare del tempo il film si assottiglia ed i lipidi riescono a contaminare le mucine creando delle aree secche (tempo di Break Up Time). Valutando tale tempo si possono fare delle considerazioni sulla qualità del film lacrimale. tali valutazioni sono fondamentali nell'intenzione di applicare lenti corneali, specie se idrofile (dette anche morbide) in quanto assorbono liquido. L'interazione della lente non deve compromettere la fisiologia della cornea. Il liquido lacrimale contiene proteine, immunoglobuline, ioni inorganici, organici come il glucosio, lisozima, betalisina, mocopolisaccaridi e glicoproteine. In tal modo crea i presupposti per una corretta nutrizione della cornea e per la sua difesa dagli attacchi patogeni.
Metamorfopsie: sono manifestazioni di forme non regolari durante la visione di forme regolari. Quando si osserva una linea diritta e la si percepisce storta, panciuta o obliqua è sintomo di metamorfopsia. Tale evenienza è un importante campanello d'allarme che potrebbe essere in atto un sollevamento del tessuto retinico. Se l'effetto è accompagnato da lampi luminosi potrebbe essere in atto un distacco di retina. In tal caso è urgentissimo contattare un Oculista o in mancanza un Optometrista. Il sollevamento retinico, causato da un edema, un versamento sotto-retinico o altro, fa si che l'immagine venga distorta e da qui la visione che ne deriva.
Occhi e Video Terminali: I video terminali non emettono radiazioni nocive al punto da creare problemi visivi, bensì creano un'area di fatica oculare notevole dovuta a : distanza ridotta di lavoro, salti accomodativi continui tra monitor, tastiera, piano della cartacea, stampante, ecc., riflessi del monitor (luci della stanza, finestre, ecc.), ecc. Tutte questo lavoro stanca gli occhi che spesso sviluppano astenopia. I soggetti che operano davanti ai VDT molte ore o tutta la giornata lavorativa hanno spesso tali problemi. Le cose da fare sono: uniformare le distanze di lavoro (monitor, tastiera, ecc.), eliminare riflessi sul monitor, aumentare il contrasto e regolare la luminosità del monitor, evitare monitor scadenti con pochi pixel di risoluzione, evitare monitor con fosfori verdi, effettuare una pausa di 5 min. ogni 30-45 min. di lavoro, effettuare dei salti di focalizzazione spostando la visione lontano e verificarne la rapida messa a fuoco, consultare un Optometrista se i problemi permangono.
Occhiali: gli occhiali sono l'insieme di una montatura e di due lenti. Le montature più usate sono realizzate in vari metalli come l'alpacca, l'acciaio, leghe con titanio, ecc., oppure in materiali plastici come la lastra di acetato, materiali iniettati, fibra di carbonio, ecc. La scelta della montatura è fondamentale per effettuare un buon lavoro per accomunare perfetta visione, leggerezza dell'occhiale finale, funzionalità del prodotto e resa estetica. Tale considerazione va fatta leggendo i dati relativi alle lenti oftalmiche da utilizzare. Il consiglio dell'ottico è importantissimo e nessuno gli si può sostituire in quanto è l'unico a conoscere i materiali e le procedure di montaggio delle lenti scelte. La moda è importante, ma soventemente è preferibile seguire un giusto consiglio piuttosto che ritrovarsi ad usare un occhiale che era bello solo senza lenti. A seconda dei materiali ogni montatura ha pregi e difetti come l'elasticità, la leggerezza, l'anallergia, la robustezza, ecc.
Occhiali da Riposo: vengono volgarmente definiti così quegli occhiali che conferiscono un certo "riposo" oculare. Normalmente essi sono sempre occhiali correttivi. Infatti non esistono occhiali da riposo in quanto tali, uguali per tutti. Bensì un soggetto può soffrire di sintomi astenopeici (si rimanda all'astenopia), piuttosto che di visione sfocata e l'occhiale prescritto, pur non elevando a volte il livello di acutezza visiva, allevia i sintomi ed i segni dell'astenopia. Solitamente gli occhiali da riposo utilizzano lenti di basso potere, di norma con lenti positive e/o astigmatiche. Per quanto riguarda la montatura si rimanda alla voce occhiali.
Oculista-Oftalmologo: è il professionista medico specializzato nella cura degli occhi. Le sue principali competenze sono la cura farmacologica e la chirurgia dell'occhio. Meno approfonditi sono i suoi studi riguardo la refrazione visiva (misurazione della vista). Nessun altro professionista può sostituirsi al medico oculista nel trattamento farmacologico dell'occhio e dunque è da evitare di seguire consigli di amici o di farmacisti per auto-curarsi una patologia oculare. Per quanto riguarda la chirurgia, sicuramente è il professionista che interviene in tutti i casi necessari e può valutare le necessità temporali di un intervento. Inoltre interviene nei casi di modifica corneale per ridurre un problema visivo quale la miopia, l'ipermetropia, alcuni astigmatismi, ecc. L'estrazione della cataratta è ormai una tecnica che pratica in assoluta sicurezza, anche per via ambulatoriale (day hospital).
Optometrista: è il professionista specializzato nel trattamento funzionale dell'apparato visivo. Non si limita a verificare un'eventuale difetto visivo, ma eseguendo una completa analisi visiva è in grado di prescrivere il miglior sistema correttivo per l'utente finale. Infatti tiene conto di tutti gli aspetti comportamentali del soggetto (tipo di lavoro/studio, postura, ore di impegno visivo, precedenti, hobbies, ecc.) e di tutte le modifiche visuo-motorie che la nuova prescrizione andrà a creare (stima delle distanze, stima della profondità, eccesso o insufficienza di convergenza, problemi accomodativi, ecc.). In Italia tale professione non è ancora regolamentata, ma esistono già molti Optometristi Laureati all'estero, dove l'Optometria è una delle discipline più diffuse, molto di più dei colleghi Oculisti-Oftalmologi. L'Optometrista è l'unico professionista in grado di individuare un'efficace educazione visiva per combattere svariati problemi visivi e comportamentali quali la miopia funzionale, l'astenopia semplice o complessa, la difficoltà di apprendimento, ecc.
Ortottista: è il professionista che coadiuva il medico Oculista in particolare nel trattamento degli strabismi, specie prima e dopo intervento chirurgico strabologico. Per tale motivo lavora insieme al medico Oculista. Segue la rieducazione visiva dei soggetti operati e di quelli in cui viene tentato un recupero funzionale per evitare l'intervento.
Ottico: è una categoria che raggruppa tre diverse figure in un'unica attività: quella artigiana per creare il prodotto finito partendo da lenti semi-lavorate, quella commerciale in quanto vende diversi prodotti finiti ed infine quella professionale in quanto il regio decreto del 1928 gli permette di misurare la miopia e la presbiopia. Inoltre è in grado di applicare lenti a contatto di ogni genere per ogni genere di problema visivo. In due parole, l'Ottico è l'unico esperto di tutti i tipi di correzione visiva ed è in grado di consigliare l'utente al fine di ricevere il miglior prodotto finale nel rispetto delle regole tecniche, della gradevolezza estetica del prodotto, della leggerezza, dell'uso a cui sarà dedicato, ecc. Nessuno può sostituirsi all'ottico per effettuare queste scelte perché nessun altro ha studiato per questo scopo.
Ottotipo: Per costruire un ottotipo si parte dal valore del minimo angolo di risoluzione (MAR) che è stato calcolato di 1’ di arco. Quindi tra un segno ed un altro grandi 1’ di arco ciascuno di un carattere considerato ci deve essere almeno 1’ di arco di separazione (spazio) per poterli riconoscere come separati. Il miglior ottotipo in tal senso è rappresentato dalle E orientate in cui il valore di 10/10 (1.0) è formato da 3 bracci della E e da 2 spazi aventi tutti dimensione di 1’ di arco, per complessivi 5’ di arco dell’intera lettera. Per ottenere un incremento geometrico lineare, invece di aumentare di 1/10 per volta, si aumenta di 0.1 unità logaritmiche e dunque i simboli sono sempre 1,259 volte più grandi dei precedenti. Infatti, come si verificava per vecchi ottotipi, con un incremento di 1/10 per volta si genera una grossa differenza tra 1/10 e 2/10, rispettivamente caratteri di 10’ e 5’ di arco; mentre molto piccola tra 9/10 e 10/10, rispettivamente 1’ e 1,1’ di arco). Ciò è fondamentale per le basse acutezze visive in cui un incremento di 1/3 di decimo è molto più importante di quanto non lo sia nel passare da 9/10 a 10/10. Altro caso di ottotipo angolare è quello degli anelli di Landolt in cui l’apertura del cerchio è uguale allo spessore del tratto del cerchio. A questi ottotipi più tecnici, per motivi di semplicità di comunicazione, sono stati aggiunti ottotipi morfoscopici che utilizzano lettere, numeri e simboli o disegni. Seppur di più facile utilizzo, essi creano difficoltà diverse a seconda dei caratteri utilizzati (vedi libro CSO consegnato) per cui è molto più difficile riconoscere una B invece che una L a parità di dimensione. I disegni sono molto facili da riconoscere sotto il valore di 3/10, mentre diventano molto complessi oltre i 4/10. Ciò è dovuto alla asimmetria dei segni e degli spazi presenti in ogni disegno, spesso privi di spazi. Fattori che influenzano i risultati sono rappresentati da : LUMINANZA DEL FONDO : che dovrebbe essere di 600 Lux e mai inferiore ai 480 Lux. LUMINANZA DELL’AMBIENTE : che dovrebbe essere uguale a quella del fondo per non influenzare la luminanza del fondo. CONTRASTO : dovrebbe essere intorno al 60%-80%. L’A.V. aumenta all’aumentare del contrasto. TEMPO DI PRESENTAZIONE : dovrebbe essere di pochi secondi, massimo 5 in quanto l’A.V. aumenta all’aumentare del tempo di presentazione. ADATTAMENTO ALLE CONDIZIONI AMBIENTALI : Il soggetto deve restare nelle stesse condizioni dall’inizio della visita sino alla fine in quanto l’adattamento alle condizioni ambientali è relativo al tempo e maggiore è l’adattamento quanto maggiore è il tempo dedicato ad adattarsi. L’acutezza visiva statica si misura in una notazione decimale e si ricava dall’inverso del MAR tra due elementi del test misurata in primi di arco. L’angolo sotteso dal carattere al nostro occhio è dato dall’inverso della tangente che tale carattere rappresenta. Ad es. per un carattere alto 7 mm. posto a 6 metri di distanza, l’angolo sotteso è di : inverso di 7/6000 = 0.06° = 4’ e 0.6" ~ 12.5/10. Altri sistemi di misura sono la scala di Monoyer con denominatore 10 dei valori espressi in forma decimale, da cui 0.1 = 1/10 ed 1.0 = 10/10. Altri ancora sono quelli della frazione di Snellen, diffuse nei paesi anglosassoni. Esse esprimono il rapporto tra la distanza di osservazione del test e la massima distanza alla quale viene realmente visto il test. Ad es. se un carattere di 0.1 viene posto a 60 metri ed a tale distanza viene riconosciuto si avrà un’A.V. di 60/60 o di 6/6 o di 20/20. Se invece per arrivare a riconoscerlo si deve arrivare a 30 mt., si avrà un’A.V. di 30/60 o di 0.5 o di 12/6 o di 40/20.
| Serie di ottotipi da proiezione |
 |
Palpebre: servono a difendere gli occhi dall'ingresso di corpi estranei, ad ossigenare la cornea durante il sonno (con i suoi vasi capillari), a secernere le necessarie sostanze mucose per mantere la cornea perfetta. Esistono, purtroppo, diversi problemi a cui le palpebre possono andare incontro. Li elenchiamo di seguito: Ptosi (abbassamento della palpebra superiore), Retrazione palpebrale (iperfunzione del muscolo elevatore), Entropion (ripiegamento verso l'interno del margine palpebrale e delle ciglia), Ectropion (ripiegamento verso l'esterno del margine palpebrale e delle ciglia), Xantelasma (deposito adiposo sulla cute palpebrale), Calazio (cisti occlusiva delle ghiandole di Meibomio), Orzaiolo (piccolo ascesso di un follicolo cigliare), Dermatiti allergiche o da contatto, Herpes zoster oftalmico, Carcinoma baso cellulare (lesione localmente invadente che non produce metastasi).
Patologie dell'occhio: sono purtroppo numerose e lo specialista nella diagnosi e nel trattamento è il medico Oculista. Ne indichiamo solo alcune di seguito: Blefariti (a carico delle palpebre e ciglia), congiuntiviti (a carico della congiuntiva), cheratiti (a carico della cornea), scleriti ed episcleriti (a carico della sclera), corioretiniti ( a carico della coroide e della retina), endoftalmiti (infiammazione dell'intero occhio), emorragie, fibroplasia retrolentale (a carico della retina), glaucoma ( a carico della retina a causa dell'alta pressione), iridocicliti iridodialisi ed iriti ( a carico dell'iride), istoplasmosi (a carico della retina), miastenia grave (a carico dei muscoli extraoculari e palpebrali), neurite retrobulbare ( a carico del nervo ottico), papilliti ( a carico del nervo ottico), retiniti (a carico della retina), uveiti ( a carico dell'iride e del corpo ciliare), ecc.
Postura: rappresenta la posizione del corpo. Nell'analisi visiva è un aspetto molto importante da tenere in considerazione in quanto un'errata postura è spesso causa di molti problemi visivi. Studiare a distanze molto ravvicinate (sovente molti bambini studiano a 15-20 Cm. di distanza dal testo) causa dapprima problemi astenopeici, successivamente, se la condizione perdura, l'individuo può sviluppare un ritardo nell'apprendimento con probabile abbandono precoce della scuola, oppure uno sviluppo miopico funzionale che serve all'organismo a contrastare il grosso sforzo a quella distanza. Questo è solo un esempio, ma spesso ce ne sono più d'uno contemporaneamente come: tenere il foglio obliquo, scrivere impugnando la penna in modo anomalo, usare male la luce, usare piani scorretti, usare male il tempo disponibile, ecc.
Presbiopia: è la condizione in cui viene a trovarsi l'occhio quando non è più in grado di focalizzare a distanza ravvicinata. Ciò avviene normalmente dopo i 40 anni d'età ed è dovuta alla carenza di possibilità accomodativa a disposizione dell'occhio per far fronte alle distanze ravvicinate. L'ampiezza accomodativa necessaria a focalizzare un oggetto vicino è rappresentato dall'inverso della distanza in metri. Ad. es. un oggetto posto a 40 Cm. dagli occhi dell'osservatore, costringe questi ultimi a fare uno sforzo di 2.50 Dt. (100/40). Per poter sostenere con comodità un simile sforzo, l'occhio deve avere almeno il doppio di tale capacità. Dunque può essere sostenuto uno sforzo a 40 Cm. quando si dispone di almeno 5.00 Dt. di ampiezza accomodativa. L'avanzare dell'età produce una riduzione nel potere accomodativo del'occhio e quando esso diviene inferiore a 4.00 Dt. (focale comoda a 50 Cm.), pur allontanando l'oggetto, diviene difficile continuare il lavoro ravvicinato, specie se minuto o di precisione. La compensazione avviene sempre con un'addizione positiva che va calcolata tenendo conto dell'eventuale valore diottrico necessario per lontano (anche se per lontano il soggetto ne fa a meno).
Raggi U.V.: come si vede nella figura relativa alle lenti filtranti, i raggi UV sono compresi tra i 200 ed i 380 nm. nello spettro delle lunghezze d'onda. Gli UVC vanno dai 200 ai 280 nm., gli UVB dai 280 ai 315 nm. e gli UVA dai 315 ai 380 nm. Queste radiazioni vengono assorbite dai mezzi oculari e, se la loro energia non è massiccia, causano lievi problemi foto-chimici ai mezzi oculari ed alla retina. Il mezzo che ne soffre maggiormente è il cristallino che se sottoposto a continue radiazioni UV, tende a divenire opaco provocando la cataratta. Tale inconveniente è la salvezza della retina che evita di venire danneggiata grazie all'opacizzarsi del cristallino. In dosi massicce provocano forti danneggiamenti retinici (tipica quella dei saldatori). E' importantissimo proteggersi da tali radiazioni, specie nella stagione estiva, quando l'inclinazione dell'asse terrestre permette l'arrivo di radiazioni con maggiore intensità. L'uso di firltri da sole è fondamentale ed altrettanto importante è far verificare l'efficacia dei filtri da un ottico qualificato e/o di fiducia.
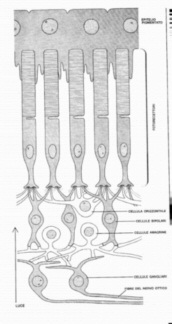
Recettori: sono le cellule che ricevono le radiazioni visive e le trasformano in impulsi nervoli per mezzo di mediatori chimici. Proseguendo con semplicità, troviamo i coni ed i bastoncelli (2° strato retinico). I coni sono molto densi nella fovea e nella macula dove è il punto di massima acutezza visiva, decrescono verso la periferia retinica. I bastoncelli hanno il comportamento inverso: non ci sono nella macula ed aumentano in densità verso la periferia retinica. I coni sono specializzati nella visione dei colori, mentre i bastoncelli nella visione notturna e nella stima periferica. sono collegati alle cellule ganglionari, amacrine ed orizzontali della retina, dalle cui connessioni l'impulso raggiunge il nervo ottico e poi il cervello.
| I 10 strati della retina |
 |
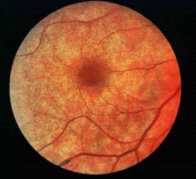
Retinite Pigmentosa: è un'affezione della retina che distrugge l'epitelio pigmentato e come esso l'efficacia dei recettori, specie dei bastoncelli. Ha cause genetiche e ad oggi non si conosce una valida cura per affrontarla. Solitamente inizia in zona periferica procedendo verso il centro. Il soggetto inizia ad avere una scarsa visione notturna e la visione inizia a divenire sempre più tubolare fino a portare a cecità. Si consiglia di visitare i siti che parlano specificatamente di tale problema e che possono dare informazioni sull'argomento più di ogni altro. Link Utile sulla Retinite Pigmentosa
| Retinite Pigmentosa |
 |
Ricette (interpretazioni): E' importante capire i dati riportati in una ricetta, di seguito forniamo alcuni dati per poterlo fare:
| Parte di una ricetta Optometrica tipo | Dati Tecnici | Significato |
 |
Sf. o Sfera | Valore Sferico: " - " = Miopia, " + " = Ipermetropia |
| Cil. o Cyl. | Valore Astigmatico: " + "= Positivo, " - " = Negativo | |
| Ax o Asse | Asse dell'astigmatismo, da 0 a 180 gradi | |
| L. o Lont. | Valore da usare per lontano, oltre i 5 metri | |
| V. o Vic. | Valore da usare per vicino, distanza di lettura | |
| DIL o DPL | Distanza pupillare per lontano | |
| DIV o DPV | Distanza pupillare per vicino | |
| A.V. | Acutezza Visiva, espressa in decimi | |
| OCD | Occhio Dominante | |
| SOST | Soglia stereoscopica, stima della 3° dimensione |
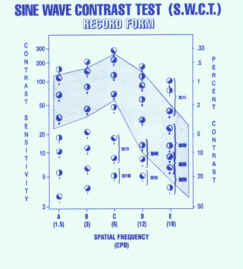
Sensibilità al Contrasto: è un test utilissimo alla valutazione della capacità visiva in condizioni di contrasto variabile e dunque più vicino alle condizioni normali di vita di ogni soggetto. Infatti i tests dell'ottotipo vengono esibiti ad alto contrasto, di norma nero su bianco e mai a basso contrasto. Inoltre esistono delle patologie che incidono molto sulla risposta alla sensibilità al contrasto e dunque questo test è molto importante nella diagnosi precoce. Come si vede dalla figura sotto riportata, esiste una curva definita normale a partire da una bassa frequenza spaziale (colonna A) fino alla colonna E delle alte frequenze spaziali.
| Diagramma della Sensibilità al Contrasto |
 |
Sport Vision: è una disciplina dell'Optometria che ha lo scopo di migliorare le performarces visivo-comportamentali degli atleti. La tecnica funziona con tutti i soggetti, ma la sua applicazione primaria avviene sui soggetti che praticano sport a livello agonistico, dove ogni piccolo miglioramento può permettere il conseguimento di risultati importanti. La visione coordina tutte le nostre azioni e queste ultime divengono più difficili durante un'attività dinamica come lo sport. Facendo un esempio del nostro sport più popolare, il calcio, quando un calciatore deve colpire la palla che gli proviene da un compagno, la sua visione deve permettergli di capire quando e da che esatta direzione avverrà il passaggio, quando avviene capirne il punto dove la incontra e la sua velocità. Se si tratta di fare un tiro oppure un altro passaggio ad un ulteriore compagno, il comportamento si adeguerà alla situazione e così via. La tecnica dello sport vision permette di individuare i punti deboli dell'attività visivo-comportamentale dell'atleta e poi di allenare queste sue carenze con esercizi appositi di: coordinazione occhio-mano, occhio-piede, occhio-racchetta/mazza, percezione periferica, discriminazione della velocità, ecc.
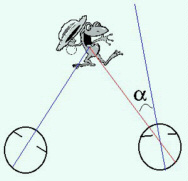
Strabismo: è la condizione di manifesta deviazione di uno dei due occhi dalla mira di fissazione. Guardando la figura sotto proposta, ci accorgiamo che mentre l'occhio posto a sinistra sta fissando la rana, l'occhio posto a destra fissa più a destra. In tal caso il cervello può usare soltanto l'occhio fissante. Lo strabismo può essere a carico di un occhio che è perennemente deviato oppure può essere alternante, dove i due occhi vengono usati alternativamente per fissare gli stimoli, ma mai insieme. L'angolo alfa è l'angolo di deviazione. Una deviazione verso l'esterno, come nel caso proposto, è detta exotropia, se verso l'interno è detta esotropia. Se lo strabismo è verticale si avrà ipertropia o ipotropia di un occhio rispetto all'altro. Esistono altre tipologie più complesse che esulano da questa breve descrizione.
Stress Visivo: è la condizione di allarme in cui vengono a trovarsi gli occhi quando sostengono un lavoro eccessivo per la struttura considerata. Ciò accade soprattutto durante un lavoro a distanza ravvicinata, specie se troppo ravvicinata, se prolungata, se peggiorata da posizione del corpo errate (sul divano, sul letto, per terra, ecc.), se eseguita con luce scadente o ridotta, ecc. L'apparato visivo entra in sofferenza e lo stress è la molla che permette il superamento dell'ostacolo (stress positivo). Se però lo stress dura troppo (stress negativo), allora può subentrare l'adattamento ed il sistema visivo può abbandonare il lavoro, con conseguente inefficienza, o continuare modificando le sue abilità. In quest'ultimo caso subentra la miopia funzionale per permettere un lavoro efficiente a distanza ravvicinata.
Toxoplasmosi: Il toxoplasma gondi è un protozoo ubiquitario, il cui ospite definitivo è il gatto (nell'intestino), capace di aggredire non soltanto l'uomo, ma anche quasi tutti i mammiferi. L'infezione da toxoplasma è assai frequente, tanto che nella popolazione la positività sierologica è quasi la norma. Essa è generalmente asintomatica. Quando si infetta una donna in gravidanza, i protozoi hanno una tendenza molto elevata ad annidarsi nelle cellule nervose dl feto, sia nella retina che nel cervello, sotto forma di sporozoiti. Al momento della loro trasformazione a trofozoiti danno notevoli processi infiammatori, che nell'occhio si manifestano a carico della coroide. Si usa distinguere due diversi aspetti della coroidite da toxoplasma: 1) la coroidite cicatriziale del bambino che consegue ad una infiammazione intrauterina. In tal caso all'esame del fondo oculare si evidenzia una vasta placca di coroidite cicatriziale spesso maculare e all'esame radiografico del cranio si apprezzano delle calcificazioni. 2) la coroidite evolutiva che generalmente si riscontra nel soggetto giovane e si manifesta come una coroidite a focolai che recidiva intorno ad una lesione cicatriziale. La coroidite da toxoplasma risponde bene ad una terapia specifica a base di sulfamidici, pirimetamina e cortisonici, ma sono abbastanza frequenti le recidive. La diagnosi precoce è fondamentale per una efficace soluzione e salvaguardia di lesioni permanenti.
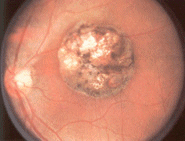 Cicatrice
corioretinica maculare da presunta Toxoplasmosi
Cicatrice
corioretinica maculare da presunta Toxoplasmosi