È il più frequente tra i carcinomi della mammella. Generalmente si manifesta
sotto forma di nodo o di addensamento parenchimale. Non raramente è associato
al carcinoma duttale in situ.
È il secondo tumore maligno della mammella in ordine di frequenza. Si
manifesta per lo più sotto forma di addensamento parenchimale e raramente
contiene microcalcificazioni. È spesso multifocale e multicentrico ed in una
percentuale variabile a seconda delle casistiche (dal 6 al 28%) è bilaterale.
È un tumore ben circoscritto e rappresenta l’1% dei carcinomi mammari.
Prevale nelle donne giovani, di età inferiore ai 35 anni. Ha un’ottima prognosi.
È un tumore di raro riscontro. Prevale nelle donne più anziane. Clinicamente
si presenta come il CDI, cioè sotto forma di nodo. E’ un tumore a bassa malignità.
È un tumore raro, rappresentando il 2% dei tumori della mammella. L’età
media di insorgenza è tra i 44 ed i 49 anni. Ha in genere dimensioni inferiori
ai 2 cm. E’ un tumore a buona prognosi.
Rappresenta l’
1% dei tumori mammari; si manifesta con una infiammazione della mammella.
I segni clinici di presentazione di questo tumore sono indistinguibili
da quelli di una flogosi benigna, ovvero eritema, aumento della temperatura,
edema. Anche i segni radiologici della mastite carcinomatosa non sono caratteristici
e non si differenziano da quelli di un processo flogistico.
-
morbo di Paget
Si presenta come una lesione simil-eczematosa del capezzolo, talora ulcerata,
che può rappresentare l’unico segno di manifestazione della malattia, senza
alterazioni mammografiche.
>B)
ALTRE LESIONI NEOPLASTICHE DELLA MAMMELLA
La
mammella può essere sede di lesioni neoplastiche non originanti dalle cellule
epiteliali della ghiandola mammaria.
-
tumore filloide
L’età media di insorgenza è 45 anni. Soltanto il 25 % circa dei tumori
filloidi è maligno. La diagnosi di tumore filloide benigno o maligno è soltanto
istologica. Anche dal punto di vista clinico non è possibile distinguere le
due forme.
-
sarcoma
E’ un tumore rarissimo, rappresentando meno dell’1% dei tumori della
mammella. Ha una estrema variabilità di dimensioni (da 1 cm. a 30 cm). Ha
una crescita rapida.
-
linfoma
Il linfoma maligno mammario rappresenta lo 0.15% dei tumori mammari.
L’età media di insorgenza è di circa 55 anni. Generalmente si presenta sotto
forma di nodo più frequentemente unico, associato nel 30-50 % dei casi a linfonodi
ascellari palpabili.
-
metastasi
La mammella
può essere sede di localizzazioni metastatiche di tumori di altri organi.
Evento molto raro. Generalmente si presentano come nodi multipli, con margini
ben definiti.
Epidemiologia
Il
carcinoma mammario è il tumore femminile più frequente nei paesi industrializzati.
Esiste
una differenza di incidenza nelle popolazioni di diverse aree geografiche:
è più alta nei paesi occidentali e settentrionali, ovvero nei paesi economicamente
sviluppati. Tale differenza tende a scomparire per effetto della migrazione
dei popoli. Nelle donne di origine giapponese emigrate negli Stati Uniti,
ad esempio, l’incidenza si avvicina progressivamente a quella della popolazione
femminile dell’America del Nord.
I
tassi di incidenza in Europa oscillano da 40,6 per 100.000 in Grecia a 81
per 100.000 in Olanda (tassi standardizzati sulla popolazione mondiale), con
una tendenza all’aumento negli ultimi 20 anni. Tale aumento è in parte dovuto
alla diagnosi precoce dovuta alla maggiore diffusione dei programmi di prevenzione
secondaria, ivi compresi i programmi di screening, mentre in parte è reale.
In
Italia i tassi di incidenza grezzi nel periodo 1988-1992 sono stati superiori
ai 100 per 100.000 donne per anno al Nord (es. 122,4 per 100.000 a Torino
città) e inferiori ai 70 per 100.000 al Sud.
Il
tasso standardizzato sulla popolazione mondiale a Torino nel periodo 1988-1992
è stato di 67,6 per 100.000 donne per anno.
La
frequenza per età del cancro della mammella mostra un aumento progressivo
fino ai 50 anni, ovvero in corrispondenza dell’età corrispondente alla menopausa;
dai 60 ai 65 anni si osserva una stasi, mentre dopo i 65 anni l’incidenza
cresce nuovamente con l’età.
I
tassi di mortalità per tumore mammario in Italia hanno anch’essi subito un
aumento negli ultimi 30 anni, passando da 32.6 a 42.1 per 100.000 dal 1965
al 1985 (tasso annuo standardizzato per età sulla struttura etaria della popolazione
mondiale), mentre dopo la metà degli anni ottanta si sono stabilizzati. La
stessa tendenza si è evidenziata anche in altri paesi europei come Francia
e Germania.
In
Italia i tassi di sopravvivenza per pazienti con tumore diagnosticato nel
periodo 1986-1989, secondo il rapporto Eurocare sono del 95 % ad un anno e
del 77 % a cinque anni, ovvero superiori alla media europea. Nel periodo 1978-1989
si è registrato un aumento dei tassi di sopravvivenza (del 2 % ad un anno
e del 6 % a cinque anni) in quasi tutti i paesi europei, ivi compresa l’Italia.
Tale aumento si è verificato in tutte la fasce di età ad eccezione di quella
dai 15 ai 44 anni.
Dieta
e tumore della mammella
Il carcinoma della mammella è riscontrato raramente prima dei 25 anni.
In seguito la frequenza aumenta progressivamente con l’età.
Negli
ultimi anni sono stati pubblicati molti lavori scientifici che hanno
dimostrato uno stretto rapporto tra un certo regime dietetico e alcune
malattie croniche: l’eccessiva introduzione di sale e l’ipertensione,
l’effetto protettivo delle fibre e il cancro al colon, il cosiddetto
“paradosso francese” (protezione verso le malattie cardio-vascolari
conferita dalla quotidiana assunzione di piccole quantità di vino) sono solo
alcuni esempi. Ogni volta queste scoperte sono accolte con molto entusiasmo:
in presenza di situazioni che sembrano fuori del nostro controllo, è sempre
positivo sapere che il cibo può influenzare il corpo (se non possiamo cioè
fare molto altro, possiamo almeno decidere quel che mangiamo…).
La
dieta è associata in qualche modo anche al rischio di sviluppare un tumore al
seno. Il tipo di alimentazione seguito durante la gravidanza, l’infanzia e
la giovinezza possono avere un significato speciale.
Occorre
ricordare che questa malattia è fino a sei volte più comune nei paesi
occidentali rispetto ai paesi asiatici. Queste differenze geografiche ed
etniche sono attribuibili a fattori ambientali e non a fattori genetici, in
quanto le donne che emigrano da paesi a basso rischio in paesi ad alto rischio
ed adottano le abitudini alimentari del paese ospite raggiungono nell’arco
di due generazioni lo stesso tasso di mortalità per tumore della mammella.
In
generale i paesi con alto consumo di calorie hanno un rischio maggiore di
sviluppare il cancro al seno e un incremento nazionale delle calorie della
dieta comporta un aumento della mortalità per tumore della mammella. E’
stato notato che la correlazione è più forte tra i livelli di consumo degli
anni ‘60 e la mortalità nei ’90 rispetto al consumo e mortalità attuale.
Inoltre l’incidenza della malattia sta aumentando in Giappone e in altri
stati dove il consumo è aumentato circa 30 anni fa nelle bambine e nelle
giovani. Una possibile spiegazione è che sia la dieta dell’infanzia, e
forse anche della gravidanza, ad influenzare la suscettibilità al
tumore.
In
seguito a queste osservazioni epidemiologiche, c’è stato un intenso sforzo
scientifico per provare un legame tra la dieta e il cancro al seno. Il lavoro
compiuto è stato arduo e a volte deludente le aspettative. I risultati fino
ad ora ottenuti possono tuttavia suggerire alcuni comportamenti alimentari
orientati alla prevenzione.
Ruolo dei
grassi
Grassi
e calorie sono intimamente legati nella dieta. Un elevato consumo di grassi è
quasi sempre associato con un maggior consumo totale di energia. Per questo
gli studi che vogliono valutare l’influenza dei grassi della dieta sono
difficili da interpretare. In relazione al cancro post-menopausale, le donne
che hanno seguito una dieta ricca in grassi, soprattutto animali, presentano
un rischio maggiore. I grassi saturi (contenuti in prevalenza nelle carni
rosse, nel burro) ne sarebbero infatti i principali responsabili.
Ruolo di
frutta e verdura
Kristi
Steinmetz e John Potter (World cancer research Fund di Londra) hanno
recentemente revisionato più di 200 studi compiuti su umani e animali per
rispondere alla domanda : “Il consumo di frutta e verdura riduce il rischio
di cancro?” .Ne è risultata una chiara evidenza di effetto protettivo di
circa il 50% per il tumore dell’esofago, stomaco, polmone, endometrio,
pancreas e colon. Per il tumore della mammella il 75% dei lavori scientifici
riesaminati afferma l’esistenza di un qualche fattore protettivo.
La
vitamina A (presente in forma di provitamina in carote, pomodori, peperoni,
zucca gialla, spinaci, erbette, bietole, cicoria, broccoli, indivia, lattuga,
radicchio verde, albicocche, pesche, meloni, cachi, papaia) regola la
moltiplicazione cellulare. Studi ne dimostrano l’effetto protettivo del
20-30%. Gli stessi risultati tuttavia non si raggiungono con l’introduzione
della vitamina come supplemento in pillole.
Le
fibre (contenute nei vegetali e nei cereali non raffinati) hanno una funzione
protettiva in quanto riducono il riassorbimento intestinale degli estrogeni.
Il livello di estrogeni nel sangue è correlato al rischio per il tumore della
mammella (maggiore è il livello, maggiore è il rischio).
La soia
Alcuni
studi epidemiologici hanno associato il consumo di prodotti di soia al ridotto
rischio di cancro al seno e di altri tumori delle popolazioni asiatiche. Le
osservazioni epidemiologiche sono supportate dai risultati di studi su animali
in cui l’alimentazione a base di soia è stata protettiva verso tumori
indotti sperimentalmente alla mammella ed altri organi. La soia contiene
sostanze chiamate isoflavoni che possiedono una debole azione estrogenica. Il
consumo di soia può modulare i livelli di ormoni ovarici: i livelli ematici
di estrogeni sono in generale più bassi per le donne che vivono in paesi a
basso rischio o sono di recente emigrate in paesi ad alto rischio.
Latticini
I
prodotti caseari potrebbero avere un ruolo favorente (indipendentemente dal
loro elevato tenore di grassi) con la mediazione dell’insulin-like growth
factor.
Alimentazione
nei primi anni di vita
L’importanza
della dieta nell’infanzia e nell’adolescenza, di cui si è già accennato,
risulta da altre considerazioni: nelle donne che erano bambine durante la
seconda guerra mondiale (periodo di restrizione dietetica) si rileva un
rischio di malattia più basso; l’alimentazione inoltre influenza la
precocità del menarca: una dieta ricca di carne riduce mediamente di un anno
l’età del menarca, aumentando il rischio di sviluppare un tumore al seno.
Infine minore è l’età in cui si raggiunge il massimo peso e maggiore è il
rischio di cancro.
Conclusioni
Il
consiglio è di seguire un tipo di alimentazione ricco di cereali (il più
possibile integrali), frutta, verdura e povero di cibi grassi e proteici.
Nella gravidanza e nell’infanzia dei nostri figli una dieta corretta può
avere un particolare significato preventivo.
Nelle
donne che hanno subito un intervento al seno e che quindi hanno un rischio più
elevato rispetto alla popolazione generale, la giusta alimentazione e il
costante esercizio fisico (che servono anche ad evitare l’obesità, altro
fattore di rischio) sicuramente hanno un ruolo nel ridurre la probabilità di
recidive della malattia.
Riassunti
di articoli significativi sull'argomento.
Fattori
di rischio
-
età
Il carcinoma della mammella è riscontrato raramente prima dei 25 anni.
In seguito la frequenza aumenta progressivamente con l’età.
-
storia personale
Le
donne che hanno avuto un tumore in una mammella, presentano un rischio 3-4
volte maggiore di sviluppare un tumore nella mammella controlaterale, rispetto
alle donne che non hanno mai avuto un carcinoma alla mammella.
-
familiarità
I familiari di
primo grado delle donne che sono state colpite da carcinoma della mammella,
presentano un rischio quasi doppio di sviluppare la neoplasia rispetto a chi
non ha familiari colpiti.
-
precedente biopsia della mammella
Donne
che abbiano eseguito in passato una biopsia della mammella, anche con esito
benigno, presentano un rischio maggiore di sviluppare un carcinoma alla mammella.
Anche le donne con un precedente riscontro bioptico di carcinoma lobulare
in situ o di iperplasia atipica hanno un aumento di rischio.
-
mestruazioni
Le
donne con un menarca precoce (prima di 12 anni) e con una menopausa tardiva
(dopo 50 anni), presentano un rischio maggiore di sviluppare un carcinoma
alla mammella.
-
gravidanza
Una
gravidanza portata a termine prima dei 30 anni, rappresenta un fattore di
protezione nei confronti del carcinoma della mammella.
-
alcool
Non viene considerato
come un significativo fattore di rischio, anche se le pubblicazioni sull’argomento
sono controverse.
-
fumo
Il
fumo rappresenta un fattore di rischio per lo sviluppo della maggior parte
dei tumori, incluso quello della mammella.
-
dieta ed obesità
L’associazione
tra dieta ricca di grassi ed aumentato rischio di sviluppo di carcinoma della
mammella è molto discussa ed ancora oggetto di studio.
-
precedente radioterapia
Le
donne che sono state sottoposte in età giovanile ad irradiazione del torace
per la terapia di un altro tumore, presentano un rischio maggiore di sviluppare
un tumore della mammella.
-
terapia ormonale sostitutiva
Lavori recenti evidenziano un
possibile lieve incrementato rischio di carcinoma mammario nella terapia ormonale
sostitutiva, con l'associazione di estrogeni e progestinici. Tale associazione
ormonale ha, però, un effetto protettivo per il carcinoma dell' endometrio.
Non esistono, invece, dati certi
sulla sola terapia estrogenica.
Gli estrogeni, impiegati per
ridurre la sintomatologia menopausale, esercitano un'azione protettiva per
le fratture ossee e per l'infarto del miocardio.
E’
possibile determinare il rischio?
Per valutare se una donna presenta
un aumentato rischio di sviluppare un tumore alla mammella, si prendono in
considerazione alcuni singoli fattori di rischio. Il National Cancer Institute
(NCI) ha creato un semplice questionario, che consente alla donna ed al suo
medico curante di valutare velocemente il rischio relativo per il tumore della
mammella.
Se desideri effettuare il questionario
premi qui 
Fattori
genetici
I familiari di primo grado di una donna affetta da carcinoma della mammella
presentano un rischio di sviluppare questa neoplasia quasi doppio rispetto
alla popolazione senza familiarità.
E’ però importante sottolineare il fatto che il carcinoma della mammella sporadico
è così frequente, che la maggior parte delle donne con un parente affetto,
non appartiene a famiglie ad alto rischio.
La situazione cambia se i familiari ad essere colpiti dal tumore sono due o
più di due, soprattutto in giovane età e/o con tumori bilaterali.
Nella maggior parte di queste famiglie esiste una mutazione genetica nei geni
brca-1 (breast carcinoma 1) o brca-2 (breast carcinoma 2), che è alla base
della maggior parte dei carcinomi mammari ereditari a trasmissione dominante.
Il gene brca 1 è anche un fattore predisponente per il carcinoma dell’ovaio.
BRCA1
e BRCA2
L’identificazione di nuclei familiari che
presentavano più casi di tumore della mammella e dell’ovaio (4 o più donne
affette) ha indotto fin dagli anni ’80 ad ipotizzare l’esistenza di una
predisposizione geneticamente determinata allo sviluppo di questi tumori, con
ereditarietà di tipo autosomico dominante e verosimile eterogeneità
genetica. Negli anni ’90 queste ipotesi hanno ricevuto una conferma con
l’identificazione di due geni, noti come BRCA1 e BRCA2, associati allo
sviluppo di tumori della mammella e dell’ovaio.
E’ stato stimato che il 5% dei tumori della mammella
possano essere associati a mutazioni dei geni BRCA 1 e 2 e che 1 ogni 200-800
individui sia portatore di una mutazione predisponente per il carcinoma
mammario.
Il rischio di ammalarsi di tumore per il portatore dei
geni predisponenti non è noto con assoluta certezza e sembra essere variabile
anche all’interno della stessa famiglia o gruppo etnico portatore della
stessa mutazione; tuttavia è stato stimato un rischio di ammalare di
carcinoma mammario che può arrivare al 85% ai 70 anni di età per le
portatrici di mutazione del BRCA1 e 2 ed un rischio di ammalare di carcinoma
ovarico variabile dal 20 al 40% per le portatrici di mutazioni del BRCA1 e del
20% per il BRCA2. Inoltre i geni BRCA1 e 2 sono stati associati ad un rischio
aumentato per altri tumori come il carcinoma prostatico e il carcinoma del
colon.
E’ possibile
sapere se si è portatori di questi geni?
Le mutazioni genetiche potenzialmente responsabili di
malattia oggi riconosciute sono numerose ed alcune sono più frequenti di
altre, soprattutto in certe etnie.
Ai nuclei familiari fortemente suggestivi della
presenza di una forma di predisposizione familiare è oggi tecnicamente
possibile offrire una analisi genetica per la ricerca di mutazioni germinali
nei geni BRCA 1 e 2. L’esame si effettua a partire da pochi ml di sangue
venoso (cioè un comune prelievo di sangue).
L’analisi genetica di un nucleo famigliare
considerato “a rischio” dovrebbe
essere effettuata, qualora possibile, a partire dal familiare affetto da
malattia con più precoce età di insorgenza.
In
cosa consiste una consulenza genetica?
E’ opportuno che l’indicazione ad effettuare tale
analisi sia valutata in sede di consulenza genetica. La consulenza genetica è
innanzi tutto un colloquio informativo per il soggetto.
Sarà infatti compito del genetista, il quale potrà
avvalersi dell’ausilio del clinico oncologo e dello psicologo, portare al
soggetto in esame le informazioni sul rischio a priori di essere portatore di
un gene deleterio e sul significato dell’esame che si va a praticare nonché
sul valore predittivo dell’esito positivo o negativo del test.
Dopo il test infatti i risultati verranno ancora
discussi con il consulente genetico, il clinico oncologo e lo psicologo per
l’importante impatto di tipo psicologico, sociale e clinico che il test stesso può
comportare.
E’ infatti compito delle persone giunte in consulenza
genetica di informare gli altri membri della famiglia circa i contenuti della
consulenza stessa e della eventualità di verificare se anch’essi hanno
ereditato o meno il difetto genetico. L’analisi infatti consente, una volta
identificato il difetto genetico presente in ciascuna famiglia, di distinguere
fra le donne a rischio, quelle effettivamente predisposte, e quindi meritevoli
di programmi mirati di screening o di profilassi.
La decisione di sottoporsi al test deve comunque essere
libera ed assolutamente personale e presuppone l’espressione di un consenso
informato.
A chi è
consigliata la consulenza genetica?
Indipendentemente dalla storia familiare di cancro:
- A soggetti affetti da carcinoma della mammella e dell’ovaio
- A soggetti affetti da carcinoma della mammella diagnosticato
prima dei 36 anni di età
-
A soggetti maschi con carcinoma della mammella.
In presenza di storia familiare di cancro:
- A soggetti affetti da carcinoma della mammella o dell’ovaio
con due o più parenti di primo grado affette da carcinoma della mammella o
dell’ovaio, o un parente maschio affetto da carcinoma della mammella
- A soggetti affetti da carcinoma bilaterale della mammella con un
parente di primo grado affetto da carcinoma della mammella o dell’ovaio
- A soggetti affetti da carcinoma della mammella diagnosticato
prima dei 50 anni di età con un parente di primo grado affetto da carcinoma
della mammella prima dei 50 anni di età o da carcinoma della mammella
bilaterale o da carcinoma dell’ovaio.
- A soggetti affetti da carcinoma dell’ovaio con un parente di primo
grado affetto da carcinoma della mammella prima dei 50 anni di età, carcinoma
della mammella bilaterale o carcinoma dell’ovaio.
Carcinoma
della mammella e gravidanza
Il carcinoma della mammella durante la gravidanza è una condizione patologica
di raro riscontro (1-3,9/10.000 ).
Recenti pubblicazioni (Von Schoultz) hanno evidenziato come le modificazioni
ormonali associate alla gravidanza non abbiano alcuna influenza sulla prognosi.
Ovviamente la prognosi è legata ad una diagnosi precoce ed ad un tempestivo
approccio terapeutico.
La maggior parte dei tumori evidenziati durante la gravidanza è benigna (cisti,
fibroadenomi), anche se naturalmente un carcinoma non deve mai essere escluso.
Il comportamento del senologo di fronte ad un nodo della mammella di una donna
gravida, deve essere sempre e comunque il normale iter diagnostico (ecografia,
mammografia, se necessario agobiopsia
ed eventualmente biopsia chirurgica).
Recidive
neoplastiche
Talvolta il carcinoma della mammella, dopo la terapia, può recidivare.
Esistono tre tipi di recidive:
-
recidiva locale:si verifica
quando l’asportazione del tumore primitivo non è stata radicale; alcune cellule
neoplastiche restano nella mammella residua e si riproducono.
-
recidiva regionale: un nuovo
tumore cresce nella stessa sede del precedente
-
recidiva a distanza: il tumore
si riproduce in un organo diverso dalla mammella. Tale situazione viene definita
malattia metastatica della mammella.
La
malattia metastatica
Con
il termina malattia metastatica si indica una condizione in cui le cellule
tumorali, dall’organo di origine del carcinoma, si disseminano ad altri organi
distanti.
Il
carcinoma metastatico della mammella rappresenta uno stadio avanzato del tumore
(stadio IV). Le cellule neoplastiche si diffondono in una prima fase ai linfonodi
del cavo ascellare, per poi crescere e riprodursi in altri organi.
Gli
organi che sono più frequentemente interessati dalle metastasi sono le ossa,
il polmone ed il fegato.
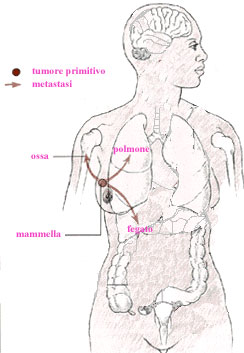
Figura -
Localizzazioni più frequenti delle metastasi del carcinoma della mammella
Lesioni
benigne della mammella
In questo
gruppo vengono compresi, oltre alle lesioni nodulari vere e proprie, alcuni
quadri clinici, di frequente riscontro, sostenuti da alterazioni anatomo-patologiche
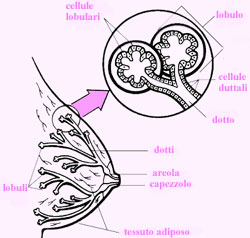
che rientrano nel normale ciclo evolutivo della mammella nel corso della vita
di una donna. La mammella è, infatti, una ghiandola che modifica continuamente
la sua struttura, in relazione alle fluttuazioni cicliche degli ormoni che
regolano il ciclo mestruale.
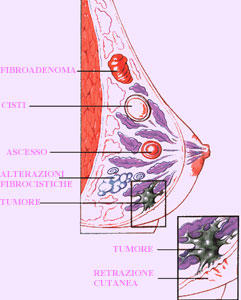
Figura -
Schema delle più comuni lesioni benigne della mammella; per confronto è
raffigurato anche il tumore maligno
-
malattia fibrocistica-displasia mammaria benigna
Il
termine malattia non è sempre appropriato per definire questa condizione che
è la più frequente nelle donne di età compresa tra i 25 ed i 45 anni.
Con
questo termine si vuole indicare un gruppo eterogeneo di alterazioni anatomo-patologiche
elementari combinate in maniera variabile. Possono essere solo l’espressione
di una sproporzionata risposta di un’area ghiandolare ad uno stimolo ormonale,
che si manifesta clinicamente con una diffusa nodularità, per lo più bilaterale,
frequentemente associata a mastodinia. In una bassa percentuale di casi, però,
queste alterazioni anatomo-patologiche costituiscono una malattia benigna.
Le alterazioni benigne di più frequente riscontro sono le cisti, la metaplasia
apocrina, la fibrosi dello stroma, l’infiltrato flogistico, l’adenosi, l’iperplasia
duttale e lobulare tipica ed atipica. Solo l’iperplasia epiteliale duttale
e lobulare sia tipica che atipica rappresentano una condizione di rischio
di sviluppo successivo di un carcinoma invasivo, rischio aumentato rispettivamente
di due volte e di cinque volte.
Le cisti sono delle formazioni nodulari a contenuto liquido.Possono andare incontro
a rottura, inducendo una risposta infiammatoria dello stroma circostante (infiltrato
flogistico). Rappresentano la manifestazione di malattia fibrocistica di più
frequente riscontro ed anche l’unica diagnosticabile radiologicamente.
Molti autori indicano come malattia fibrosa o fibrosi dello stroma, una condizione
di fibrosi stromale più o meno localizzata.
Nell’adenosi si ha un aumento numerico degli acini ghiandolari, con un conseguente
ingrandimento delle unità lobulari.
L’iperplasia epiteliale tipica (duttale e lobulare), è rappresentata da un aumento
numerico delle cellule epiteliali, senza atipie cellulari.
Al contrario, nell’iperplasia epiteliale duttale e lobulare atipica, vi è un’iperplasia
epiteliale con atipie cellulari.
-
lesioni sclerosanti benigne
In questo gruppo vengono incluse l’adenosi sclerosante, la lesione scleroelastosica
(radial scar) e l’adenoma duttale.
Nella maggior parte dei casi, tali lesioni non danno alcuna manifestazione clinica
ed il riscontro è occasionale durante l’esecuzione di una mammografia.
Si possono manifestare radiologicamente sotto forma di opacità con o senza microcalcificazioni,
di distorsioni parenchimali o di microcalcificazioni e la diagnosi differenziale
con i tumori maligni è spesso impossibile, per cui è necessario ricorrere
alla biopsia percutanea o all’exeresi chirurgica.
-
fibroadenoma
E’
una patologia di frequente riscontro nell’età giovanile, tra i 25 ed i 30
anni.
Clinicamente
si manifesta come un nodo di consistenza parenchimatosa, mobile, singolo,
ma che nel 20% dei casi può essere multiplo sia nella stessa mammella che
bilateralmente.
Ha
dimensioni variabili, mediamente comprese tra uno e quattro centimetri. Più
raramente può avere una rapida crescita, raggiungendo dimensioni rilevanti
(fibroadenoma gigante), rendendo difficile una diagnosi differenziale con
il tumore filloide.
Può
aumentare di volume durante la gravidanza e ridursi di dimensioni dopo la
menopausa.
Le
probabilità che un fibroadenoma possa degenerare in lesione maligna sono praticamente
nulle (0.1-0.3%). L’indicazione all’exeresi chirurgica esiste solo quando
esista un dubbio diagnostico o se le dimensioni del nodo creano problemi estetici
o psicologici.
-
adenoma mammario
E’
un tumore benigno molto raro e se ne riconoscono due varianti: l’adenoma tubulare
e l’adenoma secernente.
L’adenoma
tubulare è un nodo singolo a limiti ben definiti, tipico dell’infanzia e dell’adolescenza.
L’adenoma secernente si manifesta durante la gravidanza o il puerperio come
nodo singolo o multiplo.
-
papilloma intraduttale
E’ una condizione patologica che si riscontra ad ogni età, con un picco di incidenza
tra i 30 ed i 50 anni.
E’ una patologia che coinvolge i dotti galattofori di medio e di grande calibro.
Il papilloma è singolo nel 90% dei casi, multiplo nel restante 10%.
Si manifesta con una secrezione monoorifiziale sieroematica od ematica dal capezzolo.
L’atteggiamento terapeutico è chirurgico nel caso di papillomi multipli, poiché
molti Autori descrivono per questa entità un aumentato rischio di sviluppo
di carcinoma e una possibile associazione con il carcinoma duttale in situ.
-
lipoma
E’ un tumore molto frequente nelle donne obese in età premenopausale.
Si manifesta come nodo singolo, rotondeggiante, molle alla palpazione, mobile
e non dolente.
L’indicazione chirurgica esiste solo nel caso in cui il lipoma abbia raggiunto
dimensioni ragguardevoli, tali da deformare il profilo mammario.
-
mastite
E’ un processo infiammatorio della mammella che interessa generalmente giovani
pazienti. Se la flogosi si manifesta durante l’allattamento, si parla di mastite
puerperale.
Clinicamente si manifesta con arrossamento di tutta o parte della mammella,
dolore, edema cutaneo, secrezione di pus dal capezzolo, segni che possono
essere accompagnati da sintomi generali, come malessere ed ipertermia.
Se la mastite non è adeguatamente trattata con terapia medica, può evolvere
in un ascesso, con successiva eventuale fistolizzazione cutanea.