


|
|


|
SUPERSENSIBILITA' DA DENERVAZIONE
GIUSEPPE SERAFINI
Università degli Studi di Roma Tor Vergata
Scuola di Specializzazione in Anestesia e Rianimazione (Dir. Prof. G. Leonardis)
DOLORE
NEUROPATICO
¯Il dolore è percepito in assenza di un processo lesionale attivo e
identificabile
¯Il dolore può avere un tempo di latenza post-lesionale variabile
¯Crisi parossistiche di dolore lancinante o trafittivo
¯Il dolore è
percepito in una zona di deficit sensitivo
¯Presenza di disestesia a carattere urente e/o folgorante
¯Presenza di allodinia
¯Presenza di iperpatia
Supersensibilità da denervazione
Ogni alterazione che blocchi il flusso di impulsi motori e priva gli organi effettori di inputs eccitatori per qualche tempo, può causare “supersensibilità da denervazione” in quell’organo e negli associati riflessi spinali.
La parziale denervazione di un nervo periferico
non è inusuale negli adulti.
Delle numerose cause di danno nervoso (traumi,
disfunzioni metaboliche, processi degenerativi, tossici, ecc.) la più comune è
la spondilosi (la degenerazione strutturale e le alterazioni morfologiche a
carico dei dischi intervertebrali e delle strutture circostanti).
La radice spinale, a causa della sua vulnerabile
posizione, notoriamente risente di lesioni da pressione, allungamento,
angolazione e frizione.
La funzione e l’integrità delle strutture
innervate sono dipendenti dal flusso d’impulsi nervosi nel nervo intatto per
provvedere ad un effetto regolatorio o “trofico”. Quando questo flusso
(probabilmente una combinazione di flusso assoplasmatico ed impulsi elettrici)
è bloccato, le strutture innervate vengono private del fattore trofico
necessario per il controllo ed il mantenimento della funzione cellulare. Le
strutture “a-trofiche” diventano molto irritabili e sviluppano una sensibilità
abnorme o supersensibilità secondo la Legge di Denervazione di Cannon e
Rosenblueth.
Quattro tipi di aumentata sensibilità:
K
l’ampiezza
di risposta è inalterata, ma la durata è prolungata (superdurata di risposta)
K
abbassamento
della soglia di stimolazione (ipereccitabilità)
K
stimoli
subliminali producono risposte di normale ampiezza (aumentata suscettibilità)
K
aumentata
abilità del tessuto a rispondere (super-reattività)
La “supersensibilità da denervazione” può coinvolgere diverse
strutture tra cui la muscolatura scheletrica, quella liscia, i neuroni spinali,
i gangli simpatici, le ghiandole sudoripare, il surrene, le cellule cerebrali.
Queste strutture reagiscono in modo abnorme a molte forme di
inputs, non solo chimici, ma anche fisici, incluso l’allungamento e la
pressione.
ØLe cellule muscolari possono generare impulsi
elettrici spontanei.
ØLe fibre nervose diventano recettive a stimoli
chimici lungo tutta la loro lunghezza. Corto-circuiti (efapsi) sono possibili
tra nervi sensoriali e autonomici (“sindrome dolorosa regionale complessa”).
Tra tutte le strutture, più sensibile è la muscolatura striata.
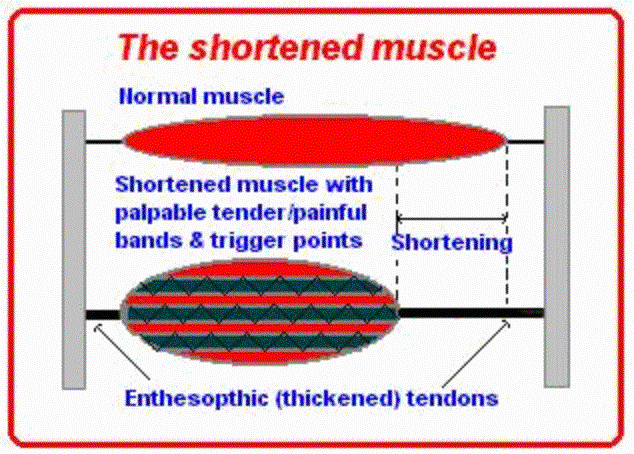
La neuropatia periferica aumenta il tono muscolare (spasmo e
contrattura) e concomitantemente accorcia le fibre muscolari. L’accorciamento
del muscolo è la caratteristica fondamentale della supersensibilità:
vquesto sia perché c’è un allargamento dell’unità
motoria (le cellule muscolari denervate di una unità motoria vengono invase
dalle arborizzazioni degli assoni delle unità vicine ð ”invasione territoriale”)
vsia perché l’acetilcolina agisce non solo sulla
placca motoria, ma, attraverso neoformati gruppi recettoriali, sull’intera superficie
del muscolo. Con il risultato che l’intero muscolo risponde in maniera anomala
ai sopravvenienti impulsi
vsia perché la produzione di aceticolinesterasi è
ridotta nella neuropatia
vsia per disfunzione della pompa del sodio con
alterazioni nelle proprietà elettriche di membrana
CONTRAZIONE
Aumento di tensione muscolare con o senza accorciamento del muscolo dovuto ad un’attività volontaria dell’unità motoria (elicitazione volontaria di potenziali d’azione)
SPASMO
Aumento di tensione muscolare con accorciamento del muscolo dovuto ad un’attività involontaria dell’unità motoria
CONTRATTURA
Attivazione intrinseca con accorciamento del muscolo sostenuta dal meccanismo contrattile delle fibre muscolari in assenza di potenziali d’azione dell’unità motoria
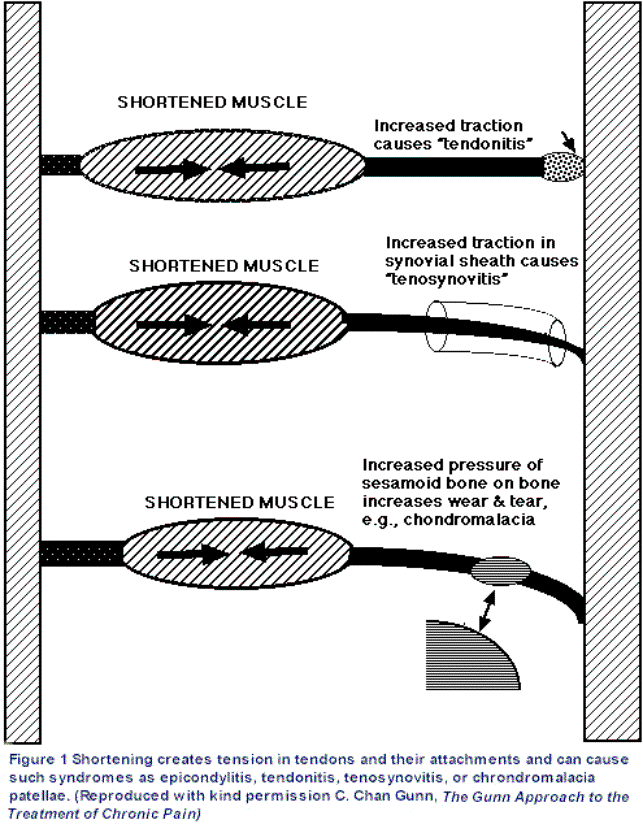
L’accorciamento muscolare sottopone a stress
meccanico i tendini nel loro punto d’inserzione, e questo può generare
condizioni patologiche come tendiniti, tenosinoviti ed epicondiliti
L’accorciamento di muscoli che agiscono su un’articolazione
può aumentare la pressione articolare, causare un disallineamento dei capi
articolari e provocare così un'artralgia
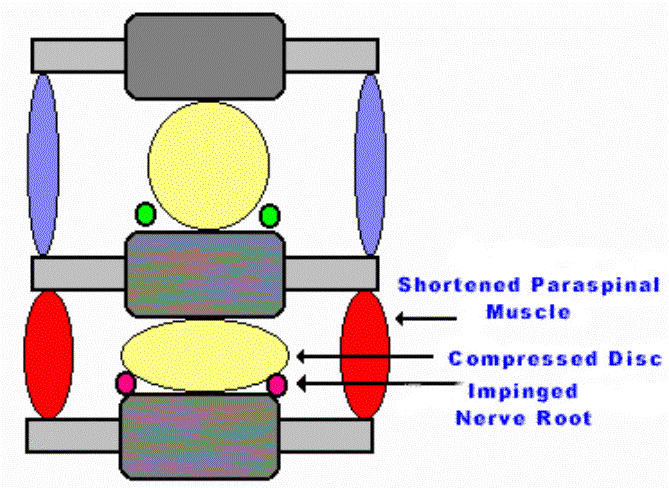
 L’accorciamento nei muscoli paraspinali può
provocare la riduzione dello spazio intervertebrale e restringere i foramina
dando luogo ad un circolo vizioso:
L’accorciamento nei muscoli paraspinali può
provocare la riduzione dello spazio intervertebrale e restringere i foramina
dando luogo ad un circolo vizioso:
neuropatia
Spasmo
Modello radicolopatico di dolore miofasciale
v I punti efficaci nel trattamento sono spesso
situati vicini ad entità neuroanatomiche conosciute (punti motori, giunzioni
muscolotendinee)
v I punti efficaci sono omotopici rispetto ai
sintomi, appartengono, vale a dire, generalmente allo stesso livello
segmentario
v Questi punti generalmente coincidono con le
bande muscolari palpabili, che sono dolorabili alla pressione digitale
v Sono distribuiti in modo segmentario in muscoli
innervati sia dal ramo primario anteriore sia posteriore
v I muscoli che contengono questi punti sono
generalmente accorciati da una contrattura
v Virtualmente ogni condizione che risponde alla Stimolazione Intramuscolare (IMS) dimostra
segni di neuropatia periferica (contrattura, vasocostrizione, iperalgesia
muscolare, trofedema)
v I sintomi e segni tipicamente scompaiono quando
le bande dolorabili e accorciate del muscolo sono punte e la contrattura
rilasciata
La neuropatia può incidere sulla quantità e
qualità del collagene: la produzione può ridursi nei tessuti molli e ossei, e
quello neoprodotto è più debole ed ha un’impalcatura con un minor numero di
fibre incrociate.
Legamenti, tendini, cartilagini ed ossa possono così andare incontro più facilmente a processi degenerativi nei punti sottoposti a carico e ad attività: spondilosi, discopatia degenerativa, osteoartrosi.
Anche la muscolatura liscia può subire le stesse
anomalie di quella striata.
Il risultato, quando ad essere interessata è la
muscolatura della parete vascolare, è una vasocostrizione: le parti affette da
supersensibilità sono più fredde (come può essere mostrato dalla termografia).
Se ad essere danneggiato è il drenaggio linfatico, ci potrà essere edema locale (trofedema), com’è confermato dalla pelle a “buccia d’arancia” o dal “test del bastoncino”: il trofedema non è improntato dalla pressione digitale, ma se si usa uno strumento smusso, ad es. un bastoncino, una matita o una penna, l’impronta prodotta è netta e persiste per minuti.
Caratteristiche cliniche
K Accorciamento muscolare
Il muscolo può essere palpato in bande
cordoniformi, con aree focali di iperalgesia e dolore spontaneo, spesso
riferito. Frequentemente, dal punto di vista clinico, non è il dolore muscolare
che predomina, ma quello delle strutture sollecitate dall’accorciamento:
tendini, legamenti, articolazioni.
K Vasocostrizione autonomica
le parti affette sono più fredde
K Iperalgesia cutanea
K Alterazioni autonomiche
Eccessiva sudorazione e riflesso pilomotorio
iperattivo (“pelle d’oca”)
K Alterazioni trofiche cutanee e
delle unghie
§
E’
principalmente clinica, gli esami strumentali e di laboratorio essendo
generalmente poco utili o specifici.
§ Dolore insorto spontaneamente senza storia di
trauma, o dolore sproporzionato rispetto al trauma riferito.
§ I segni della presenza di una neuropatia sono
sottili e non quelli di una denervazione completa (perdita di sensibilità e dei
riflessi)
§
I
segni a carico dei muscoli sono i più indicativi:
§ Aumento del tono
§ Ipersensibilità dei punti motori
§ Bande muscolari cordoniformi contratte e
dolorabili alla digitopressione
§ Ridotta escursione articolare
§ E’ importante ricordare che nelle radicolopatie
i segni sono a carico sia del territorio della divisione primaria anteriore che
posteriore, per questo i sintomi possono apparire sia nei muscoli periferici
sia paraspinali omosegmentari; essere a carico del dermatomero, miomero,
scleromero corrispondenti, di cui occorre conoscere le mappe.
§ La teletermografia può rivelare una ridotta
temperatura cutanea nei dermatomeri affetti, ma di per sé non c’indica i
muscoli interessati
Obiettivo
del trattamento è il rilassamento del muscolo accorciato, attraverso:
K
ELETTROSTIMOLAZIONE
K
IMS
(STIMOLAZIONE INTRAMUSCOLARE)
·Localizzare i punti (generalmente sui punti
motori e sulle giunzioni muscolo-tendinee) sia sul muscolo periferico sia sui
paraspinali omosegmentari
·Inserzione di un ago “a secco” 30 gauge per 2-4
cm
·Lasciare l’ago in situ per 10-20 min.
E’ FONDAMENTALE CHE IL NERVO DELLA PARTE
DOLOROSA SIA NON COMPLETAMENTE RECISO
1. Gunn CC: "Prespondylosis" and some pain syndromes following denervation supersensitivity. Spine 5 (2): 185 -192, 1978.
2. Gunn CC: Neuropathic pain: a new theory for chronic pain of intrinsic origin. Annals of the Royal College of Physicians and Surgeons of Canada 22 (5): 327 - 330, 1989.
3. Thomas, PK: Symptomatology and Differential Diagnosis of Peripheral Neuropathy: Clinical & Differential Diagnosis. Peripheral Neuropathy. Edited by PJ Dyck, PK Thomas, EH Lambert, R Bunge. WB Saunders, Philadelphia, 1984, pp. 1169 -1190.
4. Cannon WB, Rosenblueth A: The Supersensitivity Of Denervated Structures, A Law Of Denervation. The MacMillan Company, New York, 1949.
5. Thesleff S, Sellin LC: Denervation supersensitivity. Trends in NeuroSciences August:122 -126, 1980.
6. Sharpless SK: Supersensitivity -- like phenomena in the central nervous system. Federation Proceedings 34(10):1990 -1997, 1975.
7. Culp WJ, Ochoa J: Abnormal Nerves And Muscles As Impulse Generators. Oxford University Press, New York, 1982.
8. Gunn CC, Milbrandt WE: Early and subtle signs in low back sprain. Spine 3(3):267 -281, 1978.
9. Gunn CC: The Gunn Approach To The Treatment Of Chronic Pain - Intramuscular Stimulation For Myofascial Pain Of Radiculopathic Origin. Churchill Livingstone, London, 1996.
10. Gunn CC, Ditchburn FG, King MH, Renwick GJ: Acupuncture loci: A proposal for their classification according to their relationship to known neural structures. American Journal of Chinese Medicine 4 (2):183 -195, 1976.
11. Sola, AE: Treatment of myofasical pain syndromes. Advances in Pain Research and Therapy. Edited by C Benedetti, CR Chapman, and G Morrica. Raven Press, New York, 1984, Vol. 7, pp. 467 - 485.
12. Klein L, Dawson MH, Heiple KG: Turnover of collagen in the adult rat after denervation. J Bone Jt Surgery 59A:l065 - l067, 1977.
13. Fields HL: Pain. McGraw-Hill, New York, 1987, pp. 133 -169.
14. Gunn CC: The mechanical manifestations of neuropathic pain. Annals of Sports Medicine 5(3):138 -141, 1990.
15. Gunn CC, Milbrandt WE: Dry needling of muscle motor points for chronic low back pain. A randomized clinical trial with long-term follow-up. Spine 5(3):279 -291, 1980.
16. Gunn, C.C., "Fibromyalgia"--What have we created? Letter to the editor, Pain, 60, 1995 349-350.
17. Gunn, C.C., Treating myofascial pain: Intramuscular stimulation (IMS) for myofascial pain syndromes of radiculopathic origin. 2nd edition, 1996, Churchill and Livingstone.
18. Gunn, C. C. and Milbrandt, W.E. Tenderness at motor points--a diagnostic and prognostic aid for low back injury. J. Bone Joint Surg 1976; 58:815-825.
19. Gunn, C.C. and Sola, A.E., Chronic intractable benign pain CIBP. Pain, 39 1989, 364-365.
20. Mense S: Nociception from skeletal muscle in relation to clinical muscle pain. Pain 54: 241-289, 1993.
21. Lomo T: The role of activity in the control of membrane and contractile properties of skeletal muscle. Motor Innervation of Muscle. Edited by S Thesleff. Academic Press, New York, 1976, pp. 289 -316.
22. Jaffe LF: Extracellular current measurements with a vibrating probe. TINS December: 517 - 521, 1985.
23. Fisher AA: Pressure algometry (dolorimetry) in the differential diagnosis of muscle pain. In Rachlin ES, Myofascial Pain and Fibromyalgia,Trigger Point Management. St. Louis: Mosby, 1994, pp. 1231 - 1241.
24. Bonica, J.J., The management of pain. Philadelphia: Lea & Febiger 1990, 387-392, 563-576, 1432-1433, 1454, 1500, 1805-1821.
25. Ernest, Lee M MHM: Sympathetic vasomotor changes induced by manual and electrical acupuncture of the Hoku Point visualization by thermography Pain 21, 1985, 25-34
26. Quintner, J.L. and Cohen, M.L., Referred pain of peripheral nerve origin: an alternative to the "myofascial pain" construct. Clin J of Pain 1994; 10:243-251.
27. Quintner, J.L. and Cohen, M.L., Comments on Gunn, letter to the editor. Pain, 64 1995 393.
28. Wall PD, Waxman S, Basbaum AI: Ongoing activity in peripheral nerve injury discharge. Exp Neurol 45:576-589,1974.
 ©Copyright Progetto Salute
©Copyright Progetto Salute