|
VASCULITI
DEL SISTEMA NERVOSO PERIFERICO.
1) Generalitŕ
Le
vasculiti del sistema nervoso periferico (SNP) sono caratterizzate da
infiammazione dei vasa nervorum (specialmente arteriole dell'epinervio, di
diametro 30-300 µ), che determina lesioni ischemiche del nervo,
configuranti la neuropatia vasculitica (1).
Le
neuropatie vasculitiche si presentano solitamente nel contesto di una vasculite
sistemica, ma sono
note anche vasculiti primitive o isolate del SNP.
L'incidenza
č molto bassa, anche se non precisamente determinata, e differente per le
varie forme.
La
vasculite dei vasa nervorum presenta una predominanza di linfociti T e
macrofagi nell'infiltrato vasale, e il meccanismo primario del danno
vasale sembra consistere in un processo immuno-mediato dipendente dai
linfociti T (2). Tali aspetti
sono simili in tutti i sottotipi di
neuropatia vasculitica, sia isolata che associata a vasculiti sistemiche;
la presenza di reazione leucocitoclastica č invece estremamente rara nel
SNP (2,3).
2) Quadro clinico
Il
quadro piů tipico, benchč non frequente (10-15% dei casi), č quello di
mononeuropatia multipla, con deficit sensitivi e/o motori nel territorio
di piů nervi periferici, con comparsa simultanea o distanziata nel tempo.
Piů frequenti sono la polineuropatia asimmetrica, o mononeuropatia
multipla estensiva, e la polineuropatia distale simmetrica
sensitivo-motoria, che risultano probabilmente da un interessamento
vasculitico diffuso a vari livelli dei tronchi nervosi, con sommazione a
livello distale di deficit multipli (4).
L'indagine
elettromiografica (EMG) ed elettroneurografica (ENG), necessarie per la
conferma della presenza e del tipo di neuropatia periferica, dimostrano
alterazioni a tipo di degenerazione assonale.
Al
quadro neurologico si possono associare o meno, a seconda del sottotipo di
neuropatia vasculitica, segni e sintomi sistemici (febbre, astenia,
malessere generale, calo ponderale, artralgie, mialgie, poliartrite
simmetrica) e altre
manifestazioni proprie della malattia di base.
3) Forme cliniche
Vasculite
isolata del SNP.
La
biopsia del nervo puň evidenziare alterazioni vasculitiche dei vasa
nervorum, spesso insospettate, in pazienti con neuropatie periferiche in
assenza di vasculite sistemica (4-8). Tali forme di neuropatia vasculitica
non sistemica, inizialmente considerate molto rare, arriverebbero a rappresentare
circa un terzo delle neuropatie vasculitiche (5-7). E' tuttora
controverso
se questa forma rappresenti un'entitŕ autonoma di vasculite
organo-specifica, oppure un'espressione ristretta o localizzata di
vasculite sistemica: la prima possibilitŕ č supportata dal fatto che
generalmente non compaiono
manifestazioni di vasculite sistemica neppure
in un follow-up a lungo termine (5), mentre in favore della seconda
ipotesi
sta il riscontro non raro di lesioni vasculitiche subcliniche
concomitanti a livello muscolare (6).
Le
manifestazioni sono prevalentemente a tipo di mononeuropatia multipla
(60%), mentre nei restanti casi vi č una polineuropatia generalizzata,
asimmetrica (15%) o simmetrica (25%) (5). In questa forma vi č quasi
sempre una risposta favorevole alla terapia immunosoppressiva, e la
prognosi č migliore rispetto alle neuropatie associate a vasculiti
sistemiche: Dyck et al (5) descrivono un decorso complessivamente benigno
in una casistica di 20 pazienti con neuropatia vasculitica
non sistemica,
di cui nessuno deceduto a seguito della malattia a un follow-up fino a 35
anni (media, 11.5 anni).
Neuropatia associata ad arterite temporale.
E'
stata dimostrata una neuropatia periferica nel 14% dei pazienti di una
estesa casistica, in forma di polineuropatia diffusa nella metŕ dei
casi (9). Molti pazienti hanno presentato miglioramento della
polineuropatia con terapia steroidea,
suggestivo di una patogenesi
disimmune; in una minoranza di casi la presenza di mononeuropatia o
mononeuropatia multipla ad esordio acuto suggeriva una patogenesi
ischemica, tuttavia il calibro dei vasi interessati dall'arterite
gigantocellulare č maggiore di quello delle arteriole epineuriali colpite
nella neuropatia vasculitica.
Neuropatia associata al gruppo della poliarterite nodosa.
La
neuropatia periferica č presente in circa la metŕ dei casi di
poliarterite nodosa, soprattutto come mononeuropatia
multipla o
polineuropatia asimmetrica, e in un terzo dei casi rappresenta la
manifestazione d'esordio (10). Nelle forme focali piů frequentemente
colpito č il nervo peroneo, e il nervo ulnare per quel che riguarda gli
arti superiori (6). La neuropatia
presenta, tipicamente, un esordio
improvviso, spesso accompagnato da dolore.
|
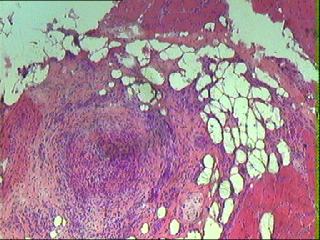
1. biopsia muscolare in
panarterite nodosa: obliterazione
di un vaso perimisiale con presenza di cellule infiammatorie
monucleate
|
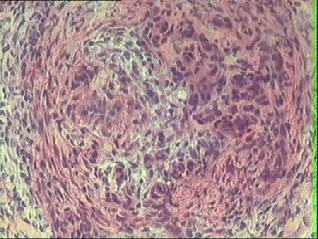
2 . biopsia muscolare in
panarterite nodosa: obliterazione
di un vaso perimisiale con presenza di cellule infiammatorie
monucleate (particolare a maggiore ingrandimento)
|
|
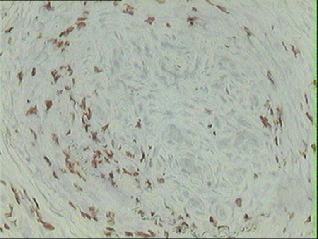
3.biopsia muscolare in panarterite nodosa: tipizzazione immunoistochimica
della popolazione linfocitaria presente nell’infiltrato perivasale
(linfociti T CD3)
|
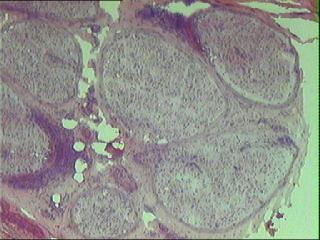
4. biopsia di nervo surale in panarterite nodosa: prominente focale
infiltrato perinerviale di cellule monucleate
|
|
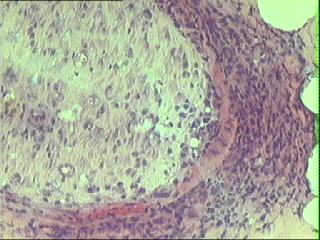
5. biopsia di nervo surale in panarterite nodosa: prominente focale
infiltrato perinerviale di cellule monucleate ( particolare a
maggiore ingrandimento)
|

6.biopsia di nervo
surale in panarterite nodosa: tipizzazione immunoistochimica della
popolazione linfocitaria presente nell’infiltrato perivasale
(linfociti T CD3)
|
Neuropatia associata a granulomatosi di Wegener
In
un'ampia casistica di 324 pazienti con granulomatosi di Wegener, si sono
riscontrate manifestazioni neurologiche nel 33.6%, costituite per la metŕ
da neuropatie periferiche, in larga prevalenza di tipo multifocale, con
interessamento
soprattutto del nervo peroneo, e del nervo ulnare per quel
che riguarda gli arti superiori (11). Quest'ultimo aspetto accomuna
poliarterite nodosa e granulomatosi di Wegener, ma questa č anche
caratterizzata da frequente interessamento dei nervi cranici, e in
particolare da oftalmoparesi, attribuita a infiltrazione granulomatosa
dell'orbita o del seno cavernoso (11).
Neuropatia associata a sindrome di Churg-Strauss.
La
neuropatia periferica si manifesta in piů della metŕ dei pazienti
(12,13), generalmente come mononeuropatia multipla in fase iniziale, e
successiva evoluzione in polineuropatia asimmetrica (12,14). La neuropatia
periferica č generalmente tardiva rispetto all'asma,
manifestazione di esordio (latenza di 1-31 anni, media 9.1, secondo
Hattori et al -14), ma di solito precede l'interessamento viscerale e
cutaneo. La biopsia del nervo dimostra degenerazione assonale secondaria
a
vasculite necrotizzante epineuriale, con infiltrati costituiti da
linfociti T CD8+ e CD4+, e in misura minore da eosinofili (14).
In circa
metŕ dei casi vi č un rapido miglioramento della neuropatia con
trattamento steroideo, e stabilizzazione a lungo termine, mentre nei pazienti
in cui non si osserva una pronta risposta al trattamento vi č
un'evoluzione sfavorevole della neuropatia, e una maggiore incidenza di
manfestzioni vasculitiche in altri distretti (14).
|
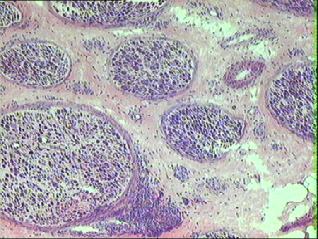
7. biopsia di nervo surale in sindrome diChurg-Strauss: un fascicolo
nervoso mostra un esteso infiltrato infiammatorio peri-epinerviale
con interessamento perivasale
|
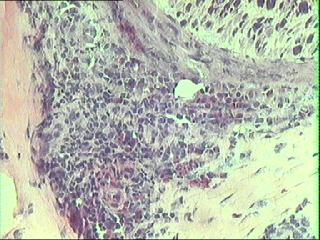
8. biopsia di nervo
surale in sindrome di Churg-Strauss: particolare dell’infiltrato
infiammatorio con presenza di eosinofili
|
|
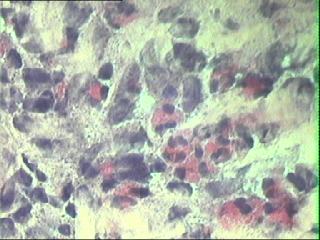
9. biopsia di nervo surale in sindrome di Churg-Strauss: infiltrato
infiammatorio con presenza di eosinofili a maggiore ingrandimento
|
Neuropatia crioglobulinemica.
La
prevalenza della neuropatia periferica č superiore al 50%, con
associazione soprattutto alla crioglobulinemia di tipo 2° (15). La forma
clinica di polineuropatia distale, simmetrica o, spesso, asimmetrica,
con prevalenti manifestazioni disestesiche o dolorose, č piů
frequente della mononeuropatia multipla (15,16). Nella maggior parte dei
casi vi č associazione con infezione da HCV, e le manifestazioni
neuropatiche sembrano essere piů severe nei pazienti
HCV-positivi (16).
Le alterazioni del nervo sono a carattere di degenerazione assonale su
base ischemica, con
patogenesi vasculitica, a carico delle arteriole
epineuriali, o microangiopatica a livello endoneuriale (15-18). E' stata
dimostrata la presenza di virus C a livello di cellule di tipo
macrofagico nella biopsia del nervo (19). Mentre la vasculite
epineuriale risulta essere di natura cellulo-mediata, dipendente dai
linfociti T, il danno microangiopatico potrebbe essere causato da deposito
di immunocomplessi (18).
La
terapia č fondata sul trattamento della malattia di base, con ricorso a
terapia sintomatica per le frequenti manifestazioni di dolore
neuropatico, o di sindrome delle gambe senza riposo (20); vi sono
inoltre segnalazioni aneddotiche di trattamento
con alfa-interferone con
miglioramento della neuropatia (16,21), ma anche con effetto contrario
(22).
Neuropatia associata ad artrite reumatoide.
Una
neuropatia vasculitica clinicamente significativa si manifesta in una minoranza
di casi (tra 1% e 10%), rappresentando
un elemento prognosticamente
sfavorevole (23). Sono invece frequenti le neuropatie da intrappolamento,
e neuropatie sensitive lievi o subcliniche.
Neuropatia associata a sindrome di Sjögren.
La
prevalenza della neuropatia periferica č attorno al 20%, in forma soprattutto
di polineuropatia distale simmetrica con possibili manifestazioni vegetative,
piů raramente come mononeuropatia (neuropatia trigeminale in particolare)
o mononeuropatia multipla, e come neuronopatia sensitiva atassica (24).
Quest'ultima sarebbe determinata da infiltrazione di linfociti T a
livello dei gangli sensitivi, mentre nelle altre forme č possibile una
patogenesi vasculitica (25) o
microangiopatica (24).
Neuropatia associata a lupus eritematoso sistemico.
Una
neuropatia periferica, ad espressione clinica variabile, č presente
all'incirca nel 20% dei casi (26). Peraltro la
patogenesi vasculitica č
dimostrata solo in una minoranza dei casi, manifestantisi con
mononeuropatia multipla, mentre sono ipotizzati meccanismi alternativi di
tipo disimmune, non meglio chiariti (27).
Neuropatia associata a sclerodermia.
La
prevalenza della neuropatia periferica sarebbe attorno al 15%, essendo la
neuropatia trigeminale la manifestazione piů frequente (28). La
patogenesi č probabilmente di tipo microangiopatico (29), mentre non
risulta documentata una
neuropatia vasculitica.
Neuropatia vasculitica paraneoplastica.
La
neuropatia vasculitica puň presentarsi come rara forma di sindrome paraneoplastica,
specie in associazione con microcitoma polmonare e linfomi, con
caratteri di mononeuropatia multipla o polineuropatia a decorso subacuto
(30). Dati
di laboratorio indicativi sono l'aumento della VES e la
iperproteinorrachia; la biopsia del nervo č essenziale per dimostrare la
microvasculite (30). La neuropatia puň rispondere favorevolmente sia alla
chemioterapia antineoplastica, che agli immunosoppressori (31).
Neuropatia associata a vasculite infettiva.
In
corso di AIDS, malattia di Lyme, lebbra, puň essere presente una
vasculite secondaria con lesioni ischemiche del nervo
che si assommano
alle lesioni infiammatorie proprie della malattia di base (32). Anche in
corso di epatite C č stata riportata
neuropatia vasculitica non legata a
crioglobulinemia.
|
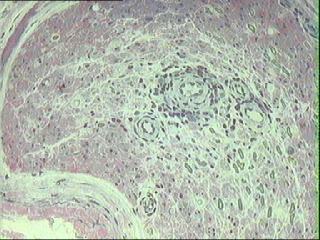
10.biopsia di nervo surale in malattia di Lyme: vasculite endonerviale
|
Neuropatia vasculitica associata a diabete.
Essendo
stata riscontrata vasculite alla biopsia del nervo in pazienti diabetici
con neuropatia prossimale o altre forme di neuropatia focale, si č
ipotizzato che le lesioni vasali dovute al diabete possano talora
stimolare una reazione vasculitica secondaria con ulteriori danni
ischemici del nervo (33). Benchč la terapia steroidea possa risultare
molto efficace in tali casi, soprattutto sulla componente dolorosa, la
strategia terapeutica va valutata con cautela, alla luce anche della
frequente evoluzione spontaneamente favorevole, o autolimitantesi (34).
4) Esami di laboratorio
Le
indagini di laboratorio dimostrano le alterazioni tipiche della malattia
di base nelle forme associate a vasculite sistemica, oltre ad elevati
indici aspecifici di flogosi (VES, PCR, alfa1 e alfa2-globuline,
fibrinogeno), anemia ipocromica normocitica
con iposideremia, leucocitosi,
piastrinosi, ipergammaglobulinemia policlonale. Sono invece generalmente
assenti
alterazioni degli indici di laboratorio nella vasculite isolata
del SNP.
5) Diagnosi
La
diagnosi di certezza č basata sulla biopsia del nervo, che dimostra
vasculite necrotizzante dei vasa nervorum (in
particolare le arteriole
epineuriali, di diametro 30-300 µ) con infiltrato infiammatorio
transmurale, e degenerazione assonale delle fibre nervose. Reperti non
diagnostici, ma suggestivi, sono rappresentati da infiltrati
infiammatori perivasali senza necrosi, o da ispessimento intimale delle
arteriole (vasculite "guarita"), associati a degenerazione
assonale a distribuzione multifocale (5). L'apporto diagnostico della
procedura bioptica puň essere incrementato eseguendo un prelievo
associato
di tessuto muscolare nel corso della biopsia di nervo, dato che
la presenza di vasculite č talora dimostrabile a livello del muscolo,
benchč non riscontrata a livello del nervo (6).
Il
riscontro di aspetti tipici alla biopsia del nervo č indispensabile per
una diagnosi di vasculite isolata del SNP, mentre per
una neuropatia
che insorga in un contesto noto di vasculite sistemica, una diagnosi di
probabile neuropatia vasculitica puň essere formulata anche in assenza di
biopsia del nervo, o con reperti non diagnostici, se il quadro neurologico
č suggestivo (neuropatia a distribuzione focale o asimmetrica, con
esordio acuto accompagnato da dolore locale, in concomitanza con segni di
attivitŕ della malattia sistemica).
6) Terapia
Non
essendo disponibili trials controllati sulla terapia delle neuropatie
vasculitiche, le raccomandazioni terapeutiche sono basate sui meccanismi
immunopatogenetici e sulle esperienze generali nel trattamento delle
vasculiti sistemiche. Secondo Kissel e Rammohan (1) il trattamento di
scelta č rappresentato dall'associazione di corticosteroidi a dosi
elevate
(prednisone, 1-1.5 mg/kg/die per 2-4 settimane) con
immunosoppressore (ciclofosfamide, 2 mg/kg/die per os). I
glucocorticoidi
agiscono inibendo il reclutamento di polimorfonucleati e linfociti nella
sede dell'infiammazione e le attivitŕ macrofagiche di chemiotassi,
citotossicitŕ e produzione di mediatori solubili; la ciclofosfamide (che
ad alte dosi in acuto agisce soprattutto sui linfociti B) č attiva in
somministrazione cronica sui linfociti T, inibendo la proliferazione di
soppressori e citotossici, e quindi intervenendo sui meccanismi
cellulo-mediati, di cui č nota l'implcazione nelle neuropatie
vasculitiche (2). In forme "fulminanti" puň essere indicato
l'impiego di metilprednisolone in bolo endovenoso (1g/die in 6 somministrazioni
a giorni alterni); viceversa, in forme lievi puň essere sufficiente la
monoterapia steroidea. Il trattamento va proseguito fino a ottenere
miglioramento o stabilizzazione; a questo punto il prednisone viene
gradualmente ridotto (in genere, di 5 mg ogni 2 settimane), mentre la
ciclofosfamide viene proseguita per circa un anno dopo la sospensione
dello steroide. L'azatioprina
puň essere indicata in alternativa a
ciclofosfamide in caso di intolleranza, mentre il possibile ruolo di altri
agenti simili (ciclosporina, methotrexate, colchicina, dapsone) č ancora
in discussione, come pure mancano significative evidenze sull'efficacia
della plasmaferesi nelle neuropatie vasculitiche.
Bibliografia
1. Kissel JT, Rammohan KW, Mendell JR. Pathogenesis and therapy of nervous system vasculitis.
Clin Neuropharmacol 1991;14:28-48.
2. Kissel JT, Riethmann JL, Omerza J, Rammohan KW, Mendell JR. Peripheral
nerve vasculitis: immune characterization of the vascular lesions. Ann
Neurol 1989;25:291-297.
3. Satoi H, Oka N, Kawasaki T, Miyamoto K, Akiguchi I, Kimura J.
Mechanisms of tissue injury in vasculitic neuropathy. Neurology
1998;50:492-496.
4. Kissel JT, Slivka AP, Warmolts JR, Mendell JR. The clinical spectrum of
necrotizing angiopathy of the peripheral nervous system. Ann Neurol
1985; 18:251-257.
5. Dyck PJ, Benstead TJ, Conn DL, Stevens JL, Windebank AJ, Low PA. Nonsystemic vasculitic
neuropathy. Brain 1987;110:843-854.
6. Said G, Lacroix-Ciaudo C, Fujimura H, Blas C, Faux N. The peripheral
neuropathy of necrotizing arteritis: a clinicopathological study. Ann
Neurol 1988; 23:461-465.
7. Hawke SHB, Davies L, Pamphlett R, Gao IP, Pollard JD, McLeod JG.
Vasculitic neuropathy. A clinical and pathological study. Brain
1991;114:2175-2190.
8. Davies L, Spies JM, Pollard JD, McLeod JG. Vasculitis confined to
peripheral nerves. Brain 1996;119:1441-1448.
9. Caselli RJ, Daube JR, Hunder GG, Whisnant JP. Peripheral neuropathic
syndromes in giant cell (temporal) arteritis. Neurology 1988;38:685-689.
10. Bouche P, Léger JM, Travers MA, Cathala HP, Castaigne P. Peripheral
neuropathy in sistemic vasculitis: clinical and electrophysiologic study
of 22 patients. Neurology 1986;36:1598-1602.
11. Nishino H, Rubino FA, DeRemee RA, Swanson JW, Parisi JE. Neurological
involvement in Wegener's granulomatosis: an analysis of 324 consecutive
patients at the Mayo Clinic. Ann Neurol 1993;33:4-9.
12. Lanham JG, Elkon KB, Pusey CD, Hughes GR. Systemic vasculitis with
asthma and eosinophilia: a clinical approach to the Churg-Strauss syndrome.
Medicine 1984;63:65-81.
13. Sehgal M, Swanson JW, Deremee RA, Colby TV. Neurologic manifestations
of Churg-Strauss syndrome. Mayo Clin Proc 1995;70:337-341.
14. Hattori N, Ichimura M, Nagamatsu M, Li M, Yamamoto K, Kumazawa K,
Mitsuma T, Sobue G. Clinicopathological features of Churg-Strauss syndrome
associated neuropathy. Brain 1999;122:437-439.
15.
Gemignani F, Pavesi G, Fiocchi A, Manganelli P, Ferraccioli G, Marbini
A. Peripheral neuropathy in essential mixed cryoglobulinaemia. J
Neurol Neurosurg Psychiatry 1992;55:116-120.
16. Apartis E, Léger J-M, Musset L, Gugenheim M, Cacoub P, Lyon-Caen O,
Pierrot-Deseilligny C, Hauw J-J, Bouche P. Peripheral neuropathy
associated with essential mixed cryoglobulinaemia: a role for hepatitis C
virus infection? J Neurol Neurosurg Psychiatry 1996;60:661-668.
17. Nemni R, Corbo M, Fazio R, Quattrini A, Comi G, Canal N.
Cryoglobulinaemic neuropathy. A clinical, morphological and immunocytochemical study
of 8 cases. Brain 1988;11:541-552.
18. Bonetti B, Scardoni M,, Rizzuto N, Bonazzi ML, Zanusso GL, Chinaglia
G, Monaco S. T-cell-mediated epineurial vasculitis and
humoral-mediated microangiopathy in cryoglobulinaemic neuropathy. J
Neuroimmunol 1997;73:145-154.
19. Bonetti B, Invernizzi F, Monaco S, Rizzuto N, Scarpa A. Hepatitis
C virus infection of peripheral nerves in type II cryoglobulinaemia. Virchows Arch 1999;434:533-535.
20.
Gemignani F, Marbini A, DiGiovanni G, Salih S, Margarito FP, Pavesi G,
Terzano MG. Cryoglobulinaemic neuropathy manifesting with
restless legs syndrome. J Neurol Sci 1997;152:218-223.
21. Khella SL, Frost S, Hermann GA, Leventhal L, Whyatt S, Sajid MA,
Scherer SS. Hepatitis C infection, cryoglobulinemia, and vasculitic
neuropathy. Treatment with interferon alfa: case report and literature
review. Neurology 1995;45:407-411.
22. Scelsa SN, Herskovitz S, Reichler B. Treatment of mononeuropathy
multiplex in hepatitis C virus infection and cryoglobulinemia. Muscle
Nerve 1998;21:1526-1529.
23. Puechal X, Said G, Hilliquin P, Coste J, Job-Delandre C, Lacroix C,
Menkes CJ. Peripheral neuropathy with necrotizing vasculitis in rheumatoid
arthritis: a clinicopathological and prognostic study of 32 patients.
Arthritis Rheumatism 1995;38:1516-1529.
24. Gemignani F, Marbini A, Pavesi G, DiVittorio S, Manganelli P, Cenacchi
G, Mancia D. Peripheral neuropathy associated with primary Sjögren's
syndrome. J Neurol
Neurosurg Psychiatry 1994;57:983-986.
25. Mellgren SI, Conn DL, Stevens JC, Dyck PJ. Peripheral neuropathy in primary Sjögren's syndrome.
Neurology 1989;39:390-394.
26. Omdal R, Henriksen OA, Mellgren SI, Husby G. Peripheral neuropathy in
systemic lupus erythematosus. Neurology 1991;41:808-811.
27. McCombe PA, McLeod JG, Pollard JD, Guo Y-P, Ingall TJ. Peripheral
sensorimotor and autonomic neuropathy associated with systemic lupus
erythematosus. Clinical, pathological and immunological features. Brain
1987;110: 533-549.
28. Hietaharju A, Jĺĺskelĺinen S, Kalimo H, Hietarinta M. Peripheral
neuromuscular manifestations in systemic sclerosis (scleroderma). Muscle
Nerve 1993;16:1204-1212.
29. Di Trapani G, Tulli A, La Cara A, Laurienzo P, Mazza S, David P.
Peripheral neuropathy in course of progressive systemic sclerosis. Acta Neuropathol 1986;72:103-110.
30. Oh SJ. Paraneoplastic vasculitis of the peripheral
nervous system. Neurol Clin 1997;15:849-863.
31. Oh SJ, Slaughter R, Harrel L. Paraneoplastic vasculitic neuropathy: a
treatable neuropathy. Muscle Nerve 1991;14:152-156.
32. Said G. Inflammatory neuropathies associated with known infections
(HIV, leprosy, Chagas'disease, Lyme disease). In: Bailličre's Clinical
Neurology (JG McLeod ed) 1994;3:149-171.
33. Said G, Goulon-Goeau C, Lacroix C, Moulonguet A. Proximal diabetic
neuropathy - Clinical aspects and morphological findings in the biopsy
specimens of the intermediate cutaneous nerve of the thigh. Ann Neurol
1994;35:559-569.
34. Said G, Elgrably F, Lacroix C, Planté V, Talamon C, Adams D, Tager M,
Slama G. Painful proximal diabetic neuropathy: Inflammatory nerve
lesions and spontaneous favourable outcome. Ann
Neurol 1997;41:762-770.
Torna
all'inizio
VASCULITI
DEL SISTEMA NERVOSO CENTRALE.
1) Generalitŕ
Le
vasculiti del sistema nervoso centrale (SNC) sono caratterizzate da infiammazione
e necrosi dei vasi cerebrali di
differente calibro, con lesioni focali
che causano aneurismi, rottura vasale ed emorragia, e lesioni segmentarie,
piů frequenti, che determinano stenosi e occlusione vasale con
conseguenti lesioni ischemiche cerebrali (1).
La
vasculite a carico del SNC puň presentarsi in associazione a una
vasculite primitiva sistemica, o a una vasculite
secondaria a connettivite
o altre malattie sistemiche, oppure come vasculite primitiva o isolata del
SNC.
La
vasculite del SNC ha un'incidenza molto bassa, e rappresenta una causa rara
di ictus, anche limitatamente agli ictus giovanili: nell'ambito globale
delle emorragie cerebrali e, rispettivamente, degli ictus ischemici e TIA
costituirebbe circa lo 0.
2% e lo 0.1%, mentre nell'ambito degli ictus in
pazienti al disotto dei 40 anni rappresenterebbe il 5% (2).
La
patogenesi della infiammazione vascolare del SNC resta sconosciuta. Un
processo cellulo-mediato appare molto probabile, in base alla presenza di
proliferazione di cellule endoteliali e di infiltrati linfomonocitari.
Nelle lesioni non sono presenti autoanticorpi e complessi immuni. I segni
istologici della malattia sono segmentali e disseminati attraverso
l'encefalo e, talora, nel midollo spinale. In assenza di trattamento,
possono comparire foci ulteriori di infiammazione, e le lesioni iniziali
progrediscono, divenendo stenotiche.
2) Quadro clinico
Sono
presenti sintomi e segni di variabile natura, relativi al SNC: cefalea, segni
meningei, encefalopatia, sindromi psico-organiche, demenza, crisi
epilettiche,
ictus, paralisi di nervi cranici. Tali manifestazioni possono essere
isolate, o associate a manifestazioni neuromuscolari, a segni di
interessamento multiorgano, e a sintomi sistemici aspecifici (febbre, calo
ponderale).
3) Forme cliniche
Angioite
isolata o primitiva del Sistema Nervoso Centrale.
L’angioite
isolata del SNC é una vasculite del SNC idiopatica e ricorrente (3).
Segni e sintomi sono ristretti al SNC, e
includono cefalea, encefalopatie,
accidenti vascolari, neuropatie craniali, e mielopatia, con evoluzione
tendenzialmente subacuta. La cefalea č un sintomo preminente in almeno la
metŕ dei pazienti. La situazione clinica che piů suggerisce la diagnosi
č la comparsa ex novo di cefalea e di encefalopatia, particolarmente se
in associazione con segni multifocali. Sintomi e segni laboratoristici di
infiammazione sistemica sono tipicamente assenti.
La
diagnosi precisa puň essere difficile, ed č classicamente fondata sulla
presenza di aspetti clinici appropriati, assenza di segni infiammatori
sistemici, e sui dati angiografici ed istologici. L'angiografia puň
dimostrare alterazioni dei vasi
intracranici suggestivi di vasculite, ma
spesso č normale, oppure indicativa solo con indagini seriali (4);
l'esame del liquor, che dimostra pleiocitosi linfocitaria, e la RM hanno
piů elevata sensibilitŕ, ma mancano di specificitŕ. L'indagine piů
significativa sul piano diagnostico e prognostico č la biopsia
cerebro-meningea, con la dimostrazione di aspetti di vasculite
granulomatosa o linfocitaria (5).
La
terapia č basata sulla combinazione di steroidi e ciclofosfamide, con
monitoraggio mediante indagini seriali del liquor,
RM, e angiografia,
oltre che sul piano clinico. La prognosi č severa in quanto molti
pazienti vengono ad exitus entro 1 anno, ma č possibile anche
un'evoluzione ricorrente, e alcuni pazienti possono presentare forme
autolimitantisi (3). La presenza di alterazioni dello stato di coscienza e
di segni di disfunzione cerebrale diffusa costituiscono elementi
prognosticamente negativi, mentre l'evoluzione č piů favorevole nei casi
con manifestazioni focali (5).
Vasculiti sistemiche dei grossi vasi
In
corso di arterite temporale, le complicanze a carico dei vasi cerebrali, a
tipo di TIA o ictus, sono rare (7%), e riguardano prevalentemente il
circolo vertebro-basilare (6). Nelle complicanze cerebrali dell'arterite
di Horton, come pure nei casi con perdita del visus, č indicato metilprednisolone
in bolo (500-1000 mg per 3 giorni), in alternativa alla terapia steroidea
standard.
Nella
malattia di Takayasu le manifestazioni neurologiche piů frequenti sono
sincopi e turbe visive, mentre ictus e TIA sono
rari, e possono essere in
relazione all'ipertensione, secondaria all'interessamento delle arterie
renali.
Vasculiti sistemiche dei medi vasi
Il
danno del SNC nella poliarterite nodosa, molto piů raro rispetto alla
neuropatia periferica, puň essere focale, a carattere di TIA, ictus, o
crisi epilettiche, oppure diffuso, a tipo di encefalopatia. L'ictus puň
essere sia emorragico che ischemico, quest'ultimo come conseguenza diretta
della vasculite, oppure causato dalla grave ipertensione, o di natura
cardioembolica. L'angiografia puň evidenziare alterazioni aneurismatiche,
oltre che aspetti di tipo vasculitico dei vasi intracranici (7).
La
malattia di Kawasaki rappresenta una rara causa di encefalopatia o ictus
nell'infanzia.
Vasculiti sistemiche dei piccoli vasi
Nella
granulomatosi di Wegener l'ictus č una manifestazione rara (13 casi su
324 pazienti nella casistica di Nishino et al 8), ed č in genere
correlato a vasculopatia ipertensiva, piů spesso che a vasculite dei
piccoli vasi. Dato il piccolo calibro dei vasi prevalentemente
interessati, l'angiografia č di solito negativa (9).
L'interessamento
del SNC nella sindrome di Churg-Strauss, in forma di ictus, č molto piů
raro rispetto a quello del SNP (3
casi su 47 nella serie di Sehgal et al -
10).
Nella
malattia di Behçet sono
presenti manifestazioni centrali di varia natura nel 10-30% dei casi, di
solito in fase
consolidata della malattia, con manifestazioni cutanee e
oculari avanzate.
L'interessamento
del SNC č del tutto eccezionale anche nelle altre forme di vasculitie dei
piccoli vasi, quali la poliangite microscopica, la porpora di Schönlein-Henoch,
e le altre forme di vasculite da ipersensibilitŕ.
Vasculiti secondarie a connettiviti.
Il
SNC č interessato nel 20-50% dei casi nel lupus eritematoso sistemico e
connettiviti miste, molto raramente invece in
corso di sclerodermia e
artrite reumatoide (1).
Le
manifestazioni neurologiche del lupus eritematoso sistemico (convulsioni,
demenza, psicosi, ictus) possono costituirne la manifestazione di esordio,
ma piů spesso intervengono in fase piů avanzata (in media dopo 4 anni),
in periodi di attivitŕ
della malattia. L'ictus č di solito di natura
cardioembolica, mentre solo in rari casi č riconducibile a una vasculite
dei vasi cerebrali.
Nel
trattamento del lupus attivo con complicanze cerebrali sono indicati
steroidi (prednisone, o metilprednisolone in bolo),
ed eventualmente
ciclofosfamide, con associazione, nei casi di ictus, di terapia
antiaggregante o, preferibilmente, anticoagulante (specie nell'ictus
cardioembolico, e in presenza di anticorpi anti-cardiolipina e lupus
anticoagulante) (1).
Vasculiti secondarie ad altre cause sistemiche
Le
vasculiti del SNC sono state descritte in associazione a svariati agenti
infettivi (batteri, funghi, spirochete, micobatteri,
virus), soprattutto
in pazienti immunodepressi. In particolare, l'infezione da herpes zoster
puň comportare una vasculite cerebrale focale (in associazione a zoster
oftalmico), oppure un interessamento cerebrale diffuso (in associazione
con manifestazioni cutanee a distanza). In corso di infezione da HIV si
possono avere vasculiti cerebrali con manifestazioni di
ictus ischemico o
emorragico, oppure con evoluzione nel quadro di "AIDS-dementia
complex".
In
corso di neoplasie, in particolare malattie linfoproliferative, č
possibile l'instaurarsi di vasculite del SNC in base a meccanismi
patogenetici svariati, tra cui la riattivazione di agenti infettivi
causata dall'immunodepressione legata alla
malattia stessa, o all'uso di
agenti citotossici; anche la radioterapia puň indurre alterazioni
vasculitiche dei vasi cerebrali.
Manifestazioni
di ictus ischemico o emorragico si possono associare a uso di droghe,
soprattutto cocaina, anfetamine,
eroina, pentazocina, e simpaticomimetici.
In alcuni casi č stata documentata una patogenesi vasculitica, con
aspetti
istologici simili a quelli della panarterite nodosa (11), ma vanno
considerati altri possibili meccanismi di danno vasale
indotto dalla
droga, quali vasospasmo, ipertensione acuta, aumentata aggregazione
piastrinica.
4) Esami di laboratorio
Nella
vasculite isolata del SNC sono di regola assenti alterazioni sierologiche,
mentre sono quasi sempre presenti anomalie all'esame del liquor.
Nei
casi di interessamento del SNC in corso di vasculiti sistemiche primitive
o secondarie vi sono generalmente alterazioni degli indici aspecifici di
flogosi, che possono costituire un elemento utile per il monitoraggio
dell'attivitŕ
della malattia;
vanno inoltre ricercate le eventuali alterazioni
sierologiche specifiche della malattia di base (ANCA, anticorpi
anti-nucleo e anti-ENA, anti-DNA, autoanticorpi organo-specifici, anticorpi
anti-cardiolipina, lupus anticoagulante, fattore reumatoide, crioglobuline
etc).
5) Diagnosi
L'ipotesi
diagnostica di vasculite del SNC va considerata nel caso di deficit
neurologici insorgenti in un quadro clinico di interessamento
multisistemico, oppure per una sintomatologia neurologica isolata,
soprattutto in soggetti di giovane o
media etŕ, che non risulti causata
da piů frequenti patologie quali sclerosi multipla, neoplasie,
malformazioni vascolari cerebrali, e vasculopatie cerebrali su base
aterosclerotica, ipertensiva, cardioembolica.
Le
indagini neuroradiologiche (TAC e RMN cerebrale) presentano spesso
alterazioni aspecifiche. L’analisi del liquido cefalo-rachidiano rivela
solo nella metŕ dei pazienti aspetti patologici, consistenti in una lieve
pleiocitosi o
iperproteinorrachia. L’angiografia č indagine piů
specifica, tuttavia in circa il 10% dei pazienti vi č solo un
interessamento
dei piccoli vasi e l’angiografia risulta normale. Un ulteriore problema
č rappresentato dal fatto che le caratteristiche angiografiche non sono
del tutto specifiche di vasculite, e aspetti patologici simili si possono
osservare in vasculopatie non infiammatorie. L’angiografia puň mostrare
aree singole o multiple di "beading" lungo il decorso del
vaso, repentina interruzione del vaso, margini vasali indistinti, e
neovascolarizzazione. Per una diagnosi di certezza, pertanto, puň essere
necessaria conferma istologica con biopsia cerebro-meningea.
6) Terapia
La
terapia si basa sull'impiego di steroide, per lo piů in associazione a un
agente citotossico, solitamente ciclofosfamide
(per via orale, o per bolo
venoso). L'associazione con citotossici č indicata in caso di scarsa
risposta agli steroidi o di eccessivi effetti collaterali, o in forme
particolarmente severe. Methotrexate a basse dosi, immunoglobuline
endovena, e plasmaferesi rappresentano alternative terapeutiche in casi
particolari. Il prednisone ad alte dosi č lo steroide impiegato
nella
terapia standard, mentre il metilprednisolono in bolo č preferito nel
neurolupus, e in altre forme di particolare severitŕ
(1).
Il
monitoraggio del trattamento si puň effettuare tramite scale di
valutazione di attivitŕ della malattia e del danno multiorgano, quali il
Vasculitis Damage Index (12) e il Birmingham Vasculitis Activity Score
(13), oltre che attraverso markers bioumorali
di attivitŕ della malattia
(VES, PCR, ANA, ANCA).
Torna
all'inizio
Bibliografia
1.
Ferro JM. Vasculitis of the central nervous system. J Neurol
1998;245:766-776.
2. Ferro JM, Crespo M. Prognosis after transient ischemic attacks and
ischemic stroke in young adults. Stroke 1994;25:1611-1616.
3. Moore PM. Diagnosis and management of the isolated angiitis of the
central nervous system. Neurology 1989;39:167-173.
4. Alhalabi M, Moore PM. Serial angiography in isolated angiitis of the
central nervous system. Neurology 1994;44:1221-1226.
5. Hankey GJ. Isolated angiitis/angiopathy of the central nervous system.
Cerebrovasc Dis 1991;1:2-15.
6. Caselli RJ, Hunder GG, Whisnant JP. Neurologic disease in biopsy-proven
giant cell (temporal) arteritis. Neurology 1988;38:352-359.
7. Provenzale JM, Allen NB. Neuroradiologic findings in
polyarteritis nodosa. AJNR Am J Neuroradiol 1996a;17:1119-1126.
8. Nishino H, Rubino FA, DeRemee RA, Swanson JW, Parisi JE. Neurological involvement in Wegener's granulomatosis:
an analysis of 324 consecutive patients at the Mayo Clinic. Ann Neurol 1993;33:4-9.
9. Provenzale JM, Allen NB. Wegener granulomatosis - CT and MR findings. AJNR Am J Neuroradiol 1996b;17:785-792.
10. Sehgal M, Swanson JW, Deremee RA, Colby TV.
Neurologic manifestations of Churg-Strauss syndrome. Mayo Clin Proc
1995;70:337-341.
11. Nolte KB, Brass LM, Fletterick CF. Intracranial hemorrhage associated
with cocaine abuse: a prospective autopsy study. Neurology
1996;46:1291-1296.
12. Exley AR, Bacon PA, Luqmani RA, Kitas GD, Gordon C, Savage COS, Adu D.
Development and initial validation of the vasculitis damage index for
the standardized clinical assessment of damage in the systemic
vasculitides. Arthritis Rheum 1997;40:371-380.
13. Luqmani RA, Bacon PA, Moots RJ, Janssen BA, Pall A, Emergy P, Savage
C, Adu D. Birmingham vasculitis activity score (BVAS) in systemic
necrotizing vasculitis. Q J Med 1994;87:671-678.
|

