| Dopo
il congresso mondiale di Cardiologia di Sidney, anche il 73°
congresso della European therosclerosis
Society, tenutosi dal 7 al 10 Luglio a Salisburgo ha sancito il
ritorno delle statine al primo posto nella hit-parade dei farmaci
per la prevenzione delle malattie
cardiovascolari.
Non che, da un punto di vista scientifico, ci fossero stati dubbi
sull’efficacia clinica di questi farmaci. Però, dopo
la
“confusione” cerivastatina, si era assistito ad un brusco,
quanto repentino, calo di sensibilità (più dei pazienti
che dei medici, per la verità)
che rischiava di tramutarsi, se prolungato, in un effetto catastrofico
per la prevenzione delle malattie coronariche e cerebro-vascolari.
Se dovessimo esprimere il momento contingente con una espressione
borsistica diremmo che siamo
in pieno “toro”, con una grandissima attenzione da parte
di opinione pubblica, società scientifiche ed aziende farmaceutiche
al tema delle dislipidemie ed al loro ruolo nella determinazione
del rischio
cardiovascolare.
Le carte del rischio sono state pubblicate a più riprese
su tutti gli organi
di stampa scientifica. A tutti i congressi nazionali ed internazionali
non si perde l’occasione per
sensibilizzare i partecipanti sull’importanza
di valutare il rischio cardiovascolare dei pazienti. Siamo entrati
nel rinascimento della prevenzione cardiovascolare e siamo pronti
a vivere una nuova stagione ricca di novità e, speriamo,
di grandi risultati.
A riguardo anche a Salisburgo si è parlato di livelli target
dei lipidi circolanti. Herbert Shuster, della Humboldt University
di Berlino, ha affrontato
il tema del moderno management dei pazienti ad alto rischio. “Il
NCEP-ATP III (National Cholesterol Education Program – Adult
Treatment Panel III)” ha riportato Shuster, “ha identificato
i livelli di lipidi circolanti per i pazienti con rischio cardiovascolare
superiore al 20% proiettato a 10 anni (ricordiamo comunque che nel
gruppo con target <100 mg/dl ci sono anche pazienti che hanno
già sofferto di CAD). Il goal terapeutico in questi pazienti
si raggiunge con colesterolo LDL <100 mg/dl, colesterolo HDL
>40 mg/dl e trigliceridi <200 mg/dl. Tra loro si trovano soggetti
con ipercolesterolemia ipercolesterolemia
familiare, diabetici, pazienti con vasculopatie periferiche o aneurismi
addominali aortici ed
aterosclerosi carotidea.
La terapiaipolipidemizzante in questi soggetti
è fondamentale; basti pensare che i pazienti con ipercolesterolemia
familiare eterozigote, se non trattati, sviluppano malattie coronariche
già nel 5% dei casi, entro i 30 anni di età, e nel
50% dei casi nei maschi di 50 anni di cui uno su quattro, circa,
muore di infarto del miocardio. Nei pazienti diabetici la situazione
è ancora più drammatica, in quanto questa popolazione
rappresenta una fetta più ampia di popolazione, per altro,
in rapido incremento (cfr, CardioLink n°2 2002).
L’80% dei diabetici di tipo II muore per problemi legati all’eterosclerosi;
di questi il 75% per problemi coronarici. Di solito il diabete si
accompagna ad altri fattori di rischio, quali: ipertensione, fumo,
obesità, dislipidemia, che inducono ad un trattamento con
più farmaci.
Il problema più grosso in questi pazienti ad alto rischio
è lo scarso controllo che non permette
di individuare situazioni critiche prima che sfocino in eventi cardiocerebrovascolari
maggiori. Il secondo ostacolo da superare è il mancato raggiungimento
dei livelli target dei lipidi plasmatici o di pressione arteriosa.
Nei pazienti con ipercolesterolemia familiare eterozigote (HeFH),
per esempio, sarebbe assolutamente importante screenare i familiari
per identificare altre situazioni critiche e per verificare differenze
di colesterolemia all’interno della stessa famiglia. In questi
pazienti, poi, l’utilizzo delle statine è assolutamente
necessario per ridurre i livelli di LDL circolanti. Per raggiungere
i livelli target delle linee-guida” ha concluso Schuster,
“è indispensabile utilizzare i farmaci che garantiscano
le più ampie riduzioni di colesterolemia, quali atorvastatina
e rosuvastatina (questultima molecola attualmente in fase di registrazione),
a dosaggi adeguati.
Un recente trial internazionale, eseguito su 622 pazienti affetti
da HeFH, ha valutato gli effetti di questi due farmaci sui parametri
lipidici dopo 18 settimane di trattamento. Rosuvastatina ha fatto
registrare i risultati migliori a 6, 12 e 18 settimane con differenze
statisticamente significative rispetto
ad atorvastatina.
Prima di Salisburgo, a Sidney, in
Australia, durante il 14° congresso mondiale di cardiologia,
Andrew Tonkin della National Heart
Foundation of Australia, aveva affrontato il problema del rischio
cardiovascolare in Popolazioni apparentemente meno a rischio.
“Purtroppo”, aveva detto Tonkin, “i primi segni
di malattia cardiovascolare, cardiovascolare,
in una larga fetta di individui, sono costituiti dalla
morte improvvisa e da infarto miocardico fatale, dovuti a rottura
di placca. È evidente che esiste un
notevole gap nel monitoraggio della popolazione a rischio che deve
essere colmato. Altro limite al
monitoraggio dei lipidi è costituito dal considerare solo
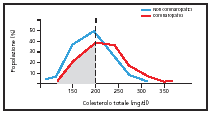
la colesterolemia totale ed il colesterolo LDL. I dati del Framingham
Heart Study ci hanno mostrato che il 35% dei pazienti con malattie
cardiovascolari avevano livelli di colesterolemia totale inferiori
a 200 mg/dl (grafico). Lo stesso studio ci ha anche dimostrato che
bassi livelli di colesterolo HDL sono associati ad un aumentato
richio di malattie coronariche. L’HDL-c, infatti contribuisce
al trasporto inverso del colesterolo dalle cellule della parete
vasale al fegato, inibisce l’ossidazione delle LDL-c e previene
l’adesione dei monociti alle cellule endoteliali.
Altro fattore che influenza fortemente ed indipendentemente lo sviluppo
di coronaropatia
è costituito dai trigliceridi plasmatici. Nonostante queste
evidenze, alcuni noti algoritmi per il calcolo del rischio cardiovascolare
non tengono in considerazione variabili quali Body Mass Index (BMI),
trigliceridi, familiarità o stile di vita. Lo
studio AFCAPS/TexCAPS (Air Force/Texas Coronary Atherosclerosis
Prevention Study) ha
dimostrato che la terapia con lovastatina in pazienti con LDL-c
normale e bassi livelli di HDL-c era in
grado di prevenire un evento fatale o non fatale ogni 89 pazienti
trattati in 5 anni”.
Sull’importanza del parametro HDL-c si è espresso a
Sidney anche Leif Erhardt, del Malmo University Hospital, in Svezia.
“Si è stimato”, ha riportato Erhardt, “che
un aumento di 1 mg/dl di HDL-c corrisponda ad una riduzione del
rischio di eventi cardiovascolari pari al 2% negli uomini e del
3% nelle donne.
Lo studio di prevenzione secondaria VA-HIT (Veterans Affaires- High
Density Lipoprotein Cholesterol Intervention Trial) ha dimostrato
che il gemfibrozil, in pazienti con basso HDL-c, era in grado di
ridurre del 22% il rischio di eventi senza modificare il colesterolo
LDL ma alzando del 12% le HDL-c e riducendo del 31% i trigliceridi”.
Recentissimamente il NCEP-ATP III ha inserito anche i livelli target
per HDL e trigliceridi evidenziando l’importanza del controllo
di
questi parametri lipidici. Proprio sul raggiungimento del goal terapeutico,
costituito dalle nuove linee-guida del NCEP-ATP III, Erhardt ha
concluso “Oggi grazie a nuovi e più efficaci farmaci
inibitori del HMG-CoA reduttasi, abbiamo la possibilità di
ottenere risultati clinici migliori. Rosuvastatina è stata
in grado di raggiungere il target fissato dal NCEP-ATP III, in pazienti
dislipidemici, nel 76% dei casi a dosaggio base.
In pazienti diabetici di tipo II con ipertrigliceridemia sempre
rosuvastatina, al dosaggio di 10 mg/die, più fenofibrato
67mg
tds avevano ridotto il colesterolo LDL del 46,7%, aumentato l’HDL-c
del 6,4% e ridotto i trigliceridi del 30,3%”
.
Giuseppe Rosano |
|
