Prevenire
l'infarto non significa solo evitare di esporsi a fattori nocivi,
proibendo fumo, pasti grassi ed eccessivo riposo in poltrona. Sempre più
sta emergendo un approccio “positivo” alla prevenzione della malattia
ischemica cardiovascolare, basato sull'introduzione di abitudini piacevoli
e benefiche per la salute delle nostre arterie (2).
Uso di cibi tipici del
Mediterraneo, moderatamente innaffiati da buon vino rosso, consumati
possibilmente a tavola, con un po' di tempo a disposizione e in un
ambiente rilassante sono altrettanto utili alla prevenzione. Studi
epidemiologici hanno recentemente messo in luce le qualità
“anti-infarto” della dieta mediterranea. L'olio di oliva, ricco di
acidi grassi monoinsaturi, determina riduzione del colesterolo e aumento
delle HDL (3).
Il pesce, soprattutto quello
“azzurro”, con il suo elevato contenuto in acidi grassi polinsaturi
della serie omega-3, è in grado di inibire l'aggregazione delle piastrine
con un meccanismo simile a quello dell'aspirina ed inoltre riduce i
livelli di trigliceridi e di fibrinogeno. Il vino rosso, se usato in dosi
moderate e durante i pasti, riduce l'incidenza di infarto del miocardio (Fig.
1). 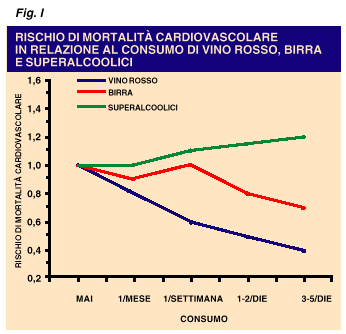 Il cosiddetto “Paradosso
francese” spiega come l'abitudine diffusa ad un moderato consumo di vino
rosso abbia determinato in Francia una bassa incidenza di malattia
ischemica cardiovascolare, nonostante l'elevato consumo di burro ed altri
grassi animali (4).
Il cosiddetto “Paradosso
francese” spiega come l'abitudine diffusa ad un moderato consumo di vino
rosso abbia determinato in Francia una bassa incidenza di malattia
ischemica cardiovascolare, nonostante l'elevato consumo di burro ed altri
grassi animali (4).
Anche il consumo di frutta e
verdura aiuta a proteggerci da queste malattie.
E' il colesterolo l'unico
colpevole?
Per molto tempo si è pensato
che i livelli di colesterolo rappresentassero il marker più importante
del rischio di ischemia cardiovascolare e di conseguenza sono stati
condotti molti studi per valutare l'effetto della sua riduzione sul
rischio. Ne è emerso che gli interventi ipocolesterolemizzanti riducono
la mortalità cardiovascolare ma possono accompagnarsi, però, ad un
aumento della mortalità per altre cause.
Da una metanalisi di tutti questi
studi, è emerso inoltre che principalmente l'intervento con una
particolare famiglia di farmaci ipocolesterolemizzanti riesce a ridurre
significativamente la mortalità per malattie ischemiche cardiovascolari,
mentre gli interventi dietetici o con altre classi di farmaci non sono
altrettanto efficaci (5, Tab. I).
 Potremmo
chiederci, allora, se l'effetto osservato sia dovuto solo all'abbassamento
dei livelli di colesterolo o ad un'azione diretta dei farmaci in
questione. Le statine, infatti, possiedono anche effetti
antiaterosclerotici diretti, attraverso l'inibizione della proliferazione
delle cellule muscolari lisce, e sono in grado di ridurre i livelli dell'F
VII della coagulazione, del fibrinogeno e dell'inibitore dell'attivatore
del plasminogeno (PAI-1), tutti fattori che giocano un ruolo importante
nel determinare il rischio cardiovascolare.
Potremmo
chiederci, allora, se l'effetto osservato sia dovuto solo all'abbassamento
dei livelli di colesterolo o ad un'azione diretta dei farmaci in
questione. Le statine, infatti, possiedono anche effetti
antiaterosclerotici diretti, attraverso l'inibizione della proliferazione
delle cellule muscolari lisce, e sono in grado di ridurre i livelli dell'F
VII della coagulazione, del fibrinogeno e dell'inibitore dell'attivatore
del plasminogeno (PAI-1), tutti fattori che giocano un ruolo importante
nel determinare il rischio cardiovascolare.
Che il colesterolo di per sé non
sia sufficiente a determinare il rischio ischemico è stato chiaramente
messo in evidenza dallo studio ECAT, uno studio europeo sul valore
predittivo di parametri lipidici ed emostatici sul rischio di sviluppare
trombosi (6).
Pazienti con colesterolemia elevata
avevano un rischio elevato di sviluppare angina instabile solo se
presentavano anche la fibrinogenemia elevata; al contrario, l'iperfibrinogenemia
costituiva un fattore di rischio indipendentemente dalla colesterolemia.
Ne consegue che ridurre i livelli di colesterolo senza tener conto
della fibrinogenemia potrebbe non essere efficace nel prevenire il rischio
di trombosi.
Gradiente Nord-Sud di mortalità
per infarto del miocardio in Europa
I fattori finora menzionati
hanno lo stesso peso in tutte le parti d'Europa, o un approccio razionale
alla prevenzione delle malattie ischemiche attraverso la modulazione delle
variabili ambientali dovrebbe tener conto della cultura, delle abitudini e
dell'assetto biologico di base delle diverse popolazioni europee?
I dati dello studio MONICA ci
informano che esiste un gradiente di mortalità per infarto del miocardio
tra il Nord ed il Sud dell'Europa (7, Tab. II).
 In
Scozia o in Finlandia si muore di infarto sei volte più che in Italia o
in Spagna, con incidenze intermedie per il centro Europa.
In
Scozia o in Finlandia si muore di infarto sei volte più che in Italia o
in Spagna, con incidenze intermedie per il centro Europa.
A questo gradiente di incidenza
dell'infarto, corrisponde una diversa distribuzione geografica dei livelli
di colesterolo nelle popolazioni europee. Ancora una volta le popolazioni
dei paesi del Nord Europa, ad elevato rischio di infarto, presentano una
colesterolemia più elevata di quelle delle regioni meridionali, a basso
rischio. Allora basta per una buona prevenzione ridurre il colesterolo e,
in ogni caso, ridurlo ad Edimburgo ha lo stesso significato che ridurlo a
Napoli?
Per molto tempo di è pensato di sì,
ma la diversa distribuzione dei fattori di rischio/protezione attraverso
l'Europa giustificherebbe, piuttosto, un diverso effetto della correzione
delle abitudini alimentari (attraverso l'eliminazione/introduzione di
alcuni cibi) nei diversi paesi d'Europa. Appare inoltre sempre più
evidente che, nella patogenesi delle malattie ischemiche cardiovascolari,
come in molte altre malattie multifattoriali, i fattori ambientali si
inseriscono su un “background” genetico, che può di per sé
differenziare le popolazioni europee.
Interazione ambiente/genetica: le
“Opere” o la “Grazia”?
I livelli dei fattori finora
citati possono essere determinati geneticamente. Una variazione
polimorfica del gene che codifica per il fibrinogeno è responsabile di
una larga parte della variabilità dei livelli ematici del fibrinogeno
all'interno di una popolazione e del rischio di sviluppare ischemia
vascolare (8, Fig. 2). Tale variazione genica potrebbe anche condizionare
l'aumento della fibrinogenemia in risposta ad una serie di stimoli come
fumo, dieta, infiammazione.
Due polimorfismi del gene del FVII
sono protettivi nei confronti del rischio di sviluppare infarto (9).
Questi alleli protettivi, relativamente frequenti nella popolazione
italiana (35.6% e 21.4%) sono associati ad un dimezzamento del rischio di
infarto (Tab. III).
 Essi
sono stati riscontrati con una minore frequenza nelle popolazioni
nord-europee, rispetto a quella italiana; questa differenza potrebbe
contribuire a spiegare il gradiente discendente di incidenza di infarto
del miocardio dal Nord al Sud dell'Europa.
Essi
sono stati riscontrati con una minore frequenza nelle popolazioni
nord-europee, rispetto a quella italiana; questa differenza potrebbe
contribuire a spiegare il gradiente discendente di incidenza di infarto
del miocardio dal Nord al Sud dell'Europa.
Anche la colesterolemia dipende,
per una certa parte, da un polimorfismo nel gene che codifica per l'apolipoproteina
E (10).
L'allele E4 è associato a livelli
alti di colesterolo, mentre l'allele E3 con quelli bassi.
Tutte queste varianti genetiche
sono state anche associate al rischio di malattia e potrebbero spiegare,
almeno in parte, il gradiente di mortalità per infarto del miocardio in
Europa.
I finlandesi, ad alto tasso di
mortalità per infarto e con alti livelli di colesterolo, hanno anche la
più elevata frequenza dell'allele E4 e la più bassa frequenza dell'allele
E3.
Anche l'effetto di interventi
dietetici e/o farmacologici nel ridurre la colesterolemia può essere
regolato da fattori genetici, come nel caso del probucolo, un farmaco
ipolipemizzante o di una dieta a basso contenuto di acidi grassi saturi,
che hanno un effetto più importante nell'abbassare il colesterolo nei
soggetti portatori dell'allele E4 rispetto ai portatori dell'allele E3.
Ma allora ci salviamo dall'infarto
per vie delle “opere” o per l'effetto della “grazia”?
Questo dilemma anima, alle soglie
del 2000, la discussione sui fattori di rischio.
Sono gli interventi sull'ambiente o
è la predestinazione genetica a incidere sul rischio cardiovascolare?
Sicuramente, una più appropriata
prevenzione dovrà tener conto, in futuro, di come la genetica degli
individui moduli l'effetto delle variabili ambientali.
Bibliografia:
Licia Iacoviello,
Maria Benedetta Donati
Unità di Genetica dei Fattori
di Rischio Vascolari. Laboratorio “A. Valenti” di Farmacologia della
Trombosi. Dip. di Medicina e Farmacologia Vascolare. Consorzio Mario Negri
Sud. Santa Maria Imbaro (Chieti, Italia)
Leadership
Medica®
Mensile di scienza
medica e attualita`
Copyright
1997
![]() ASL LE/2 Maglie - PRESIDIO OSPEDALIERO "F.FERRARI" - CASARANO
(LE)
ASL LE/2 Maglie - PRESIDIO OSPEDALIERO "F.FERRARI" - CASARANO
(LE)