| | la storia dei
trapianti
| Domande
frequenti
| La
donazione
| Lista
d'attesa
| Attivita'
2000
La possibilità di prolungare la vita o di ridare salute o
giovinezza attraverso la sostituzione di organi o tessuti malati con organi e
tessuti sani, prelevati da soggetti appartenenti alla stessa specie o a specie
differenti ha stimolato la fantasia popolare da sempre. Se ne trova traccia
nella mitologia, in numerose leggende e in rappresentazioni artistiche.
La nascita dei trapianti viene fissata dalla tradizione nel III secolo d.C.,
quando i santi Cosma e Damiano compirono il miracolo di sostituire la gamba del
loro sacrestano, andata in cancrena, con quella di un uomo deceduto poco prima.
La
storia scientifica dei trapianti d'organo, invece, ha inizio nel 1902, quando un
chirurgo di nome Alexis Carrel mise a punto la tecnica per congiungere due vasi
sanguigni. Utilizzando questa tecnica furono eseguiti i primi trapianti di cuore
e di rene su animali. Il primo ostacolo che questi pionieri dovettero affrontare
fu il rigetto: l'organismo ospite rifiutava i tessuti e gli organi estranei.
Durante la II Guerra Mondiale, il dottor Peter Medawar, eseguendo innesti
cutanei in pazienti gravemente ustionati nei bombardamenti di Londra, dimostrò
che l'incompatibilità era di origine genetica. I risultati di questi studi
portarono l’équipe del Prof. Murray il 23 dicembre 1954 ad eseguire il primo
trapianto di rene fra gemelli identici. Negli anni successivi furono eseguiti un
gran numero di trapianti da donatore vivente, soprattutto negli Stati Uniti, con
risultati soddisfacenti.
Nel frattempo si erano compiuti esperimenti di trapianto di reni
da soggetti appena morti: il cosiddetto trapianto da donatore cadavere.
Nel 1965 si raggiunse la certezza che questo tipo di intervento era possibile e
centri di trapianto renale si aprirono in tutto il mondo.
Da allora questi interventi furono effettuati in numero sempre maggiore e con
sempre migliori risultati, fino a diventare operazioni di routine.
Nel 1963 furono eseguiti il primo trapianto di fegato dal Prof. Starzl e il
primo di polmone dal Prof. Hardy. Nel 1966 i Prof. Kelly e Lillehei eseguirono
il primo trapianto di pancreas e nel 1967 il Prof. Barnard il primo cuore.
I
successi ottenuti in questi campi hanno generato grande entusiasmo e grandi
speranze sulle potenzialità del trapianto. L'unico rischio reale resta ancora
quello del rigetto, cioè del complesso di reazioni biologiche con cui
l'organismo tende a rifiutare l'organo trapiantato in quanto lo riconosce come
estraneo. In questi anni sono state sperimentate varie strategie per rendere il
soggetto ricevente "tollerante" nei confronti del trapianto.
La
ricerca medica continua in questo senso, anche perché il progresso dei
trapianti è stato e continuerà ad essere largamente dipendente dallo sviluppo
delle conoscenze in questo settore e della messa a punto di tecniche che
consentano di "tipizzare" i tessuti e riconoscerne il grado di
compatibilità.
Che cos’è il trapianto?
Il trapianto rappresenta oggi un’efficace terapia per alcune gravi
insufficienze che colpiscono diversi organi. Grazie all’esperienza maturata in
questi ultimi anni l’intervento consente al paziente trapiantato una durata
e una qualità di vita che nessuna altra terapia è in grado di garantire.
Chi può essere considerato
“potenziale” donatore di organi?
Le persone decedute che si trovano in condizione di “morte
cerebrale”, cioè i soggetti deceduti nei reparti di Rianimazione nei quali si
realizza la cessazione irreversibile di tutte le funzioni del cervello. La
diagnosi di “morte cerebrale” può essere formulata solo se è riscontrata
la contemporanea presenza di: stato di incoscienza, assenza di riflessi del
tronco e della respirazione spontanea, silenzio elettrico cerebrale (elettroencefalogramma
piatto per almeno due volte a distanza di sei ore). Solamente gli individui
“cerebralmente morti”, in assenza di malattie trasmissibili, sono
considerati potenziali donatori di organi.
Chi accerta la “morte
cerebrale”?
L’accertamento è realizzato da un collegio di tre medici (medico-legale,
anestesista-rianimatore, neurofisiologo) indipendenti dall’équipe di prelievo
e trapianto. Questi medici verificano il perdurare delle condizioni
determinanti la morte per un periodo di osservazione di almeno 6 ore per adulti
e bambini di età superiore a 5 anni; almeno 12 ore per bambini di 1-5 anni ed
almeno 24 ore nei bambini con meno di un anno.
Perché si parla di “cadavere a
cuore battente”?
Le Unità di Rianimazione, grazie alle moderne tecnologie, riescono a
salvare persone le cui condizioni cliniche fino a poco tempo fa erano considerate
irrecuperabili. Ed è grazie a queste tecnologie che è possibile mantenere
artificialmente e per un periodo di tempo limitato, in soggetti in morte
cerebrale, la funzione respiratoria e quindi la circolazione sanguigna. Questa
procedura è indispensabile per garantire la vitalità degli organi destinati al
successivo prelievo per trapianto. L’eventualità descritta si realizza solo
in caso di lesione cerebrale totale e irreversibile sopraggiunta in un soggetto
giovane, generalmente dopo un trauma violento. Le comee invece possono essere
prelevate anche dopo 6 ore dalla morte clinica.
Come si esegue il prelievo?
Gli organi sono prelevati, in strutture sanitarie pubbliche, da una
équipe medico-chirurgica nel più grande rispetto del defunto. Dopo il
prelievo, il corpo è a disposizione dei congiunti per le procedure relative
alla sepoltura.
Quali sono gli organi prelevabili?
Reni, cuore, fegato, pancreas, polmoni ordinariamente; stomaco e
intestino in sperimentazione avanzata. Oltre agli organi si prelevano anche
tessuti, quali: cornee, segmenti vascolari, segmenti ossei...
Esistono limiti di età per le
donazioni?
Attualmente il prelievo può essere effettuato a tutte le eta' tranne
che per il cuore e il polmone che la legge permette fino ai 55 anni.
Cosa prevede la legge sul problema
del consenso?
La legge n. 644/75 prevede che il prelievo dal cadavere sia vietato
quando il soggetto abbia esplicitamente negato in vita il proprio assenso, o
quando vi sia opposizione scritta del coniuge non separato o dei parenti di I
grado. La recente Legge 9 1/99 e il suo decreto attuativo di prossima emanazione
prevedono invece il principio del “consenso consapevole” per il quale, in
assenza di una esplicita dichiarazione del soggetto, i familiari possono
opporsi. Pertanto la necessità di questa campagna d’informazione perché
tutti si esprimano attraverso la tessera che ci sarà consegnata.
Si può vendere un organo?
Il commercio di organi è espressamente vietato dal nostro
ordinamento e considerato reato penale. Tutte le operazioni (con la sola
eccezione della cornea) si fanno in strutture pubbliche; il medico che
diagnostica la morte cerebrale è persona diversa da chi decide a chi è
destinato l’organo: è di fatto impossibile commettere tale reato.
Le varie confessioni religiose sono
favorevoli o contrarie al prelievo di organi?
Tutte le gerarchie religiose: cattolica, protestante, ebraica,
musulmana, buddista, sono aperte sulla questione dei prelievi di organi.
Raccomandano soltanto che la donazione sia frutto di una libera scelta e non di
una costrizione.
Quante persone vivono con un organo
trapiantato?
Sono attualmente più di 300.000 le persone in tutto il mondo che
vivono grazie ad un trapianto con una sopravvivenza di questi pazienti che può
superare i 20-25 anni, grazie soprattutto al perfezionamento delle metodiche
chirurgiche, ma soprattutto all’ avanzamento delle conoscenze immunologiche
che permettono di controllare il rigetto dell’organo trapiantato.In Italia la
sopravvivenza al trapianto di rene è pari al 90% a 3 anni dall’intervento,
dell’86% dopo 10 anni. Per i trapianti di cuore la sopravvivenza a 3 anni è
dell’84%. Per i trapianti di fegato è superiore al 68% a 3 anni.Si tenga
presente che la sopravvivenza a 3 anni dei pazienti in lista di attesa per un
trapianto di cuore e fegato, ma non trapiantati, è del 30%.Attualmente i
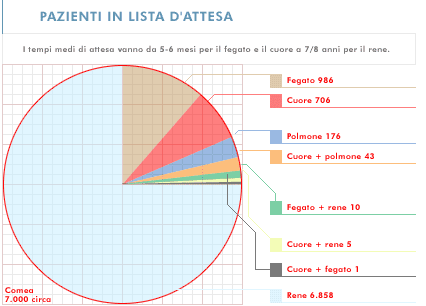
pazienti italiani in attesa di trapianto salva-vita sono 12.800 (tra cui 10.000
per il rene, 600 per il cuore, 800 per il fegato, 120 per il pancreas, 50 per il
polmone) e 7.000 per la cornea, ma sono stati solo 788 i donatori di organo
nell’anno 1999. I tempi medi di attesa vanno da 5-6 mesi per fegato e cuore a
7-8 anni per il rene. Mentre la media europea è di quasi 20 donatori/anno per
milione di abitanti (mda), in Italia nel 1999 si scende a 13,7 mda; a 5,5
donatori mda nel Meridione; a 7,3 donatori mda in Puglia.
Acconsentire alla donazione degli organi vuol dire credere
nella continuità della vita al di là della nostra morte.
La nuova legge ha istituito una struttura nazionale di indirizzo e di
coordinamento, denominata Centro Nazionale per i Trapianti. Ha il compito di
tenere le liste delle persone in attesa di trapianto, di fissare i criteri e di
procedere all'assegnazione degli organi, di stabilire il fabbisogno nazionale e
le linee guida per i Centri regionali. Il Centro svolge le sue funzioni con il
sostegno della Consulta tecnica permanente per i trapianti, che ha il compito
di predisporre gli indirizzi tecnico-operativi per lo svolgimento delle attività
di prelievo e di trapianto. Insieme a questi due organismi vengono istituiti i
Centri regionali o interegionali per i trapianti, che hanno il compito di
coordinare la raccolta, la trasmissione dei dati delle persone in attesa di
trapianto, i rapporti tra centri di rianimazione e le strutture peri prelievi e
i trapianti e di procedere all'assegnazione degli organi sulla base dei criteri
fissati dal centro nazionale. Le Aziende Sanitarie Locali dovranno nominare il
Coordinatore della Donazione, un medico responsabile dell'attività di donazione
di organi e tessuti,che avrà il compito di curare i rapporti con i familiari
dei donatori e al quale sarà possibile rivolgersi per ogni informazione.
L'Associazione Italiana per la Donazione di Organi e Tessuti (A.I.D.O.) da oltre
venti anni opera nella speranza che in un numero sempre maggiore di individui le
idee di "società" e "solidarietà" si uniscano in quella di
"responsabilità". Acconsentire al prelievo dei nostri organi e
tessuti dopo la morte diventa in questa ottica manifestazione della nostra
consapevolezza che le malattie degli "altri", le loro difficoltà a
vivere normalmente, devono coinvolgere anche noi.
|
ATTIVITA' DI PRELIEVO E TRAPIANTO IN ITALIA
2000

|
|

|
|
|

|
I
donatori cadavere utilizzati sono stati 823.
|
|

|
|
|

|
Una
media di 14,3 per milione di popolazione (pmp).
|
|

|
|
|

|
(Abitanti
in Italia 57.313.000:dati ISTAT.)
|
|

|
|
|

|
La media
europea è di 16,5 pmp
|
|
|

|
|

|
|

 ATTIVITA' DI
DONAZIONE PER REGIONE ATTIVITA' DI
DONAZIONE PER REGIONE

|
|
|
|
Regioni e Provincie Autonome
|
Numero donatori per milione di
popolazione
|
|

|
1999
|
2000
|
|
|
|
Abruzzo – Molise
|
10,6
|
12,4
|
|
Basilicata
|
6,6
|
13,2
|
|
Provincia autonoma di Bolzano
|
28,3
|
34,6
|
|
Calabria
|
4,8
|
5,4
|
|
Campania
|
3,5
|
3,3
|
|
Emilia – Romagna
|
25,5
|
28,9
|
|
Friuli V.G.
|
16,9
|
21,1
|
|
Lazio
|
6,1
|
6,8
|
|
Liguria
|
19,0
|
24,6
|
|
Lombardia
|
18,3
|
17,1
|
|
Marche
|
8,9
|
8,2
|
|
Piemonte - Valle d'Aosta
|
18,8
|
23,6
|
|
Puglia
|
7,3
|
8,1
|
|
Sardegna
|
12,1
|
13,3
|
|
Sicilia
|
2,7
|
2,4
|
|
Toscana
|
26,9
|
21,8
|
|
Provincia autonoma di Trento
|
10,6
|
12,7
|
|
Umbria
|
15,6
|
10,8
|
|
Veneto
|
22,7
|
22,8
|
|
Italia
|
13,7
|
14,3
|
|
|

|
|

 A T T I V I
T A ' D I D O N A Z I O N E A T T I V I
T A ' D I D O N A Z I O N E
 P E R
Z O N E G E O G R A F I C H E P E R
Z O N E G E O G R A F I C H E

|
|

Nord: donatori 564; 21,9 pmp (popolazione25.379.601)
Valle d’Aosta (117.204), Piemonte(4.303.830), Liguria (1.668.896),
Lombardia (8.882.408), Trentino Alto Adige (896.722: Bolzano 442.243,
Trento 452.479), Veneto (4.395.263), Friuli - Venezia Giulia (1.195.055),
Emilia Romagna (3.920.223)


Centro: donatori n. 134; 12,1 pmp (popolazione10.939.598)
Toscana (3.528.735), Umbria (814.796), Marche (1.433.994), Lazio
(5.162.073),


Sud e Isole: donatori 125; 6,0 pmp (popolazione 20.641.101)
Abruzzo (1.255.549), Molise (331.494), Campania (5.668.895), Puglia
(4.049.972), Basilicata (610.821), Calabria (2.074.763), Sicilia
(4.997.705), Sardegna (1.651.902)

|
|

 A T T I V I
T A ' D I D O N A Z I O N E A T T I V I
T A ' D I D O N A Z I O N E
 D E L L E
O R G A N I Z Z A Z I O N I I N T E R R E G I O N A L I D E L L E
O R G A N I Z Z A Z I O N I I N T E R R E G I O N A L I

|
|

AIRT (Associazione Interregionale Trapianti): donatori 345; 20,9 pmp
Valle d’Aosta, Piemonte, Emilia-Romagna, Toscana, provincia autonoma di
Bolzano, Puglia


NITp (Nord Italia Transplant): donatori 341; 18,4 pmp
Lombardia, Veneto, Friuli Venezia Giulia, provincia autonoma di Trento,
Liguria, Marche


OCST (Organizzazione Centro Sud Trapianti): donatori 125; 7,0 pmp
Umbria, Abruzzo, Molise, Lazio, Campania, Basilicata, Calabria, Sardegna


SICILIA : donatori 12; 4 pmp

|
|
|
|

 A T T I V I T
A ' D I T R A P I A N T O A T T I V I T
A ' D I T R A P I A N T O
 N e l
2 0 0 0 s o n o s t a t i e f f e t t
u a t i N e l
2 0 0 0 s o n o s t a t i e f f e t t
u a t i
 2 3 9 3
t r a p i a n t i , c o s ì s u d d i v i s i : 2 3 9 3
t r a p i a n t i , c o s ì s u d d i v i s i :

|
|
|
|
D O N A T O R I
1 9 9 2 - 2 0 0 0
|
|
R e n e s i
n g o l o : 1 2 1 7
|
|
(Lombardia:
261, Veneto: 179, Emilia – Romagna: 156, Toscana:
112, Piemonte: 112, Lazio: 99, Liguria: 59, Puglia:
68, Sardegna: 41, Umbria: 20, Friuli – Venezia
Giulia: 39, Campania: 32, Calabria: 22, Sicilia:17 )

|
|
R e n e d o
p p i o : 4 8
|
|
(Piemonte:
20, Veneto: 13, Toscana: 5, Liguria: 4, Lombardia: 3,
Puglia: 3)

|
|
F e g a t o :
7 2 8
|
|
(
Lombardia: 153, Piemonte: 148, Toscana: 71, Emilia –
Romagna: 95, Veneto: 61, Liguria: 46, Lazio: 68,
Friuli – Venezia Giulia: 35, Campania: 18, Puglia:
20, Sicilia: 13 )

|
|
C u o r e :
2 9 3
|
|
(
Lombardia: 97, Veneto: 47, Toscana: 23, Emilia –
Romagna: 25, Piemonte: 25, Campania: 25, Sicilia: 5,
Friuli – Venezia Giulia: 25, Lazio: 6, Sardegna: 6)

|
|
P o l m o n e :
5 6
|
|
(
Lombardia: 22, Lazio: 14, Veneto: 13, Piemonte: 7)

|
|
P a n c r e a s :
1
|
|
(Toscana:1)

|
|
R e n e +
P a n c r e a s : 4 2
|
|
(Lombardia:
17, Toscana: 14, Veneto: 7, Emilia - Romagna: 1,
Lazio: 1, Friuli Venezia Giulia: 1)

|
|
R e n e +
F e g a t o : 2
|
|
(
Liguria: 1, Veneto: 1 )

|
|
R e n e +
C u o r e : 1
|
|
(Sardegna:
1)

|
|
C u o r e +
P o l m o n e : 4
|
|
(
Lazio: 4 )

|
|
I n t e s t i n o
T e n u e : 1
|
|
(Emilia
- Romagna)

|
|
T r a p i a n t i
d i r e n e d a d
o n a t o r e v i v e n t e :
8 8
|
|
(Palermo
- ISMETT: 14; Milano - Policlinico: 14; Milano -
Niguarda: 11; Pisa - A.O.Pisana: 9; Roma - Policlinico
Umberto I: 6; Bari – Policlinico: 5; Padova –
Policlinico: 5; Catania – Policlinico: 4; Bologna
– San Orsola: 3; Genova – San Martino: 3; Reggio
Calabria – Ospedali Riuniti: 3; Torino – San
Giovanni Battista: 2; Verona – Borgo Trento: 2; Roma
– San Eugenio: 2; Roma – Policlinico Gemelli: 2;
Cagliari – Ospedale S. Michele: 1; Napoli –
Università Federico II: 1; Treviso – S. Maria dei
Battuti: 1)

|
|
|
|