opo più di un decennio
di accesi dibattiti e contrapposizioni
e dopo una dozzina di proposte di legge, il 19 febbraio 2004 il
Presidente della Repubblica Italiana ha promulgato la Legge
40/2004 «Norme in materia di procreazione medicalmente assistita»
(nota 1).
Dopo unattesa così lunga lItalia avrebbe avuto diritto a una legislazione
migliore. Ciò che è stato creato invece è uno strumento che impone
procedure che sarebbero considerate malpractice, cattiva pratica medica,
nella maggior parte degli stati occidentali
(nota 2).
Linizio della vita è considerato, in termini assoluti, largomento più
delicato ed eticamente complesso da regolare e ai parlamenti eletti democraticamente
è riconosciuto il diritto di fare leggi sullambiente socio-
culturale in cui le tecniche di riproduzione assistita devono essere
praticate
(nota 3). Ma questo diritto non può arrivare a imporre pratiche mediche
che sono deleterie per le pazienti perché limitano severamente le
possibilità di ottenere una gravidanza e, allo stesso tempo, aumentano
il numero e la complessità delle procedure a cui le donne devono sottoporsi,
esponendone alcune a un aumento inaccettabile del rischio di gravidanze
multiple. Lestrema delicatezza della materia da regolamentare
avrebbe dovuto promuovere un dibattito ampio e dettagliato allinterno
e allesterno del Parlamento, per giungere a una rifinitura delle disposizioni
di legge anche allinterno della filosofia complessiva che lha ispirata.
Quello che si è verificato invece è esattamente lopposto. Il dibattito
nella società civile è stato ampio e dettagliato, ma il testo proposto
è passato attraverso la Commissione Sanità e i due rami del Parlamento
senza alcuna modifica. In altre parole il testo è rimasto totalmente blindato
e impenetrabile a ogni cambiamento durante lintera procedura che
è durata due anni. I sostenitori della legge hanno difeso questo approccio
di chiusura argomentando che aprire il testo agli emendamenti
avrebbe significato rimandare la sua approvazione indefinitamente.
Questo ragionamento è carente per il semplice fatto che il testo è chiaramente
impreciso e confuso, perfino se viene giudicato tenendo fermi
i suoi principi ispiratori.
La legge presenta tre ordini di problemi, che riguardano i suoi risvolti
sociali, il rispetto dei diritti umani fondamentali e le applicazioni
delle tecniche. Questo articolo non intende discutere le conseguenze
sociali della legge in particolare il problema dellaccesso alla riproduzione
assistita sebbene esse siano importanti e di vasta portata, ma
vuole piuttosto concentrarsi sul fatto che le nuove regole contrastanocon diritti umani fondamentali e con ladeguata applicazione
delle tecniche di fecondazione in vitro (Fiv).
Cè una filosofia generale che ispira e condiziona
la nuova legge: la santità della vita umana sin dal suo
inizio. Si tratta di una posizione lodevole che in linea
di principio potrebbe essere condivisa dalla maggioranza
degli italiani. In linea di principio però, perché
non solo lItalia ha una legge liberale sullaborto, ma
questa è stata sottoposta a un referendum popolare
circa venti anni fa uscendone confermata. Il problema
dellarmonizzazione della legge sulla Fiv con quella
sullaborto si pone nellarticolo 14 al paragrafo 1, che
specificamente afferma: «È vietata la crioconservazione
e la soppressione di embrioni, fermo restando
quanto previsto dalla legge 22 maggio 1978, n. 194».
La legge 194 concede alla donna il potere di richiedere
linterruzione di gravidanza entro 90 giorni dallultimo
periodo mestruale. Questo significa che oggi cè
una legge che protegge gli embrioni prima dellimpianto
e unaltra che ne permette la loro «soppressione
» dopo. È certo che trovare il modo di applicare
contemporaneamente due concetti totalmente opposti
diventerà un incubo legale.
Una premessa ideologica
Come abbiamo già sottolineato la nuova legislazione
mira a prevenire la perdita di ogni embrione umano
ai primi stadi di sviluppo, sebbene non dica niente riguardo
allo stato dellovulo fecondato. Lobiezione
fondamentale a questa filosofia è di natura teorica: la
fecondità umana raramente eccede lo 0,3
(note 4,5,6) e questo
significa che la natura seleziona negativamente, negli
stadi molto precoci, lassoluta maggioranza degli ovuli
umani fecondati
(nota 7). Poiché almeno il 60% degli embrioni
umani non raggiunge mai lo stadio di gravidanza
riconosciuta, come si può pretendere che la
riproduzione assistita venga praticata senza sprecarne
neanche uno? In queste circostanze lunica scelta
possibile per i legislatori sarebbe stata quella di vietare
tout court la fecondazione assistita, cosa che, ovviamente,
non hanno avuto il coraggio di fare
(nota 2). A
questo riguardo la legge del Costa Rica che proibisce
del tutto la Fiv è più coerente
(nota 8).

Quindi i legislatori si sono rifiutati di trarre lunica
logica conclusione che discende dalla loro premessa
ideologica e i risultati sono stati disastrosi. Solo pochi
esempi saranno sufficienti a convincere della necessità
di modificare questo testo qualunque persona
in buona fede, indipendentemente dal suo punto di vista
etico.
Larticolo 6 al paragrafo 3 è intitolato «consenso
informato» e riguarda le procedure che devono essere
utilizzate per assicurare che entrambi i partner
esprimano la volontà di sottoporsi alla procedura «per
iscritto congiuntamente al medico responsabile della
struttura». Questo articolo continua affermando: «La
volontà può essere revocata da ciascuno dei soggetti
indicati dal presente comma fino al momento della fecondazione
dellovulo». Ciò significa che la legge
40/2004 priva la donna (e in realtà entrambi i partner)
del diritto a cambiare idea dopo il prelievo dellovocita
in aperta violazione di un diritto fondamentale, la
libertà di sottoporsi o meno a un trattamento, mentre
contemporaneamente la legge 194 concede alla stessa
donna il diritto di abortire più tardi. Le linee guida
che, è importante ricordare, sono solo un atto amministrativo,
rimuovono solo parzialmente la coercibilità
del trasferimento.
Unaltra apparente violazione di un diritto umano
fondamentale, quello alla privacy, è contenuta nellarticolo
11, che al paragrafo 1 afferma: «È istituito,
con decreto del Ministro della salute, presso lIstituto
superiore di sanità, il registro nazionale delle strutture
autorizzate allapplicazione delle tecniche di procreazione
medicalmente assistita, degli embrioni formati e
dei nati a seguito dellapplicazione delle tecniche medesime
». Lintero articolo non dice niente sulla protezione
dellidentità dei nati, i quali apparentemente
non hanno diritto allanonimato, poiché i loro nomi
devono essere inseriti in un registro nazionale. Allo
stesso modo non si dice niente sulla protezione dellidentità
delle donne che si sottopongono a Fiv. In aperto
contrasto con questa mancanza di attenzione da
parte dei legislatori italiani, il British Human Fertilization
and Embryology Act prevede che la rivelazione
di informazioni che identifichino chi si è sottoposto a
un trattamento in una clinica di fecondazione assistita
è proibita perfino quando il paziente la consente
(nota 9).
Larticolo 16, intitolato «Obiezione di coscienza
», esonera in maniera specifica «il personale sanitario
ed esercente le attività sanitarie ausiliarie» dal partecipare
«alle procedure per lapplicazione delle tecniche
di procreazione medicalmente assistita»: in altre
parole autorizza il personale medico e paramedico
a rifiutare di prendere parte a qualunque procedura di
riproduzione assistita verso la quale si abbiano obiezioni
etiche. Questa disposizione è stata inserita per
proteggere le persone che, su base etica, sono contrarie
alla Fiv nel suo complesso. Una clausola identica
esiste anche nella legge che nel 1978 ha legalizzato
linterruzione di gravidanza. Nel caso di aborto indotto,
tuttavia, la procedura è abbastanza semplice da essere
eseguita da qualsiasi ginecologo. Perciò a quel
tempo era stato ipotizzato che, senza il diritto allobiezione
di coscienza, i medici avrebbero potuto essere
costretti dallamministrazione dellospedale a fare
qualcosa a cui erano eticamente contrari. Quando ci si
occupa di riproduzione assistita la disposizione può
essere valida in linea teorica nel caso di personale
paramedico. Per gli specialisti coinvolti nella Fiv, però,
questa clausola è chiaramente superflua, perché si
tratta di una tecnica che richiede assolutamente una
specifica formazione. Sembra altamente improbabile
che gli oppositori della Fiv diventino così competenti
da poter essere costretti a eseguire le procedure. Quindi,
per ironia della sorte, gli unici specialisti che potrebbero
avvalersi della clausola sullobiezione di coscienza
sono quelli che credono che, applicando la
legge, potrebbero danneggiare le pazienti. Molti di
questi specialisti ora si trovano in una situazione impossibile.
Sono specializzati in tecniche che non possono
essere applicate in modo adeguato, quindi in alcune
circostanze potrebbero essere costretti a rifiutarsi
di eseguire la Fiv e a indirizzare allestero le coppie
per cui le restrizioni imposte dallattuale legislazione
creano un problema medico. Larticolo 16, tuttavia,
non permette una «obiezione di coscienza selettiva»:
o si accetta la legge comè e la si applica a tutte le coppie,
o non si può praticare la Fiv.
La differenza fra lobiezione di coscienza nel caso
dellaborto volontario e in quello della Fiv è evidenziata
da un fatto: nel 1978 circa l80% dei ginecologi
ha esercitato questo diritto. Sebbene i tre mesi
concessi dalla nuova legge per fare obiezione di coscienza
non siano ancora scaduti, al momento in cui
scriviamo non si segnalano casi di esercizio di questo
diritto rispetto alla Fiv.
Larticolo 14 ai paragrafi 1 e 2 vieta: «la crioconservazione
degli embrioni», «la soppressione degli
embrioni» e di «creare un numero di embrioni superiore
a quello strettamente necessario a un unico e contemporaneo
impianto, comunque non superiore a tre».
La conclusione inevitabile, per chiunque abbia
anche solo una vaga familiarità con le tecniche Fiv, è
che la legge italiana permette la fecondazione di tre
ovociti soltanto e obbliga il trasferimento di tutti e tre
i possibili embrioni. Questo è inaccettabile dal punto
di vista medico. Da una parte, fecondando solamente
tre ovociti si compromettono le probabilità di successo
per le donne non più giovani, poiché i tassi di fecondità
decrescono con letà
(nota 10) e i migliori risultati si
ottengono prelevando un numero di ovociti che va da
sei a dieci
(nota 11). Dallaltra il trasferimento di tre embrioni
può essere eccessivo nel caso delle donne giovani
(nota 12). La
legge non cita gli zigoti, forse perché chi ha scritto il
testo presumeva che uno zigote fosse un embrione
mentre ovviamente non è così. In realtà come sottolinea
Ford
(nota 13), un ben noto e stimato teologo, persino in
termini filosofici cè a malapena una continuità ontologica
tra uno zigote e un embrione. Quindi, in tutta
onestà, è difficile sostenere che la clausola della legge
che vieta la crioconservazione degli embrioni si applica
automaticamente al congelamento degli zigoti.
Un modello matematico
Le direttive definite dalla nuova legge non hanno
chiarito questo punto; comunque, non si può riempire
il vuoto legale creato da un testo impreciso.
Al fine di illustrare le conseguenze tecniche dellapplicazione
della nuova legge è stato creato un modello
matematico per simulare una situazione in cui 1.000
ovociti sono prelevati da 100 donne. La simulazione è
basata su reali risultati ottenuti al Sismer di Bologna e
memorizzati nel corrispondente database (Ferraretti,
Gianaroli e Magli, dati non pubblicati). Usando questo
modello sono state analizzate un certo numero di
ipotesi. Il primo test è servito a valutare leffetto di un
aumento da tre a cinque del numero di ovociti che può
essere fecondato. I dati mostrati nella tabella 1 indicano
che questo incremento sarebbe sufficiente a far crescere
in modo sostanziale il numero atteso di nati vivi
con un rischio minimo di ottenere embrioni in eccesso.
Questi potrebbero essere facilmente crioconservati,
con un rischio minimo di non essere utilizzati. Anche
se per 100 donne le differenze non sono significative
o, al più, di significatività incerta, quando i calcoli
sono eseguiti su un campione di 200 pazienti le
differenze diventano significative dal punto di vista
statistico.
La seconda ipotesi ha preso in considerazione la
possibilità di crioconservare ovociti, che non è proibita
dalla legge. Come ben sa chiunque sia coinvolto nella
Fiv, sfortunatamente questa procedura non porta a risultati
soddisfacenti
(nota 14). I dati presentati in tabella 2 confermano
i risultati assai modesti che ci si può attendere
quando si congelano ovociti sovrannumerari. Anche
se i risultati dovrebbero essere notevolmente migliori
congelando 70 ovociti piuttosto che 50, la differenza
nel numero di nascite previste per i due gruppi sarebbe
solo una media di 2,3 e 1,6 rispettivamente. È interessante
osservare come in questa simulazione la percentuale
cumulativa di coppie con bambino in braccio
sia significativamente più alta nel gruppo con un minor
numero di ovociti soprannumerari crioconservati.
Questo dato dimostra che il numero di nascite associato
al trasferimento di embrioni generati da ovociti
crioconservati è del tutto trascurabile.
La terza ipotesi è servita per cercare di verificare
le conseguenze del congelamento di zigoti. Si tratta di
unopzione interessante poiché, come abbiamo già
detto, la legge ignora il fatto che zigoti ed embrioni sono
due entità separate. I calcoli mostrano che sarebbe
stato sufficiente permettere espressamente la crioconservazione
degli zigoti allo stadio di due pronuclei per
aumentare significativamente lefficienza della procedura.
Se si mette a confronto il numero di nascite attese
a partire da 100 ovociti scongelati con quello calcolato
per lo scongelamento di 100 zigoti, i risultati sono
chiaramente migliori per gli zigoti scongelati (4,6 nascite
contro 0,33) e il dato raggiunge una significatività
statistica quando il calcolo viene effettuato su 200
ovociti e 200 zigoti, visto che è necessario avere numeri
relativamente grandi per un valore statistico.
In realtà il congelamento di zigoti allo stadio di
due pronuclei fornisce risultati sufficientemente buoni
per giustificare un confronto tra la crioconservazione
di embrioni e quella di zigoti. Perciò è stato simulato
un caso in cui i 10 ovociti prelevati a ogni donna
vengono fecondati tutti; nel modello metà degli embrioni
risultanti vengono immediatamente trasferiti e
i cinque che restano sono crioconservati. Questa situazione
è stata confrontata con quella alternativa in
cui, dopo la fecondazione di tutti gli ovociti, una media
di 3,5 per ciclo sono tenuti in coltura, mentre i rimanenti
sono crioconservati allo stadio di pronuclei. I
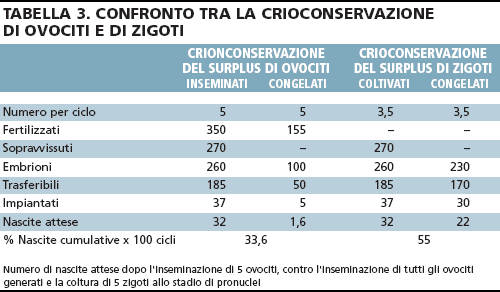
risultati sono mostrati in tabella 3: nel caso del congelamento
di ovociti sovrannumerari la percentuale cumulativa
di nascite, derivata dal trasferimento di embrioni
freschi e da quelli originati da ovociti scongelati,
sarebbe il 33,6%. Questo risultato è significativamente
più basso di quello che può essere ottenuto
congelando zigoti allo stadio di due pronuclei. In questultimo
caso, che rappresenta una situazione ammessa
dalla legge tedesca, la percentuale cumulativa di
bambini che nascerebbero è un ottimo 55%. Questi
calcoli mostrano che, con piccole variazioni, lattuale
legge avrebbe potuto essere migliorata in modo sostanziale
senza tradire il principio guida di rispetto per
linizio della vita.
Gli embrioni in eccesso
Cè, infine, un amaro commento da fare: perfino coloro
che hanno avuto un ruolo centrale nello scrivere il
testo e nel portare a termine la sua approvazione si sono
mossi per far sì che la legge non fosse applicata secondo
linterpretazione più coerente. Un esempio può
illustrare quanto sia confusa questa posizione: la legge
consente il ricorso alle tecniche di procreazione assistita
solo nei casi in cui sia accertata la sterilità o linfertilità
(art. 4) e prevede che la ricerca clinica e sperimentale
sugli embrioni sia permessa solo se lo scopo è terapeutico
e diagnostico (art. 13), ma le coppie portatrici
di malattie genetiche trasmissibili al concepito non
possono usufruire delle tecniche se non sono sterili.
Durante lo stadio finale del dibattito parlamentare, nove
giorni prima che il testo diventasse legge, la Camera
dei deputati ha approvato una mozione
(nota 15) che impegna
il Governo ad adottare, nellambito delle linee guida
previste dallarticolo 7, opportune iniziative per permettere
laccesso alle tecniche di procreazione medicalmente
assistita anche alle coppie non sterili, portatrici
di malattie genetiche trasmissibili al concepito e
per consentire a queste coppie il non trasferimento in
utero degli embrioni malati. Come abbiamo già notato
larticolo 14 al paragrafo 1 afferma: «È vietata la crioconservazione
e la soppressione di embrioni, fermo restando
quanto previsto dalla legge 22 maggio 1978, n.
194». Quindi se si assume che il paragrafo 1 dellarticolo
14 permette lapplicazione della legge sullaborto nel
caso di embrioni malati, ci si sente obbligati ad accettare
che lo stesso articolo permetta, allo stesso modo, il
«non trasferimento» degli embrioni soprannumerari, a
patto che la coppia dia il suo consenso. Questo perché
larticolo 14 non contiene alcuna limitazione.
Sembra quindi che, applicando la disposizione del
paragrafo 1 dellarticolo 14 nel modo definito in questa
mozione, gli specialisti potrebbero facilmente fecondare
5 ovociti perché, anche se la procedura produce 5
embrioni, tecnicamente, col potere conferito dalla legge
194/1978 la donna potrebbe semplicemente
decidere di «non trasferire» gli embrioni prodotti in eccesso.
A ogni modo dovrebbe essere messo in evidenza
che questa e altre mozioni approvate dal parlamento
hanno in realtà scarso peso e sono ignorate dalle linee
direttive. Anche il paragrafo 4 dellarticolo 14 è connesso
allapplicazione della legge 194. Esso afferma:
«Ai fini della presente legge sulla procreazione medicalmente
assistita è vietata la riduzione embrionaria di
gravidanze plurime, salvo nei casi previsti dalla legge
22 maggio 1978, n. 194». Ancora una volta non cè indicazione
che la legge 194/78 ponga restrizioni sulla riduzione
degli embrioni durante il primo trimestre.
In conclusione, lItalia si confronta oggi con una nuova
legge che non solo limita gravemente la capacità
dei medici di applicare correttamente le tecniche di riproduzione
assistita, ma è così confusa che, a seconda
dellinterpretazione, chiunque può cercare di confutare
la principale premessa ideologica su cui lintera legge
è stata costruita. Come ha evidenziato Schopenhauer,
lumanità non può andare avanti senza una buona
dose di assurdità.
Note
1) Repubblica Italiana, Legge 19 febbraio 2004, Norme in materia
di procreazione assistita. Gazzetta Ufficiale della Repubblica Italiana.
Serie generale 45, 5-12, 24 febbraio 2004.
2) Benagiano G. 2002. Una legge che impone la malpractice?
Osservazioni di un ginecologo sulla proposta di legge. Bioetica
10, 561-563.
3) Benagiano G., Farris M. 2003. Public health policy and infertility.
Reproductive BioMedicine Online 7, 606-614.
4) Vessey M., Doll R., Peto R. et al. 1976. A long-term followup
study of women using different methods of contraception.
An interim report. Journal of Biosocial Science 8, 373-385.
5) Wang X., Chen C., Wang L. et al. 2003. Conception, early
pregnancy loss, and time to clinical pregnancy: a populationbased
prospective study. Fertility and Sterility 79, 1517-1521.
6) Balakrishnan T.R. 1979. Probability of conception, conception
delay and estimates of fecundability in rural and semi-urban
areas of certain Latin-American countries. Social Biology 26,
226-236.
7) Benagiano G., Pera A. 1992. Il destino delluovo umano fecondato
nei primi giorni del suo sviluppo. In: Quale statuto per
lembrione umano: problemi e prospettive. Mori M. (ed.), Bibliotechne,
Milano, pp. 45-51.
8) Republica de Costa Rica, Decreto de la Reproduccion assistida
24029-S 1995. Gazeta Oficial 45, del 3 marzo 1995.
9) Human Fertilization and Embryology Authority 1993 Code
of Practice. Human Fertilization and Embryology Authority,
Londra.
10) Lim A.S., Tsakok M.F. 1997. Age-related decline in fertility:
a link to degenerative oocytes? Fertility and Sterility 68,
265-271.
11) Melie N.A., Adeniyi O.A., Igbineweka O.M., Ajayi R.A.
2003 Predictive value of the number of oocytes at ultrasounddirected
follicula aspiration with regard to fertilization rates and
pregnancy outcome in intracytoplasmic sperm injection treatment
cycles. Fertility and Sterility 80, 1376-1379.
12) Jones H.W. 2003. Multiple births: how are we doing? Fertility
and Sterility 79, 17-21.
13) Ford N.M. 1988. When did I begin? Conception of the Human Individual
in History, Philosophy, and Science. Cambridge University
Press, Cambridge, Regno Unito.
14) Picton H.M., Golden R.G., Leibo S.P. 2002. Cryopreservation
of oocytes and ovarian tissue. In: Vayena E., Rowe P.J.,
Griffin P.D. (eds) Current Practise and Controversies in Assisted Reproduction
(report of a WHO Meeting). World Health Organization,
Ginevra, pp. 142-151.
15) Camera dei Deputati 2004. Ordine del Giorno presentato
da Giuseppe Palombo martedì 10 febbraio 2004 nella seduta
421. ODG in Assemblea su P.D.L. 9/00047-EDABB/018, Tipografia
della Camera del Deputati, Roma.